Une femme de 25 ans, d’origine malgache, s’est présenté aux Urgences pour un syndrome fébrile initialement attribué à une infection urinaire. Un traitement par ceftriaxone a été proposé. Le lendemain, elle est hospitalisée en raison de deux crises convulsives inaugurales. L’examen neurologique est normal, mais la patiente signale des myalgies diffuses.
Un scanner cérébral, puis une IRM cérébrale sont rapidement réalisées.
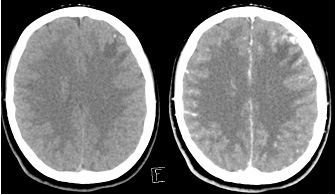
Fig 1 : TDM cérébral. Coupes axiales sans puis
avec injection de produit de contraste.
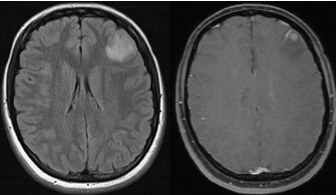
Fig 2 : IRM cérébrale. Coupes axiales en séquence T2-FLAIR
puis T1 après injection de gadolinium.
Quelle est votre hypothèse diagnostique ?
On suspecte une neurocysticercose devant l’association de crises convulsives, d’une lésion corticale frontale gauche avec œdème péri-lesionnel chez une patiente d’origine malgache.
La neurocysticercose est principalement retrouvée dans les pays dont les conditions d’hygiène sanitaire sont insuffisantes.
Le parasite incriminé est un ver, le Taenia solium, dont les œufs sont absorbés accidentellement notamment en mangeant de la viande de porc contaminée, insuffisamment cuite.
Les larves issue de ces œufs migrent dans l’organisme avec une prédilection pour les organes richement vascularisés notamment le SNC.
Les symptômes cliniques vont dépendre de la localisation des kystes (parenchyme, ventricules, méninges, moelle épinière). Les localisations extra-parenchymateuses sont surtout retrouvées chez l’adulte.
Les plus courantes manifestations sont les crises convulsives (partielles± généralisées) dans 70 à 90% des cas. Les autres modes de présentation associent des céphalées, déficits focaux , hypertension intracrânienne, syndrome méningé, atteinte des nerfs crâniens, ataxie, troubles visuels voire troubles du comportement.
Le diagnostic repose sur en premier lieu le TDM cérébral qui met en évidence une ou plusieurs lésions de petite taille (< 20 mm) hypodenses avec un réhaussement en couronne après injection et un œdème péri-lésionnel (Fig 1). Il existe souvent une calcification au sein du kyste punctiforme ou de très petite taille. En IRM, la lésion apparaît en iso- ou relatif hypersignal et est parfois mieux visualisée avec l’œdème périlésionnel en hypersignal en FLAIR. Le même réhaussement en couronne est noté après injection (Fig 2). Le diagnostic différentiel avec un tuberculome dans les régions d’endémie peut se poser mais les lésions sont généralement plus volumineuses, de contours plus irréguliers et l’œdème plus sévère.
Un diagnostic sérologique est disponible mais n’a pas une sensibilité de 100%
La prise en charge thérapeutique repose sur le traitement anti-parasitaire (albendazole ou praziquantel) qui réduisent le nombre et la taille des lésions auquel peut être associé une corticothérapie et un traitement symptomatique.
En cas de lésion unique, le pronostic est généralement bon avec une disparition des images en 6 mois dans 60% des cas. En cas de lésions multiples ou de lésions calcifiées, les crises d’épilepsie peuvent récidiver fréquemment malgré le traitement. Les localisations extra-parenchymateuses ont un pronostic plus réservé.
Pour en savoir plus :
Carabin et al. Clinical manifestations associated with neurocysticercosis : a sytematic review. PloS Negl Trop Dis 2011 ; 5 (5):e1152
Singhi. Neurocysticercosis. Ther Adv Neurol Disord. 2011; 4(2):67-81
