Un homme de 70 ans présente des antécédants d’hypertension artérielle stabilisée. En 2011, il est vu en Neurologie en raison de mouvements anormaux de nature choréique apparus depuis quelques mois. IL n’y a aucun antécédant familial connu, mais la recherche de mutation du gène IT5 conduit au diagnostic de maladie de Huntington. Un traitement par Tétrabénazine 75 mg/J permet une amélioration significative des mouvements choréiques. Début 2014, le patient est revu pour une consultation de contrôle dans le cadre de sa maladie de Huntington. Il signale des troubles importants de la marche nécessitant depuis quelques mois l’utilisation d’un appui unilatéral.
L’examen neurologique ne note pas de mouvements choréiques. La marche est spastique avec un fauchage bilatéral. IL existe une instabilité bilatérale à la manœuvre de Mingazzini, les réflexes ostéotendineux sont vifs aux membres inférieurs et il existe un signe de Babinski bilatéral.
Une IRM médullaire est réalisée.
- Un bilan complémentaire est- il justifié dans ce contexte ? Si oui lequel ?
- Comment l’interprétez vous ? Que proposez vous ?
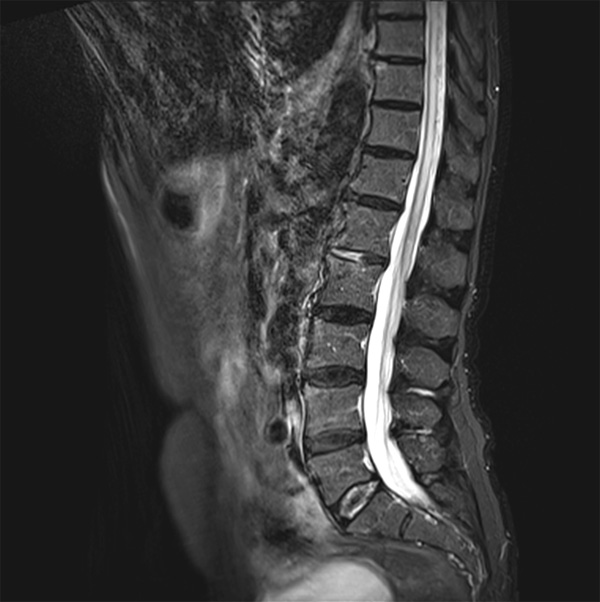
L’IRM médullaire montre un hypersignal intramédullaire étendu de T7 à D1 et des dilatations vasculaires postérieures au niveau du cône terminal en faveur d’une fistule durale.
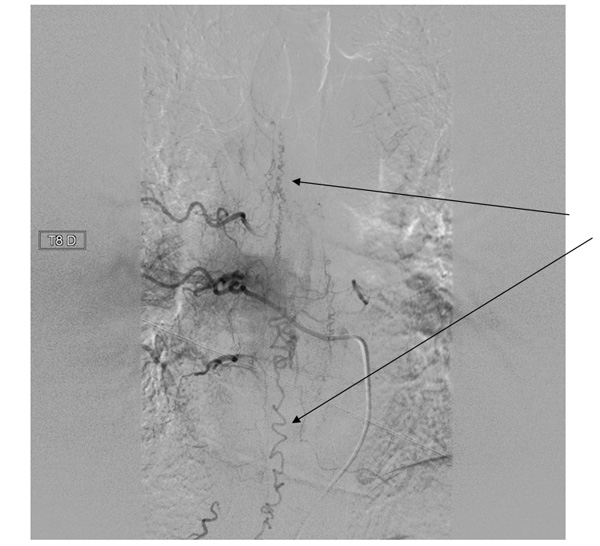
Une artériographie médullaire est réalisée : l’injection de la 8ème artère intercostale droite opacifie des vaisseaux anormaux au niveau de la moelle épinière correspondant au drainage veineux périmédullaire de la fistule durale.
Une embolisation est programmée.
Les fistules durales rachidiennes correspondent à un shunt situé dans la dure mère, entre une artère méningée et le système veineux médullaire . Il s’agit de la plus fréquente malformation vasculaire médullaire. Elle survient préférentiellement chez l’homme entre 50 et 60 ans.
La souffrance médullaire est secondaire à une hypertension veineuse ou à des lésions d’ischémie veineuse. Cette souffrance se manifeste par des signes de claudication médullaire, un syndrome pyramidal, des troubles sphinctériens, des troubles proprioceptifs . L’installation des signes cliniques est souvent insidieuse, mais de rares cas de début brutal (myelopathie ischémique ou rarement hémorragie).
L’IRM médullaire montre le plus souvent au niveau du cône terminal médullaire, un hypersignal T2 médullaire étendu et un élargissement de la moelle (œdème médullaire), et des images serpigineuses correspondant à des veines périmédullaires dilatées (hypointenses en T2 se rehaussant après injection de gadolinium T1). Ces signes n’ont pas de valeur localisatrice de la fistule (qui peut être cervicale, thoracique, lombaire).
Une artériographie médullaire met en évidence la fistule dont le traitement est endovasculaire (embolisation)
Pour en savoir plus :
Hacein-Bey L, Konstas AA, Pile-Spellman J Natural history, current concepts, classification, factors impacting endovasculartherapy, and pathophysiology of cerebral and spinal dural arteriovenous fistulas Clin Neurol Neurosurg. 2014 Jun;121:64-75.
Jellema K, Tijssen CC, van Gijn J. Spinal dural arteriovenous fistulas: a congestive myelopathy that initially mimics a peripheral nerve disorder Brain. 2006 Dec;129(Pt 12):3150-64.
Yen PP, Ritchie KC, Shankar JJ. Spinal dural arteriovenous fistula: correlation between radiological and clinical findings. J Neurosurg Spine. 2014 Aug 15:1-6. [Epub ahead of print]
