Situations de départ
 29 Contracture musculaire localisée ou généralisée.
29 Contracture musculaire localisée ou généralisée.
 50 Malaise/perte de connaissance.
50 Malaise/perte de connaissance.
 62 Troubles de déglutition ou fausse route.
62 Troubles de déglutition ou fausse route.
 64 Vertige et sensation vertigineuse.
64 Vertige et sensation vertigineuse.
 66 Apparition d’une difficulté à la marche.
66 Apparition d’une difficulté à la marche.
 73 Douleur, brûlure, crampes et paresthésies.
73 Douleur, brûlure, crampes et paresthésies.
 74 Faiblesse musculaire.
74 Faiblesse musculaire.
 120 Convulsions.
120 Convulsions.
 121 Déficit neurologique sensitif et/ou moteur.
121 Déficit neurologique sensitif et/ou moteur.
 126 Mouvements anormaux.
126 Mouvements anormaux.
 128 Tremblements.
128 Tremblements.
 328 Annonce d’une maladie chronique.
328 Annonce d’une maladie chronique.
 345 Situation de handicap.
345 Situation de handicap.
 352 Expliquer un traitement au patient (adulte/enfant/adolescent).
352 Expliquer un traitement au patient (adulte/enfant/adolescent).
Objectifs pédagogiques
 Savoir ce qu’est un trouble neurologique fonctionnel (TNF), et connaître sa fréquence en neurologie.
Savoir ce qu’est un trouble neurologique fonctionnel (TNF), et connaître sa fréquence en neurologie.
 Savoir diagnostiquer les TNF :
Savoir diagnostiquer les TNF :
• connaître les principales manifestations cliniques d’un TNF;
• connaître les manifestations cliniques d’un déficit moteur fonctionnel, d’un déficit sensitif fonctionnel, d’une crise fonctionnelle dissociative, d’un mouvement anormal fonctionnel;
• connaître les facteurs prédisposants, précipitants et perpétuants des TNF.
 Savoir expliquer le diagnostic et les éléments clés de la prise en charge thérapeutique.
Savoir expliquer le diagnostic et les éléments clés de la prise en charge thérapeutique.
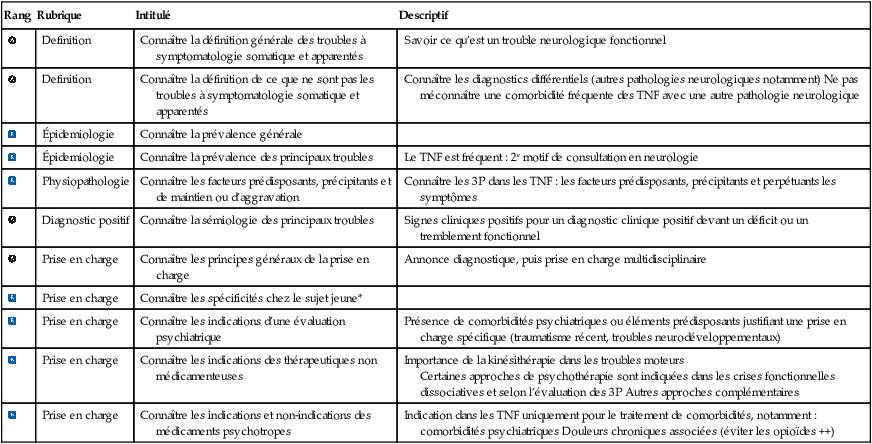
4Hiérarchisation des connaissances
| Rang | Rubrique | Intitulé | Descriptif |
|---|---|---|---|
| Definition | Connaître la définition générale des troubles à symptomatologie somatique et apparentés | Savoir ce qu’est un trouble neurologique fonctionnel | |
| Definition | Connaître la définition de ce que ne sont pas les troubles à symptomatologie somatique et apparentés | Connaître les diagnostics différentiels (autres pathologies neurologiques notamment) Ne pas méconnaître une comorbidité fréquente des TNF avec une autre pathologie neurologique | |
| Épidemiologie | Connaître la prévalence générale | ||
| Épidemiologie | Connaître la prévalence des principaux troubles | Le TNF est fréquent : 2e motif de consultation en neurologie | |
| Physiopathologie | Connaître les facteurs prédisposants, précipitants et de maintien ou d’aggravation | Connaître les 3P dans les TNF : les facteurs prédisposants, précipitants et perpétuants les symptômes | |
| Diagnostic positif | Connaître la sémiologie des principaux troubles | Signes cliniques positifs pour un diagnostic clinique positif devant un déficit ou un tremblement fonctionnel | |
| Prise en charge | Connaître les principes généraux de la prise en charge | Annonce diagnostique, puis prise en charge multidisciplinaire | |
| Prise en charge | Connaître les spécificités chez le sujet jeune* | ||
| Prise en charge | Connaître les indications d’une évaluation psychiatrique | Présence de comorbidités psychiatriques ou éléments prédisposants justifiant une prise en charge spécifique (traumatisme récent, troubles neurodéveloppementaux) | |
| Prise en charge | Connaître les indications des thérapeutiques non médicamenteuses | Importance de la kinésithérapie dans les troubles moteurs Certaines approches de psychothérapie sont indiquées dans les crises fonctionnelles dissociatives et selon l’évaluation des 3P Autres approches complémentaires |
|
| Prise en charge | Connaître les indications et non-indications des médicaments psychotropes | Indication dans les TNF uniquement pour le traitement de comorbidités, notamment : comorbidités psychiatriques Douleurs chroniques associées (éviter les opioïdes ++) |
I 5Définition
![]() Le trouble neurologique fonctionnel (TNF) est une maladie neurologique responsable de symptômes qui sont liés à un dysfonctionnement de réseaux cérébraux. L’hypothèse actuelle est que ces troubles surviennent chez des patients ayant une vulnérabilité individuelle, et sont souvent déclenchés par des facteurs traumatiques physiques et/ou psychiques. Ils appartiennent de manière plus large aux troubles fonctionnels somatiques ou troubles à symptomatologie soma-tique, avec une comorbidité fréquente des autres troubles fonctionnels somatiques (douleurs nociplastiques dont la fibromyalgie, syndrome de fatigue chronique, troubles fonctionnels digestifs, etc.).
Le trouble neurologique fonctionnel (TNF) est une maladie neurologique responsable de symptômes qui sont liés à un dysfonctionnement de réseaux cérébraux. L’hypothèse actuelle est que ces troubles surviennent chez des patients ayant une vulnérabilité individuelle, et sont souvent déclenchés par des facteurs traumatiques physiques et/ou psychiques. Ils appartiennent de manière plus large aux troubles fonctionnels somatiques ou troubles à symptomatologie soma-tique, avec une comorbidité fréquente des autres troubles fonctionnels somatiques (douleurs nociplastiques dont la fibromyalgie, syndrome de fatigue chronique, troubles fonctionnels digestifs, etc.).
Le critère A défini le cadre clinique avec la nécessité d’atteinte motrice ou sensorielle. Les principales présentations sont ainsi les déficits sensoriels (déficit sensitif, cécité, ou autre atteinte sensorielle), les crises fonctionnelles/dissociatives, et les troubles moteurs (déficit moteur et mouvements anormaux). Sont inclus dans les troubles moteurs, les troubles de la parole (bégaiement, syndrome de l’accent étranger) et les troubles de la déglutition.
Le critère B insiste sur l’importance de rechercher des signes cliniques positifs, qui sont détaillés dans le paragraphe sémiologie.
II Épidémiologie et problématiques
![]() Le TNF représente 10 à 15 % des motifs de consultation en neurologie, soit le deuxième motif de consultation en neurologie après les céphalées. Il y a peu d’études épidémiologiques, la prévalence est estimée entre 0,05 et 0,1/1000.Les patients souffrant de TNF sont souvent non diagnostiqués et sans prise en charge adaptée à la fois en raison d’un manque de formation des médecins, du positionnement de la pathologie aux confins de la neurologie et la psychiatrie, et du nombre très faibles de travaux de recherche à ce sujet. Le pronostic se caractérise par une évolution chronique au long cours chez 80 % des patients. Un diagnostic précoce, une bonne explication diagnostique et une prise en charge multidisciplinaire adaptée améliorent le pronostic.
Le TNF représente 10 à 15 % des motifs de consultation en neurologie, soit le deuxième motif de consultation en neurologie après les céphalées. Il y a peu d’études épidémiologiques, la prévalence est estimée entre 0,05 et 0,1/1000.Les patients souffrant de TNF sont souvent non diagnostiqués et sans prise en charge adaptée à la fois en raison d’un manque de formation des médecins, du positionnement de la pathologie aux confins de la neurologie et la psychiatrie, et du nombre très faibles de travaux de recherche à ce sujet. Le pronostic se caractérise par une évolution chronique au long cours chez 80 % des patients. Un diagnostic précoce, une bonne explication diagnostique et une prise en charge multidisciplinaire adaptée améliorent le pronostic.
III 6Physiopathologies
![]() Un certain nombre de facteurs augmentent le risque de développer un TNF. On les distingue en trois types : les facteurs prédisposants (facteurs de risque à proprement parler), les facteurs précipitants (facteurs déclenchant les troubles) et facteurs perpétuants les symptômes. Ils sont souvent désignés comme « les 3 P » (encadré 1.1). Le diagnostic de TNF ne repose pas sur la présence de ces facteurs, mais il est important de les identifier au cours du suivi pour diminuer la vulnérabilité du patient, et diminuer le risque de rechute ou de persistance des symptômes.
Un certain nombre de facteurs augmentent le risque de développer un TNF. On les distingue en trois types : les facteurs prédisposants (facteurs de risque à proprement parler), les facteurs précipitants (facteurs déclenchant les troubles) et facteurs perpétuants les symptômes. Ils sont souvent désignés comme « les 3 P » (encadré 1.1). Le diagnostic de TNF ne repose pas sur la présence de ces facteurs, mais il est important de les identifier au cours du suivi pour diminuer la vulnérabilité du patient, et diminuer le risque de rechute ou de persistance des symptômes.
IV Diagnostic clinique
A Généralités
![]() On distingue globalement trois grandes formes cliniques :
On distingue globalement trois grandes formes cliniques :
- • les troubles moteurs : déficit, mouvements anormaux et troubles de la marche;
- • les crises fonctionnelles dissociatives (CFD) : crises ou malaises;
- • 7les autres présentations : troubles de la parole ou du langage, troubles sensoriels (sensitif, cécité, etc.), troubles cognitifs fonctionnels, vertiges fonctionnels (vertige perceptuel posi-tionnel permanent).
Les patients ont souvent plusieurs formes cliniques associées. Il y a également une comorbi-dité fréquente avec les autres troubles somatiques fonctionnels (douleurs nociplastiques dont la fibromyalgie), syndrome de fatigue chronique, troubles fonctionnels digestifs, etc. Enfin, 10 % des patients souffrant de TNF ont également une autre pathologie neurologique, dont la sémiologie est le plus souvent ressemblante à celle du TNF (ex. : épilepsie et CFD, sclérose en plaques et TNF moteur, etc.). Il est donc crucial de bien identifier l’ensemble des diagnostics pour proposer la prise en charge optimale.
B Troubles moteurs fonctionnels
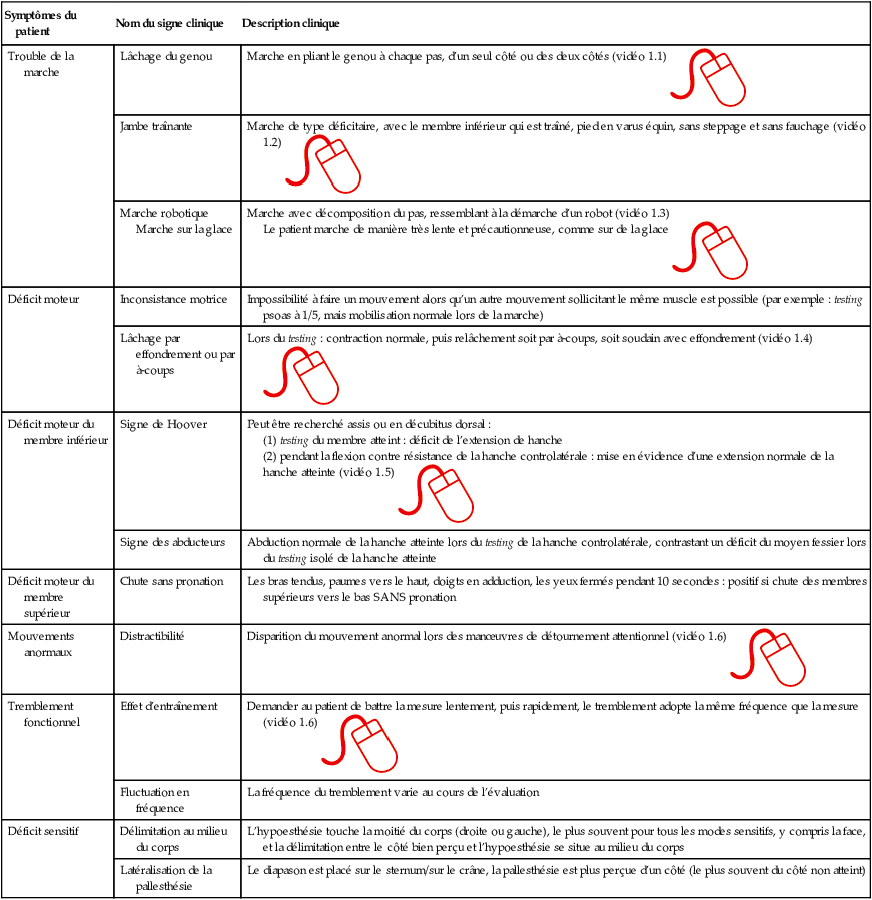
Il peut s’agir des déficits moteurs, mouvements anormaux, et troubles de la marche. Le diagnostic de trouble moteur fonctionnel repose essentiellement sur la présence de signes cliniques positifs (tableau 1.1). Leur spécificité est proche de 100 % et la présence de deux signes positifs permet d’affirmer le diagnostic de TNF ou de surcharge fonctionnelle s’il existe une comorbidité neurologique.
![]() Troubles moteurs et sensitifs fonctionnels.
Troubles moteurs et sensitifs fonctionnels.
| Symptômes du patient | Nom du signe clinique | Description clinique |
|---|---|---|
| Trouble de la marche | Lâchage du genou | Marche en pliant le genou à chaque pas, d’un seul côté ou des deux côtés (vidéo 1.1)  |
| Jambe traînante | Marche de type déficitaire, avec le membre inférieur qui est traîné, pied en varus équin, sans steppage et sans fauchage (vidéo 1.2)  |
|
| Marche robotique Marche sur la glace | Marche avec décomposition du pas, ressemblant à la démarche d’un robot (vidéo 1.3) Le patient marche de manière très lente et précautionneuse, comme sur de la glace  |
|
| Déficit moteur | Inconsistance motrice | Impossibilité à faire un mouvement alors qu’un autre mouvement sollicitant le même muscle est possible (par exemple : testing psoas à 1/5, mais mobilisation normale lors de la marche) |
| Lâchage par effondrement ou par à-coups | Lors du testing : contraction normale, puis relâchement soit par à-coups, soit soudain avec effondrement (vidéo 1.4)  |
|
| Déficit moteur du membre inférieur | Signe de Hoover | Peut être recherché assis ou en décubitus dorsal : (1) testing du membre atteint : déficit de l’extension de hanche (2) pendant la flexion contre résistance de la hanche controlatérale : mise en évidence d’une extension normale de la hanche atteinte (vidéo 1.5)  |
| Signe des abducteurs | Abduction normale de la hanche atteinte lors du testing de la hanche controlatérale, contrastant un déficit du moyen fessier lors du testing isolé de la hanche atteinte | |
| Déficit moteur du membre supérieur | Chute sans pronation | Les bras tendus, paumes vers le haut, doigts en adduction, les yeux fermés pendant 10 secondes : positif si chute des membres supérieurs vers le bas SANS pronation |
| Mouvements anormaux | Distractibilité | Disparition du mouvement anormal lors des manœuvres de détournement attentionnel (vidéo 1.6)  |
| Tremblement fonctionnel | Effet d’entraînement | Demander au patient de battre la mesure lentement, puis rapidement, le tremblement adopte la même fréquence que la mesure (vidéo 1.6)  |
| Fluctuation en fréquence | La fréquence du tremblement varie au cours de l’évaluation | |
| Déficit sensitif | Délimitation au milieu du corps | L’hypoesthésie touche la moitié du corps (droite ou gauche), le plus souvent pour tous les modes sensitifs, y compris la face, et la délimitation entre le côté bien perçu et l’hypoesthésie se situe au milieu du corps |
| Latéralisation de la pallesthésie | Le diapason est placé sur le sternum/sur le crâne, la pallesthésie est plus perçue d’un côté (le plus souvent du côté non atteint) |
1 8Déficit moteur
Le déficit moteur peut toucher de manière variable un membre, deux membres, le plus souvent un hémicorps ou les deux membres inférieurs, mais également trois ou quatre membres. La sévérité du déficit est variable (déficit discret à paralysie complète). Les déficits moteurs sont le plus souvent associés à un déficit sensitif à rechercher systématiquement. Un déficit moteur pur doit faire discuter d’autres étiologies (sclérose latérale amyotrophique, myasthénie, myopathie).
2 Mouvements anormaux
Les deux principaux types de mouvements anormaux fonctionnels sont le tremblement et la dystonie. L’élément clé pour le diagnostic de mouvement anormal fonctionnel est la présence d’une distractibilité : il s’agit de la disparition du mouvement anormal lorsqu’on détourne l’attention du patient, soit par le biais d’une tâche motrice (ex. : mouvement brusque d’un autre membre), soit par le biais d’une tache cognitive (ex. : disparition lors du calcul mental).
La dystonie est une posture anormale, liée à la co-contraction inappropriée de muscles agonistes et antagonistes. La dystonie fonctionnelle est souvent difficile à distinguer des autres dystonies. Elle se présente en général par une posture en poing fermé au membre supérieur et en varus équin au membre inférieur, avec une fixité de la posture anormale et des douleurs associées.
Les signes cliniques spécifiques du tremblement fonctionnel sont les suivants :
- • distractibilité;
- • effet d’entraînement;
- • variabilité de la fréquence et des muscles impliqués.
C Crises fonctionnelles dissociatives
Les crises fonctionnelles dissociatives sont la troisième cause de malaise avec perte de connaissance. Les manifestations cliniques ressemblent à une crise d’épilepsie associant une modification du comportement soudaine et paroxystique, néanmoins sans modification électrique concomitante. Certains éléments sémiologiques sont plus en faveur d’une crise fonctionnelle dissociative qu’une crise d’épilepsie, notamment : une durée supérieure à 2 minutes; une fluctuation dans la sévérité des symptômes au cours de la crise; la fermeture des yeux et, a fortiori s’il y a une résistance à l’ouverture des yeux, la présence de mouvements du bassin ou de tremblements; une atonie complète; une hyperventilation durant la perte de connaissance; la présence de pleurs pendant la crise. Il est à noter, par contre, que la présence de cris pendant la crise est très évocatrice d’un mécanisme épileptique.
La perte d’urine, la morsure de langue, une chute traumatique et la stéréotypie des crises ne sont pas des éléments qui permettent de distinguer une crise épileptique d’une crise fonctionnelle dissociative, même si ces différentes manifestations/complications sont sans doute un peu plus fréquentes au cours des crises épileptiques. Ces malaises sont en règle d’emblée très fréquents et handicapants conduisant à de nombreux passages aux urgences et à une déscolarisation/désocialisation. 9Ils peuvent parfois mimer un état de mal épileptique. Les malaises résistent d’emblée aux traitements mis en place notamment antiépileptiques.
V Examens complémentaires
Les examens complémentaires sont prescrits selon la présentation sémiologique. Ces examens ne doivent pas être répétés inutilement, mais ils ont un intérêt double lors des premières consultations : il s’agit tout d’abord de vérifier l’absence de comorbidité neurologique, retrouvée chez 10 à 20 % des patients souffrant de TNF et constituant en soit un facteur prédisposant aux TNF. Ils permettent également d’apporter des arguments pour le diagnostic positif de TNF : par exemple électroencéphalogramme (EEG) normal pendant une crise fonctionnelle dissociative.
À titre d’exemple, les examens complémentaires habituellement prescrits comportent, dans le cadre des crises fonctionnelles, la réalisation d’une vidéo EEG permettant de documenter l’absence d’activité épileptique pendant la crise. Dans le cadre des troubles moteurs, mouvements anormaux ou déficit, une imagerie par résonance magnétique (IRM) cérébrale est le plus souvent prescrite. On prescrit également une IRM médullaire, notamment dans les présentations para- ou tétraparétiques ou en cas de doute diagnostique devant un déficit sensitif ou moteur. Dans le cadre des mouvements anormaux, on pourra, si l’examen est disponible, prescrire un enregistrement des mouvements anormaux pour mieux les caractériser. Cet examen permet de documenter les signes cliniques positifs avec, notamment pour les tremblements, la distractibilité, la variabilité en fréquence et l’effet d’entraînement. La scinti-graphie dopaminergique – DaTSCAN ou tomographie à émission de positons (TEP) à la fluo-rodopa – est utile en cas de doute entre syndromes parkinsoniens dégénératif et fonctionnel.
VI Prise en charge
A Annonce diagnostique
L’annonce diagnostique est une étape cruciale de la prise en charge. Elle se fait principalement par le neurologue, en raison de la présentation clinique neurologique. Elle comprend la reconnaissance explicite de la plainte, des manifestations cliniques et du handicap associé ainsi que l’explication des signes positifs et des éléments ayant permis le diagnostic. Le diagnostic est énoncé en utilisant le terme « trouble neurologique fonctionnel », retenu de manière consensuelle au niveau international.
B Prise en charge multidisciplinaire
La prise en charge du patient est multidisciplinaire. Elle comporte à la fois une prise en charge orientée sur le symptôme et une prise en charge des différents facteurs de risque (les 3 P), permettant de limiter le risque de rechute ou de chronicisation.
1 Prise en charge orientée sur les symptômes
- • Dans le cadre des troubles moteurs fonctionnels, la kinésithérapie est le traitement qui a le plus fait preuve de son efficacité à ce jour :
-
- –
 c’est une kinésithérapie spécifique, visant à aider le patient à reprendre le contrôle de ses mouvements, à la fois en passant par l’éducation thérapeutique, mais 10également en détournant son attention du symptôme (avec sa complicité) par diverses manœuvres : utilisation des taches multiples, concentration sur une activité stimulante et impliquant des automatismes (ex. : jouer au foot), et en modifiant les croyances du patient en lui démontrant que les mouvements normaux sont encore possibles (ex. : filmer le patient lorsqu’il fait un mouvement normal de manière automatique et le lui montrer après);
c’est une kinésithérapie spécifique, visant à aider le patient à reprendre le contrôle de ses mouvements, à la fois en passant par l’éducation thérapeutique, mais 10également en détournant son attention du symptôme (avec sa complicité) par diverses manœuvres : utilisation des taches multiples, concentration sur une activité stimulante et impliquant des automatismes (ex. : jouer au foot), et en modifiant les croyances du patient en lui démontrant que les mouvements normaux sont encore possibles (ex. : filmer le patient lorsqu’il fait un mouvement normal de manière automatique et le lui montrer après); - – cette prise en charge peut également être proposée en service de rééducation, ce qui permet au patient de bénéficier d’une prise en charge multidisciplinaire.
- –
- •
 Dans le cadre des crises fonctionnelles dissociatives :
Dans le cadre des crises fonctionnelles dissociatives : -
- – la psychothérapie de type thérapie cognitivo-comportementale (TCC) est celle qui a été le plus évaluée :
-
- –
 la TCC a plusieurs objectifs complémentaires, consistant à aider le patient à : percevoir les éléments déclenchant les crises, apprendre à identifier les prémices d’une crise, apprendre à sortir de la crise, pour finalement reprendre le contrôle le plus complet possible,
la TCC a plusieurs objectifs complémentaires, consistant à aider le patient à : percevoir les éléments déclenchant les crises, apprendre à identifier les prémices d’une crise, apprendre à sortir de la crise, pour finalement reprendre le contrôle le plus complet possible,
- – de nombreuses approches complémentaires peuvent être proposées, avec des résultats souvent très intéressants : orthophonie, ergothérapie, psychomotricité, hypnose, toxine botulique, stimulation magnétique transcrânienne. Cependant ces approches n’ont pas fait l’objet d’évaluations contrôlées.
- –
2 Prise en charge des facteurs prédisposants, précipitants et/ou perpétuants les symptômes
Cette prise en charge doit idéalement se faire en association avec un psychiatre ou un psychologue, et a pour objectif d’identifier les facteurs de risque (prédisposants) et de maintien (perpétuants) propres au patient, afin de les traiter (ex. : comorbidité psychiatrique ou neurologique) ou les travailler (ex : mode de fonctionnement perfectionniste) afin de diminuer la vulnérabilité du patient. Il est souvent préférable de la mettre en œuvre dans un deuxième temps, quand le travail sur le symptôme a déjà commencé.
3 Place des traitements médicamenteux
Les traitements médicamenteux n’ont que peu de place dans la prise en charge des TNF. Ils peuvent même constituer un facteur pérennisant les symptômes, notamment lorsque les prescriptions comportent de nombreux psychotropes et/ou opioïdes. Les traitements psychotropes ne sont indiqués qu’en cas de comorbidité psychiatrique avérée, idéalement après diagnostic et prescription par un psychiatre. Dans le cadre de douleurs nociplas-tiques associées et invalidantes, certains antidépresseurs (inhibiteurs de la recapture de la sérotonine-noradrénaline [IRSNa] ou tricycliques) ou certains antiépileptiques (gabapentine ou prégabaline) sont privilégiés pour leur effet antalgique central, avec une efficacité restant modérée.
 11Compléments numériques
11Compléments numériques
Des compléments numériques sont associés à ce chapitre. Ils proposent des vidéos indiquées dans le texte par un picto. Pour voir ces compléments, connectez-vous sur http://www.emconsulte/e-complement/478607 et suivez les instructions.
Vidéo 1.1. A Lâchage du genou.
Vidéo 1.2. A Jambe traînante.
Vidéo 1.3. A Marche robotique, marche sur la glace.
Vidéo 1.4. A Lâchage par effondrement ou par à-coups.
Vidéo 1.5. A Signe de Hoover.
Vidéo 1.6. A Distractibilité et effet d’entraînement.
