577Enoncés et questions
Dossier progressif 1
Vous recevez en consultation une jeune femme de 35 ans, qui présente une diplopie depuis 3 jours. Elle est fumeuse, ne prend aucun médicament hormis un contraceptif oral. Elle vous rapporte un épisode de baisse d’acuité visuelle de l’œil droit, associée à une douleur à la mobilisation du globe oculaire, ayant duré 1 mois, avec une récupération complète, il y a 2 ans. Il n’y avait pas de rougeur oculaire. Elle avait vu un ophtalmologue et un neurologue pour cet épisode, qui avait été qualifié d’idiopathique. Elle vous présente le compte rendu de l’IRM cérébrale effectuée alors qui concluait qu’il y avait trois hyper-signaux T2 juxtacorticaux et un hypersignal T2 au niveau du pont.
![]() Question 1 – QRU
Question 1 – QRU
Quel élément vous orienterait vers une cause neurologique centrale à cette diplopie ?
- A disparition de la diplopie à l’occlusion d’un œil
- B douleur à la mobilisation du globe
- C caractère fluctuant
- D début insidieux
- E ptosis
![]() Question 2 – QRU
Question 2 – QRU
L’examen de la motilité oculaire montre un déficit de l’adduction de l’œil droit lors du regard vers la gauche. Le reste des versions est normal. Il y a un nystagmus de l’œil gauche en abduction. L’examen de la convergence est normal. Quelle est votre analyse sémiologique ?
- A paralysie du IV
- B paralysie du III
- C paralysie du VI
- D ophtalmoplégie internucléaire
- E syndrome de Parinaud
![]() Question 3 – QROC
Question 3 – QROC
De quel côté est l’ophtalmoplégie internucléaire ?
![]() Question 4 – QRU
Question 4 – QRU
Quelle est la localisation probable de la lésion ?
- A thalamus
- B cervelet
- C tronc cérébral
- D sinus caverneux
- E cortex occipital
![]() Question 5 – QRU
Question 5 – QRU
Quel est le diagnostic possible pour l’épisode antérieur de baisse d’acuité visuelle ?
- A occlusion de branche de la veine centrale de la rétine
- B décollement de rétine
- C occlusion de l’artère centrale de la rétine
- D uvéite antérieure aiguë
- E neuropathie optique rétrobulbaire
![]() Question 6 – QRM
Question 6 – QRM
Quel(s) élément(s) clinique(s) ophtalmologique(s) aurai(en)t pu être mis en évidence lors de l’examen pour baisse d’acuité visuelle et conforterai(en)t l’hypothèse de neuropathie optique rétrobulbaire ?
- A fond d’œil normal
- B œdème maculaire
- C nodules cotonneux
- D hémorragies rétiniennes en taches
- E déficit pupillaire afférent
![]() Question 7 – QRM
Question 7 – QRM
Dans une neuropathie optique rétrobulbaire unilatérale, le champ visuel peut montrer (une ou plusieurs propositions exactes) :
- A un scotome central homolatéral
- B une hémianopsie bitemporale
- C une quadranopsie bitemporale supérieure
- D une hémianopsie latérale homonyme controlatérale
- E un scotome cœcocentral homolatéral
578![]() Question 8 – QRM
Question 8 – QRM
Dans le cadre d’une neuropathie optique, quels examens complémentaires peuvent être anormaux ?
- A OCT (tomographie) maculaire
- B vision des couleurs
- C électrorétinogramme
- D potentiels évoqués visuels
- E échographie mode B
![]() Question 9 – QRM
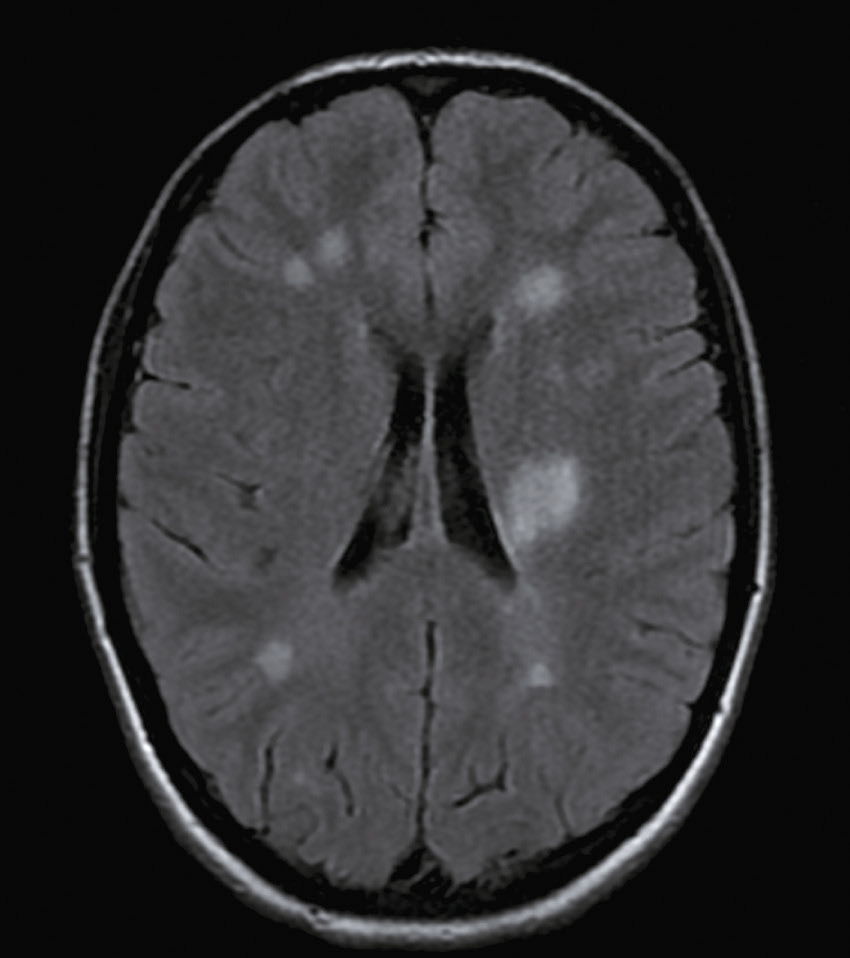
Question 9 – QRM
Une nouvelle IRM cérébrale est réalisée devant cette diplopie. Décrivez le cliché (fig. 31.1).
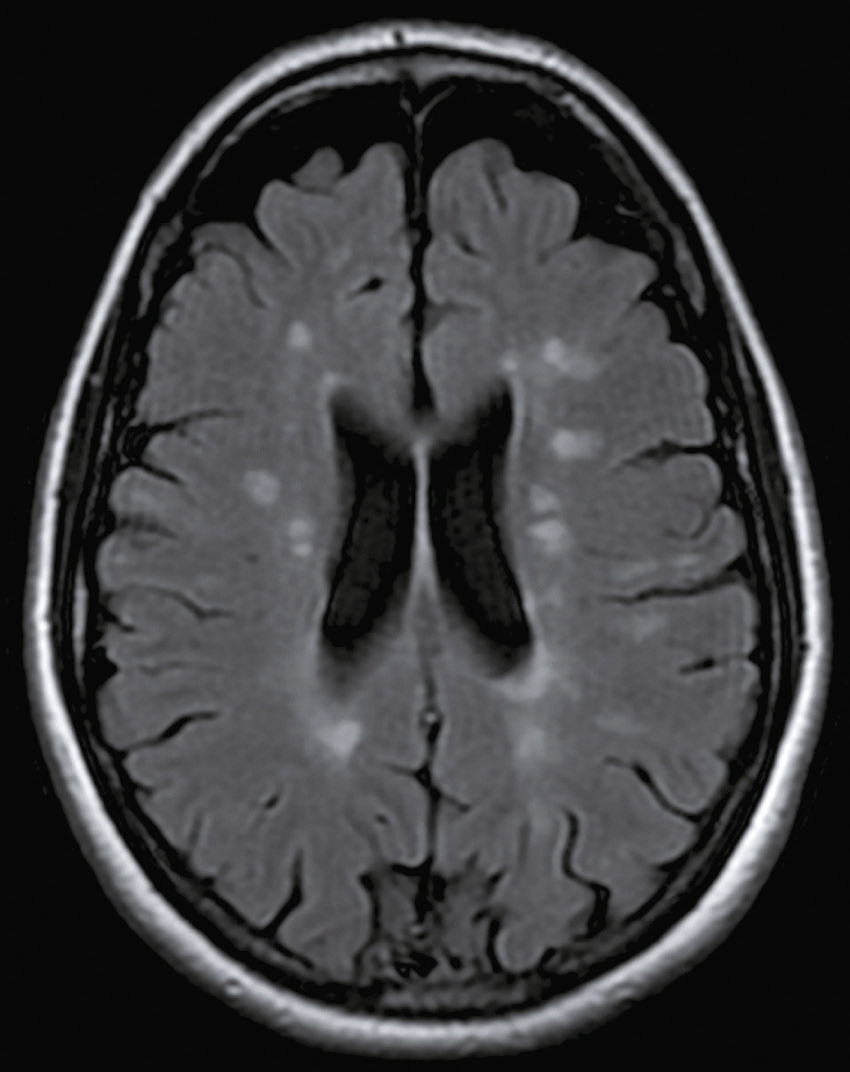
L'image montre une coupe transversale d'un cerveau humain obtenue par imagerie par résonance magnétique (IRM). Cette image est une vue axiale, ce qui signifie qu'elle est prise horizontalement à travers le cerveau. On peut observer les différentes structures cérébrales, y compris la matière grise et la matière blanche. Les ventricules latéraux, qui sont des cavités remplies de liquide céphalo-rachidien, sont visibles au centre de l'image. Les zones plus claires autour des ventricules peuvent indiquer des anomalies ou des lésions, souvent associées à des conditions neurologiques comme la sclérose en plaques. Les contours du cerveau sont bien définis, et les différentes régions du cortex cérébral sont clairement visibles. Cette image est intéressante car elle permet aux médecins de diagnostiquer et de surveiller diverses maladies neurologiques en visualisant les structures internes du cerveau avec une grande précision. L'IRM est une technique non invasive qui utilise des champs magnétiques et des ondes radio pour produire des images détaillées des organes et des tissus internes, ce qui est crucial pour la détection précoce et le traitement des maladies cérébrales.
- A coupe sagittale
- B séquence T1
- C hypersignaux de la substance blanche périventricu-laire
- D hypersignaux du tronc cérébral
- E hypersignaux juxtacorticaux
![]() Question 10 – QROC
Question 10 – QROC
Quelle maladie sous-jacente suspectez-vous ?
![]() Question 11 – QRM
Question 11 – QRM
La sclérose en plaques :
- A touche la myéline centrale et périphérique
- B est associée à une infection à Epstein-Barr virus
- C est plus fréquente dans le nord de l’Europe
- D est aussi fréquente chez l’homme que chez la femme
- E est plus fréquente chez les fumeurs
![]() Question 12 – QRM
Question 12 – QRM
La patiente est perdue de vue. Elle consulte 3 ans après pour un nouvel épisode de diplopie. L’examen clinique est montré sur l’image suivante (fig. 31.2).
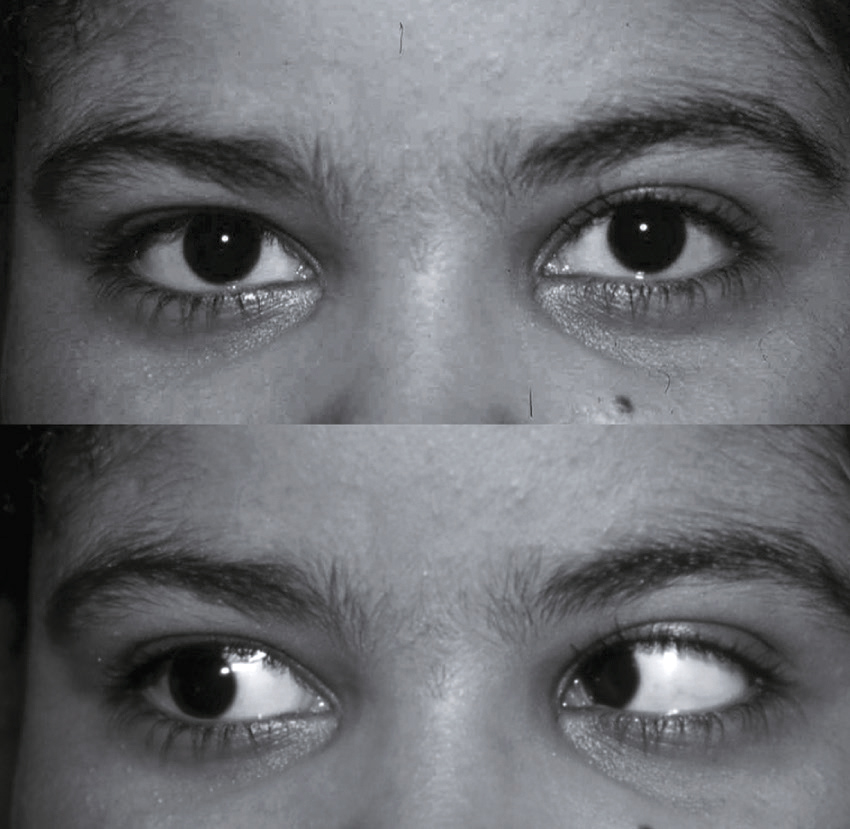
L'image montre une vue rapprochée des yeux humains, permettant de distinguer plusieurs parties importantes. L'iris est la partie colorée de l'œil qui contrôle la quantité de lumière entrant dans l'œil en ajustant la taille de la pupille, l'ouverture centrale noire. La pupille se dilate ou se contracte en fonction de la lumière ambiante pour protéger la rétine et optimiser la vision. La sclère, la couche externe blanche de l'œil, protège le globe oculaire et offre une structure. Les vaisseaux sanguins sont visibles à la surface de la sclère, fournissant des nutriments essentiels à l'œil. Autour de l'iris, on peut également voir la cornée, une fine couche transparente qui aide à focaliser la lumière sur la rétine. Les détails anatomiques visibles sur cette image sont cruciaux pour comprendre comment l'œil fonctionne et maintient une vision claire. Ces informations sont essentielles pour l'éducation sur la santé oculaire, car elles montrent comment les différentes parties de l'œil travaillent ensemble pour permettre la vision. Les yeux sont des organes complexes qui transforment la lumière en signaux électriques, envoyés ensuite au cerveau pour interprétation. En examinant de près ces structures, on peut mieux comprendre les processus visuels et l'importance de chaque composant dans le maintien de la vue.
Quelle est votre analyse sémiologique ?
- A reflets cornéens centrés en position primaire
- B limitation de l’abduction de l’œil droit
- C limitation de l’adduction de l’œil gauche
- D limitation de l’adduction de l’œil droit
- E limitation de l’abduction de l’œil gauche
![]() Question 13 – QRU
Question 13 – QRU
Quelle est la localisation la plus probable de la lésion ?
- A cortex occipital
- B cervelet
- C tronc cérébral
- D moelle épinière
- E substance blanche périventriculaire
![]() Question 14 – QRU
Question 14 – QRU
Voici le coordimètre réalisé pour ce nouvel épisode de diplopie (fig. 31.3). Quel diagnostic retenez-vous ?
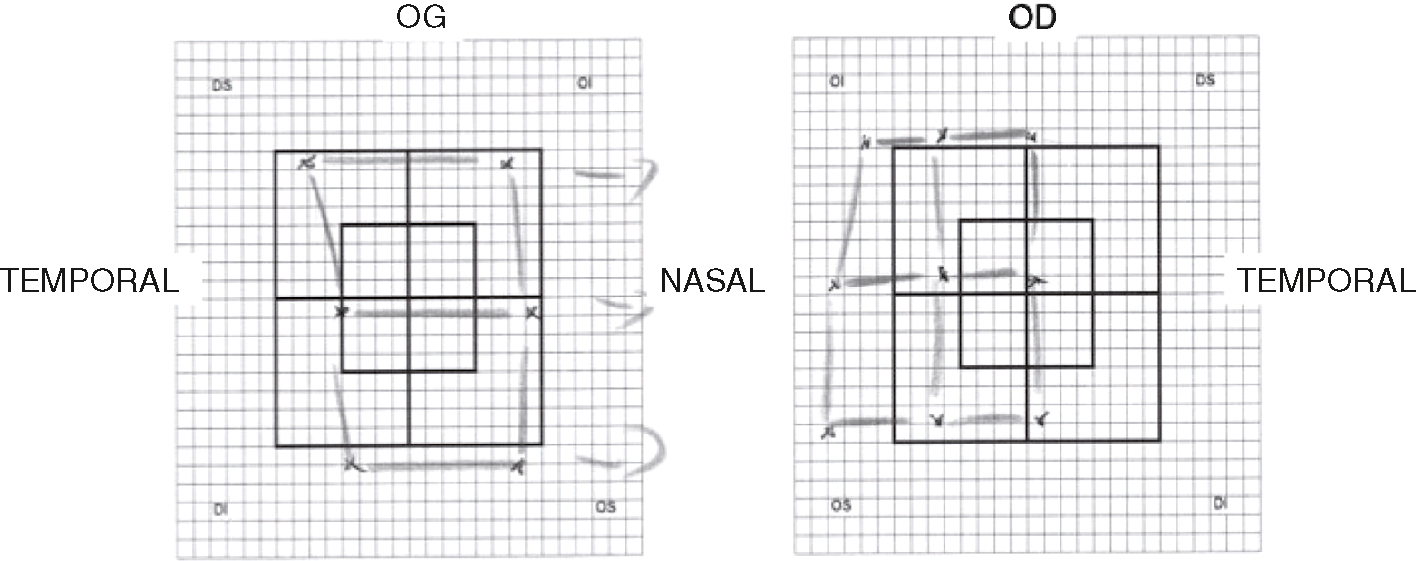
L'image montre deux diagrammes de champ visuel, l'un pour l'œil gauche (OG) et l'autre pour l'œil droit (OD). Chaque diagramme est une grille avec des lignes et des flèches indiquant les limites du champ visuel. Les zones sont étiquetées "TEMPORAL" (temporel) et "NASAL" (nasal), indiquant les directions par rapport à l'œil. Les diagrammes montrent comment le champ visuel est perçu par chaque œil, avec des variations dans les limites du champ visuel. Les flèches et les lignes indiquent les zones où la vision est présente ou absente, ce qui peut être utilisé pour diagnostiquer des conditions oculaires spécifiques. Par exemple, une restriction dans le champ visuel temporal peut indiquer un problème avec le nerf optique ou une autre pathologie oculaire. Ces diagrammes sont essentiels pour comprendre la santé visuelle d'une personne et identifier les zones de perte de vision. Ils sont couramment utilisés par les ophtalmologistes pour évaluer et suivre l'évolution des maladies oculaires. Ces informations peuvent aider à planifier des interventions appropriées pour préserver ou améliorer la vision.
- A 579paralysie du III droit
- B paralysie du IV gauche
- C paralysie du VI droit
- D paralysie du III gauche
- E paralysie du VI gauche
Dossier progressif 2
Vous accueillez un homme de 61 ans pour troubles de la marche apparus progressivement depuis quelques jours. Ce patient a pour antécédents un tabagisme évalué à 10 paquets-années, une appendicectomie à l’âge de 15 ans, une consommation alcoolique estimée à 7 verres de vin par jour.
Depuis 5 jours, il décrit une altération progressive de la marche devenue selon lui maladroite par faiblesse musculaire des membres inférieurs. Il a des difficultés à se relever d’une chaise ou à sortir de son lit, et a chuté à plusieurs reprises. Il se plaint également de fourmillements des pieds. Depuis 2 jours, il a tendance à lâcher les objets. À l’examen clinique, les constantes sont normales. La marche est en effet très difficile avec nécessité d’une aide. L’examen de la force musculaire retrouve une chute des deux membres inférieurs à la manœuvre de Mingazzini avec une force cotée à 3/5 en proximal, 4/5 pour les extenseurs et fléchisseurs des pieds de manière bilatérale. Aux membres supérieurs, on note une flexion et extension des doigts et des mains à 4/5, une abduction et adduction de l’épaule à 4/5 à droite comme à gauche.
![]() Question 1 – QRU
Question 1 – QRU
Quel(s) élément(s) sémiologique(s) en faveur d’un syndrome de Guillain-Barré recherchez-vous ?
- A niveau sensitif
- B syndrome rachidien
- C abolition des réflexes tendineux
- D signe de Babinski bilatéral
- E globe urinaire
![]() Question 2 – QRM
Question 2 – QRM
Le reste de votre examen clinique est le suivant : au niveau sensitif, il n’y a pas de troubles objectifs superficiels ou profonds. Les réflexes tendineux sont abolis aux quatre membres. Les réflexes cutanés plantaires sont indifférents de manière bilatérale. L’examen de l’extrémité céphalique met en évidence un effacement des sillons nasogéniens avec une occlusion des yeux révélant un enfouissement des cils incomplet. Vous suspectez un syndrome de Guillain-Barré.
Quelle(s) est (sont) l’(les) autre(s) cause(s) classique(s) de diplégie faciale ?
- A maladie de Lyme
- B infection par le VIH
- C sclérose en plaques
- D paralysie faciale a frigore
- E sarcoïdose
![]() Question 3 – QRM
Question 3 – QRM
Quel(s) examen(s) complémentaire(s) réalisez-vous chez ce patient ?
- A IRM cérébrale
- B IRM médullaire
- C ponction lombaire
- D électroneuromyogramme
- E potentiels évoqués moteurs
![]() Question 4 – QRM
Question 4 – QRM
Parmi les éléments biologiques suivants, lequel (lesquels) vous inciterai(en)t à ne pas réaliser une ponction lombaire ?
- A plaquettes à 85 000/mm3
- B TCA ratio à 1,3
- C TP à 40 %
- D hémoglobine à 8 g/dL
- E fibrinogène à 7 g/L
580![]() Question 5 – QRM
Question 5 – QRM
Parmi les résultats de ponction lombaire suivants, lequel (lesquels) est (sont) compatible(s) avec le diagnostic de syndrome de Guillain-Barré démyélinisant ?
- A globules rouges : 10/mm3, leucocytes : 2/mm3, protéines : 1,8 g/L
- B globules rouges : 1 500/mm3, leucocytes : 8/mm3, protéines : 0,5 g/L
- C globules rouges : 1/mm3, leucocytes : 80/mm3, protéines : 1,3 g/L
- D globules rouges : 2/mm3, leucocytes : 1/mm3, protéines : 0,4 g/L
- E globules rouges : 1/mm3, leucocytes : 65/mm3, protéines : 0,6 g/L
![]() Question 6 – QRM
Question 6 – QRM
L’électroneuromyogramme est en faveur de votre diagnostic. La ponction lombaire ramène 2 globules blancs/mm3 et une protéinorachie augmentée à 1,2 g/L. Le reste du bilan est le suivant : numération-formule sanguine : Hb : 14 g/dL, leucocytes : 9 000/mm3, plaquettes : 350 000/mm3, ionogramme sanguin : Na+ : 124 mmol/L, K+ : 3,8 mmol/L, clairance de la créatininé-mie : 90 mL/min, glycémie : 6 mmol/L, transaminases, phosphatases alcalines, bilirubines et γ-GT normales, CRP : 2 mg/L, bandelette urinaire négative.
Quelle(s) stratégie(s) thérapeutique(s) proposez-vous ?
- A corticothérapie par voie intraveineuse
- B immunoglobulines polyvalentes par voie intraveineuse
- C héparine de bas poids moléculaire à dose isocoagulante
- D inhibiteurs de l’acétylcholinestérase par voie orale
- E échanges plasmatiques
![]() Question 7 – QRM
Question 7 – QRM
Le lendemain de son admission, alors que vous n’avez débuté aucun traitement, le patient présente une agitation avec propos incohérents, hallucinations visuelles à type de vision d’animaux effrayant, sueurs et tremblement des mains. Vous suspectez un delirium tremens. Quelle(s) autre(s) complication(s) de sevrage peu(ven)t survenir chez un patient alcoolique ?
- A encéphalopathie hépatique
- B encéphalopathie de Gayet-Wernicke
- C syndrome de Korsakoff
- D crise épileptique
- E maladie de Marchiafava-Bignami
![]() Question 8 – QRM
Question 8 – QRM
Quel est votre traitement pour l’épisode en cours ?
- A hydratation
- B vitaminothérapie B9 par voie intraveineuse
- C benzodiazépines par voie intraveineuse
- D neuroleptiques par voie intraveineuse
- E vitaminothérapie B1 par voie intraveineuse
![]() Question 9 – QRM
Question 9 – QRM
Vous débutez un traitement par benzodiazépine, vitaminothérapie B1, B6, PP, réhydratation par sérum salé et immunoglobulines polyvalentes intraveineuses associées à une héparine de bas poids moléculaire à dose isocoagulante. Le lendemain matin, le patient s’est aggravé d’un point de vue clinique. Il n’a plus d’hallucination visuelle mais il présente maintenant une tétraparésie évaluée à 3/5 avec ataxie des quatre membres, une dysarthrie, des troubles de la déglutition, et une ophtalmoplégie bilatérale. Un bilan biologique a été prélevé avant votre arrivée : numération formule sanguine : Hb : 13,8 g/dL, leucocytes : 8 600/ mm3, plaquettes : 332 000/mm3, ionogramme sanguin : Na+ : 142 mmol/L, K+ : 4,2 mmol/L, clairance de la créatininémie : 92 mL/min, glycémie : 5,8 mmol/L, transaminases, phosphatases alcalines, bilirubines et γ-GT normales, CRP : 3 mg/L.
Une IRM cérébrale a été également réalisée (fig. 31.4). Quelle est la séquence présentée ?
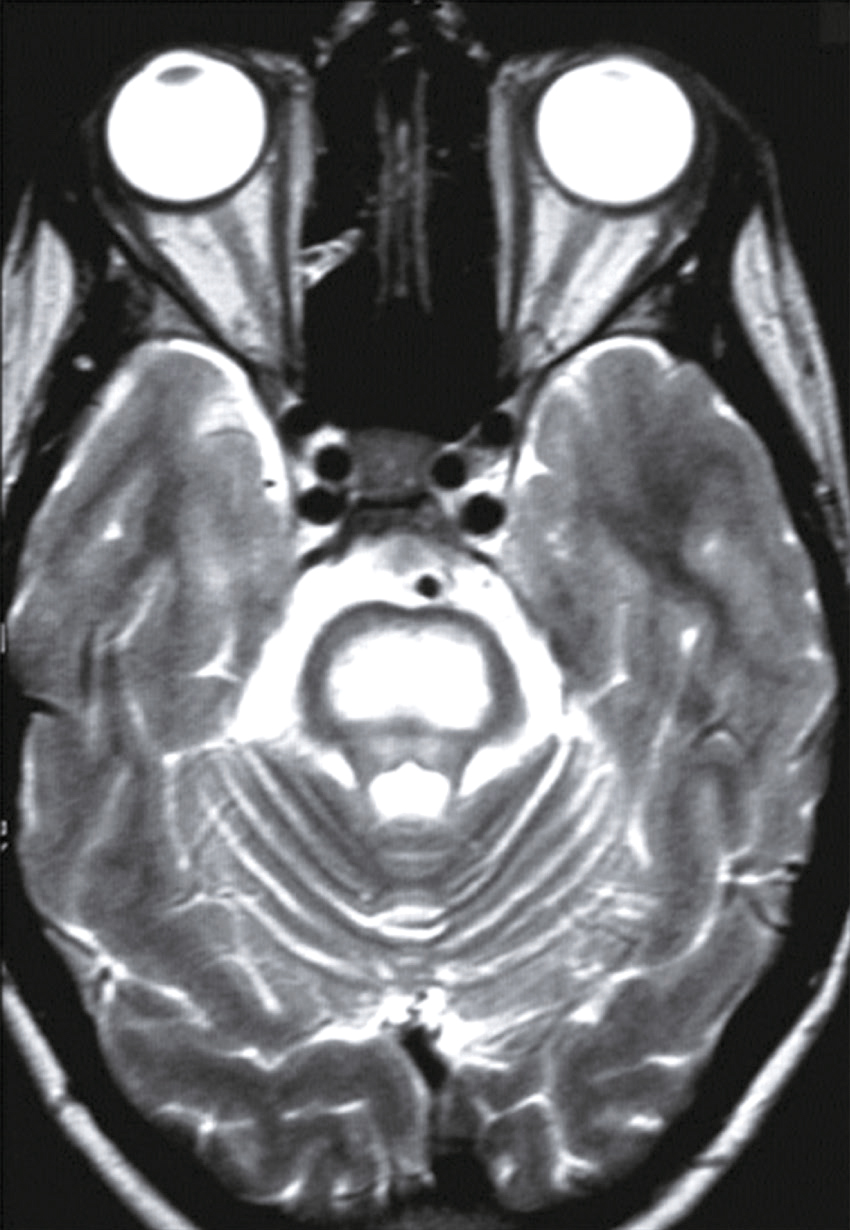
L'image montre une IRM (Imagerie par Résonance Magnétique) du cerveau humain en coupe axiale, c'est-à-dire une vue transversale du cerveau prise horizontalement. Cette image est particulièrement intéressante car elle permet de visualiser les structures internes du cerveau avec une grande précision. On peut observer les globes oculaires en haut de l'image, qui apparaissent comme deux cercles blancs. Les différentes zones du cerveau sont visibles, avec des variations de teintes qui indiquent les différentes densités des tissus cérébraux. La région centrale lumineuse correspond au tronc cérébral, une structure cruciale pour de nombreuses fonctions vitales. Les zones plus sombres autour du tronc cérébral représentent les hémisphères cérébraux. Cette image est utilisée pour diagnostiquer et évaluer diverses conditions neurologiques, telles que les tumeurs, les accidents vasculaires cérébraux, les infections, et les anomalies structurelles. L'IRM est une technique non invasive qui utilise des champs magnétiques et des ondes radio pour produire des images détaillées des organes et des tissus internes.
- A T1
- B écho de gradient
- C T2
- D T2/FLAIR
- E diffusion
![]() Question 10 – QRM
Question 10 – QRM
Quel(s) facteur(s) est (sont) associé(s) à un mauvais pronostic en cas de syndrome de Guillain-Barré ?
- A âge supérieur à 60 ans
- B phase d’aggravation rapide
- C impossibilité de marcher
- D hyponatrémie par syndrome de sécrétion inappropriée d’hormone antidiurétique (SIADH)
- E diplégie faciale initiale
![]() Question 11 – QRM
Question 11 – QRM
581Une semaine après son admission, le patient est toujours alité. Il se plaint d’une douleur au mollet droit qui apparaît rouge et chaud, avec augmentation de volume. Les pouls périphériques sont bien perçus, il n’y a pas de déficit sensitif associé. Les constantes sont les suivantes : pression artérielle : 120/70 mmHg, pouls : 90/min, température : 38,2 °C. Quels diagnostics devez-vous évoquer ?
- A érysipèle
- B thrombose veineuse profonde
- C ischémie aiguë de jambe
- D eczéma aigu
- E syndrome des loges
Dossier progressif 3
Vous recevez une patiente de 32 ans, n’ayant aucun antécédent personnel ou familial. Elle ne prend actuellement aucun traitement. Depuis 2 jours, elle présente une gêne visuelle de l’œil droit. En effet, elle dit voir moins bien de cet œil, comme s’il existait une tache noire au centre de celui-ci. De plus, l’œil est douloureux lorsqu’elle le mobilise. À l’examen, l’œil n’est pas rouge. Lorsque vous éclairez l’œil droit, les pupilles des deux yeux restent en position intermédiaire, alors que, lorsque vous éclairez l’œil gauche, les deux pupilles se mettent en myosis. Vous notez également au passage de l’éclairage de la pupille gauche à la pupille droite une dilatation paradoxale de cette dernière. Le reste de l’examen clinique est normal.
![]() Question 1 – QRM
Question 1 – QRM
Quel(s) signe(s) clinique(s) présente la patiente à l’évaluation du réflexe photomoteur ?
- A signe de Lhermitte
- B signe de Marcus-Gunn (DPAR)
- C signe d’Uhthoff
- D signe d’Argyll-Robertson
- E signe d’Hoffman
![]() Question 2 – QRM
Question 2 – QRM
Vous réalisez un fond d’œil. L’œil droit est présenté ci-dessous (fig. 31.5). Quelle(s) est (sont) votre (vos) conclusion(s) ?
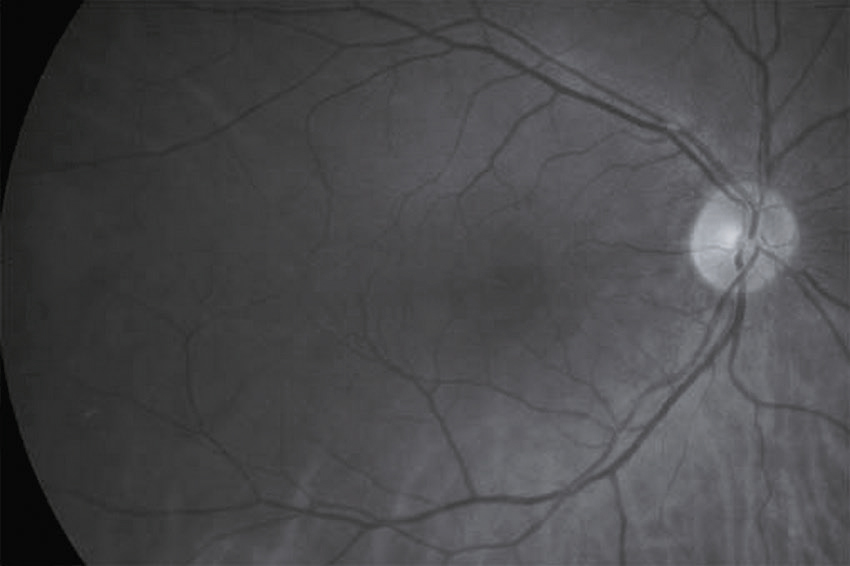
L'image montre une photographie en noir et blanc de la rétine humaine, probablement prise lors d'un examen ophtalmologique. La rétine est la couche de tissu sensible à la lumière située à l'arrière de l'œil. On peut observer plusieurs vaisseaux sanguins qui se ramifient à partir du disque optique, une zone circulaire claire située à droite de l'image. Le disque optique est l'endroit où le nerf optique quitte l'œil pour transmettre les informations visuelles au cerveau. Les vaisseaux sanguins apparaissent comme des lignes sombres qui se ramifient et se dispersent à travers la rétine. Cette image permet aux professionnels de la santé de détecter des anomalies ou des maladies oculaires telles que la rétinopathie diabétique, le glaucome ou la dégénérescence maculaire. En examinant attentivement la rétine et les vaisseaux sanguins, les médecins peuvent évaluer la santé de l'œil et diagnostiquer des conditions qui pourraient affecter la vision.
- A œdème papillaire
- B atrophie papillaire
- C macula rouge cerise
- D hémorragies en flammèches
- E normal
![]() Question 3 – QRM
Question 3 – QRM
Le compte rendu de l’ophtalmologue conclut à la normalité du fond d’œil. Quel(s) diagnostic(s) évoquez-vous ?
- A neuropathie optique ischémique antérieure aiguë droite
- B occlusion de l’artère centrale de la rétine
- C poussée de sclérose en plaques
- D névrite optique rétrobulbaire droite
- E occlusion de la veine centrale de la rétine
![]() Question 4 – QRM
Question 4 – QRM
Vous suspectez une névrite optique rétrobulbaire droite. Parmi les examens ophtalmologiques suivants, lequel (lesquels) peu(ven)t être anormal(aux) dans le cadre de cette affection ?
- A test de vision des couleurs
- B examen à la lampe à fente
- C périmétrie statique
- D tomographie en cohérence optique
- E gonioscopie
![]() Question 5 – QRM
Question 5 – QRM
Quelle prise en charge thérapeutique de cette névrite optique rétrobulbaire proposez-vous ?
- A méthylprednisolone par voie intraveineuse
- B prednisolone par voie orale
- C interféron bêta
- D acétate de glatiramère
- E anti-inflammatoire non stéroïdien
![]() Question 6 – QRM
Question 6 – QRM
Vous suspectez le diagnostic de sclérose en plaques. Quel(s) examen(s) systématique(s) de première intention réalisez-vous dans l’immédiat ?
- A 582ponction lombaire
- B IRM médullaire
- C potentiels évoqués visuels
- D potentiels évoqués somesthésiques
- E IRM cérébrale
![]() Question 7 – QRM
Question 7 – QRM
Vous avez réalisé une ponction lombaire au cours du séjour de la patiente. Parmi les résultats suivants, lequel (lesquels) est (sont) compatible(s) avec le diagnostic de sclérose en plaques ?
- A globules rouges : 5/mm3, leucocytes : 2/mm3, protéines : 0,75 g/L
- B globules rouges : 3/mm3, leucocytes : 15/mm3, protéines : 0,50 g/L
- C globules rouges : 1/mm3, leucocytes : 120/mm3, protéines : 0,90 g/L
- D globules rouges : 2/mm3, leucocytes : 3/mm3, protéines : 2,80 g/L
- E globules rouges : 1/mm3, leucocytes : 12/mm3, protéines : 0,80 g/L
![]() Question 8 – QRU
Question 8 – QRU
Finalement vous n’avez pas débuté de traitement de fond. La patiente n’est pas venue au rendez-vous de suivi que vous aviez programmé et vous l’avez perdu de vue. Malheureusement, elle revient vous consulter 3 ans plus tard car depuis 48 heures, elle a l’impression que quelque chose ne va pas. En effet, au lever, elle a senti une difficulté à l’appui de la jambe droite. Sa marche est difficile selon elle et elle a manqué de chuter à plusieurs reprises. Par ailleurs, elle ressent quelques picotements sur son membre inférieur gauche. À l’examen clinique, la patiente est apyrétique. La pression artérielle est à 130/75, le pouls à 65/min. L’étude de la marche montre effectivement un membre inférieur droit traînant et semblant retomber lourdement sur le sol. La marche sur les talons et la pointe des pieds est difficile à droite. Au niveau de la force musculaire seg-mentaire, celle-ci est cotée à 5/5 aux membres supérieurs ainsi qu’au membre inférieur gauche, par contre, elle est à 4/5 au membre inférieur droit aussi bien en proximal qu’en distal. Les réflexes tendineux sont discrètement plus vifs au membre inférieur droit par rapport au gauche, symétriques aux membres supérieurs. Le réflexe cutané plantaire est en extension du côté droit.
La patiente perçoit difficilement le diapason au membre inférieur droit jusqu’au niveau de l’épine iliaque antérosupérieure. Le sens de position du gros orteil droit est également mal défini par la patiente. Au niveau du membre inférieur gauche, on note une diminution de la sensibilité au chaud et au froid ainsi qu’à la douleur remontant jusqu’au niveau de l’ombilic. Le reste de l’examen est normal hormis un signe de Marcus-Gunn à droite.
Quel est votre diagnostic syndromique ?
- A syndrome de Brown-Séquard gauche de niveau T10
- B syndrome de Brown-Séquard droit de niveau T6
- C syndrome de Brown-Séquard gauche de niveau T4
- D syndrome de Brown-Séquard droit de niveau T10
- E syndrome de Brown-Séquard gauche de niveau T6
![]() Question 9 – QRM
Question 9 – QRM
L’IRM cérébrale confirme l’existence d’une lésion démy-élinisante latéromédullaire en regard de la vertèbre T8. Vous concluez au diagnostic de poussée médullaire dans le cadre d’une sclérose en plaques de forme rémittente. La patiente bénéficie de trois bolus de méthylpredniso-lone puis un traitement de fond par acétate de glatira-mère est débuté. Vous revoyez la patiente 3 mois après l’épisode. Elle est gênée par une spasticité séquellaire du membre inférieur droit, entravant la marche.
Parmi les traitements suivants, lequel (lesquels) pouvez-vous prescrire à la patiente afin d’améliorer sa spasticité ?
- A amitriptyline
- B baclofène
- C dantrolène
- D injection locale de toxine botulinique
- E valproate de sodium
![]() Question 10 – QRM
Question 10 – QRM
La patiente va mieux avec votre traitement par baclo-fène. Quatre ans après, elle vous consulte pour un nouveau phénomène. En effet, elle présente des douleurs localisées au niveau de la pommette gauche, de l’aile du nez gauche et de la paupière inférieure gauche. Elle se plaint aussi de la gencive supérieure gauche. Ses douleurs surviennent en éclair, sont très vives comme une décharge électrique et durent quelques secondes. Elles sont tellement intenses qu’elles obligent l’arrêt de toutes les activités en cours. Elles peuvent se répéter plusieurs fois par jour, depuis plusieurs mois maintenant. Vous suspectez une névralgie du trijumeau.
Parmi les éléments suivants, lequel (lesquels) serai(en) t évocateur(s) d’une névralgie secondaire (symptoma-tique) du trijumeau ?
- A atteinte d’une des trois branches du nerf
- B hypoesthésie du territoire du trijumeau homolaté-rale à la douleur
- C faiblesse du muscle masséter homolatérale à la douleur
- D fond douloureux permanent
- E abolition du réflexe cornéen homolatérale à la douleur
![]() Question 11 – QRU
Question 11 – QRU
Quel(s) traitement(s) de première intention proposez-vous ?
- A lamotrigine
- B carbamazépine
- C oxcarbazépine
- D vérapamil
- E gabapentine
583![]() Question 12 – QRM
Question 12 – QRM
Vous choisissez un traitement par carbamazépine (Tégrétol®). Quelle surveillance biologique préconisez-vous ?
- A thyroid-stimulating hormone (TSH)
- B calcémie
- C numération-formule sanguine (NFS)
- D transaminases
- E natrémie
![]() Question 13 – QRM
Question 13 – QRM
Ravie de votre prise en charge, votre patiente vous adresse sa cousine âgée de 25 ans qui présente une maladie migraineuse depuis l’adolescence. Elle a pour autres antécédents un asthme et une dépression. Elle vous dit avoir des auras visuelles avant certaines de ses crises. Parmi les caractéristiques sémiologiques suivantes, laquelle (lesquelles) est (sont) typique(s) d’une aura migraineuse visuelle ?
- A installation des troubles en moins de 5 minutes
- B topographie hémianopsique latérale homonyme
- C durée maximale de 3 heures
- D scotome scintillant
- E régression après la résolution de la céphalée
![]() Question 14 – QRM
Question 14 – QRM
Vous décidez l’instauration d’un traitement de fond. Lequel (lesquels) pouvez-vous proposer à cette patiente ?
- A propranolol (Avlocardyl®)
- B pizotifène (Sanmigran®)
- C flunarizine (Sibélium®)
- D oxétorone (Nocertone®)
- E méthysergide (Désernil®)
Dossier progressif 4
Une jeune femme de 22 ans, sans antécédent particulier, vous consulte pour des fourmillements apparus il y a 15 jours. Ils ont débuté aux deux pieds, puis sont progressivement remontés jusqu’à mi-cuisse, avant de toucher les deux mains. La patiente se plaint également d’une instabilité à la marche et d’une grande fatigue. On retrouve à l’interrogatoire la notion d’un épisode rhinopharyngé fébrile il y a une dizaine de jours, spontanément résolutif. À l’examen, il existe une instabilité à la marche et à la station debout, aggravée par la fermeture des yeux. La patiente a du mal à se relever de la position accroupie. Il existe un déficit moteur à 4/5 des deux membres inférieurs, proximal et distal. La pallesthésie et l’arthrokinesthésie sont diminuées aux deux membres inférieurs jusqu’aux crêtes iliaques. L’examen de l’extrémité céphalique est normal.
![]() Question 1 – QRM
Question 1 – QRM
Parmi les éléments de l’examen neurologique suivants, lesquels sont présents de façon certaine chez cette patiente ?
- A paraparésie
- B signe de Romberg
- C syndrome cérébelleux
- D syndrome pyramidal
- E signe de Claude Bernard-Horner
![]() Question 2 – QRM
Question 2 – QRM
Compte tenu de cette description sémiologique, et parmi les propositions suivantes, indiquez où l’atteinte neurologique pourrait se situer ?
- A au niveau du tronc cérébral
- B au niveau de l’hémisphère cérébral gauche
- C au niveau médullaire cervical
- D au niveau du cône terminal
- E au niveau du système nerveux périphérique
![]() Question 3 – QRM
Question 3 – QRM
Sur les données de l’interrogatoire, quel(s) diagnostic(s) évoquez-vous ?
- A polyradiculonévrite aiguë ou syndrome de Guillain-Barré
- B myasthénie généralisée
- C atteinte médullaire cervicale de type compression médullaire
- D poussée de sclérose en plaques (SEP)
- E myélite transverse
![]() Question 4 – QRM
Question 4 – QRM
Les réflexes tendineux sont polycinétiques aux deux membres inférieurs et le réflexe cutané plantaire est en extension des deux côtés. Il existe un signe de Lhermitte. Quel est le premier examen complémentaire à réaliser ?
- A ponction lombaire
- B IRM médullaire cervicale
- C IRM encéphalique
- D TDM cervicale centrée sur les étages C2 à C7
- E électroneuromyogramme
![]() Question 5 – QRU
Question 5 – QRU
Une IRM médullaire cervicale est réalisée (fig. 31.6). Quelle(s) est (sont) l’(les) affirmation(s) exacte(s) correspondant à cette planche d’IRM ?
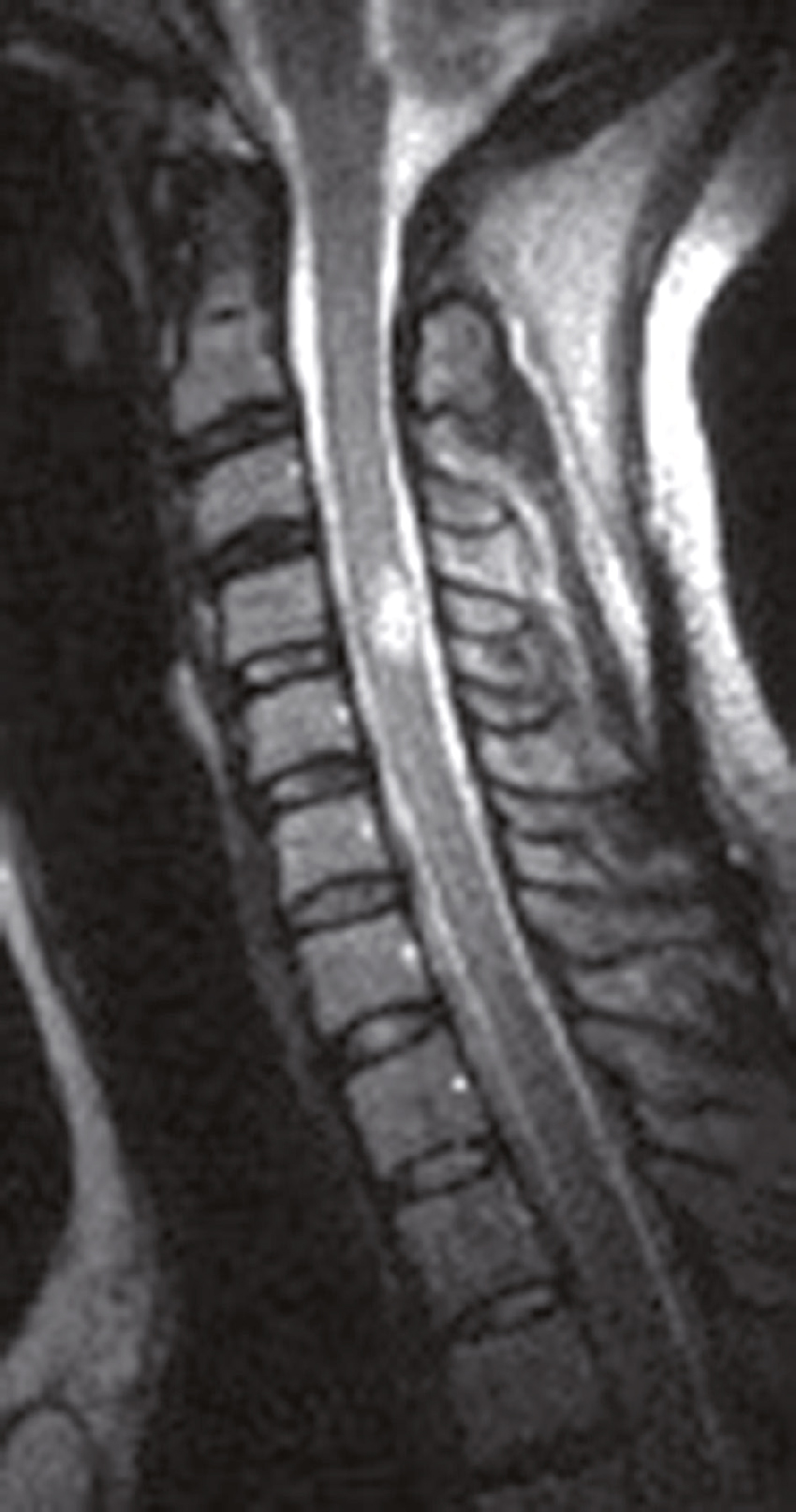
L'image montre une IRM de la colonne cervicale. On peut voir les vertèbres cervicales empilées les unes sur les autres, séparées par des disques intervertébraux. L'IRM permet de visualiser les structures internes de la colonne vertébrale, y compris la moelle épinière et les tissus environnants. Les vertèbres apparaissent comme des blocs rectangulaires sombres, tandis que la moelle épinière est visible comme une structure plus claire au centre. Les disques intervertébraux sont les espaces plus sombres entre les vertèbres. Cette image permet de détecter des anomalies telles que des hernies discales, des compressions de la moelle épinière ou d'autres pathologies affectant la fonction neurologique. L'IRM est un outil précieux pour les médecins car elle fournit des images détaillées sans utiliser de rayonnement ionisant. Les images obtenues par IRM sont cruciales pour évaluer l'état de la colonne vertébrale et planifier les interventions médicales nécessaires. Les détails observables, comme la forme et la position des vertèbres et des disques, sont essentiels pour une évaluation approfondie.
- A 584hypersignal extramédullaire à hauteur de C4-C5
- B hypersignal extramédullaire à hauteur de C3-C4
- C hypersignal intramédullaire à hauteur de C3-C4
- D hypersignal intramédullaire à hauteur de C4-C5
- E hypersignal intramédullaire à hauteur de C5-C6
![]() Question 6 – QRM
Question 6 – QRM
Une analyse du liquide cérébrospinal (LCS) est réalisée : aspect « eau de roche » du liquide; GB : 8 éléments/mm3 (N < 2) avec présence de lympho-plasmocytes; GR : 2 éléments/mm3 (N < 5); pro-téinorachie : 0,7 g/L (N < 0,4 g/L); glycorachie : 4,0 mmol/L pour une glycémie à 5,0 mmol/L; index d’IgG : 1,2 (N < 0,7). Comment interprétez-vous ces résultats ?
- A il existe une pléiocytose
- B il existe une hypoglycorachie
- C l’hyperprotéinorachie signe l’atteinte inflammatoire du LCS
- D la présence de lymphoplasmocytes signe le caractère infectieux du LCS
- E l’index d’IgG à 1,2 est en faveur d’une synthèse intrathécale d’immunoglobulines
![]() Question 7 – QRM
Question 7 – QRM
La patiente se souvient finalement avoir présenté des paresthésies et une faiblesse de la main droite, avec des épisodes de lâchage d’objets, pendant quelques semaines, il y a 6 mois, pour lesquels elle n’aurait pas consulté. Quel(s) autre(s) examen(s) proposez-vous ?
- A IRM encéphalique
- B potentiels évoqués visuels
- C électroencéphalogramme
- D sérologies VIH
- E électroneuromyogramme
![]() Question 8 – QRM
Question 8 – QRM
Une IRM encéphalique est réalisée (fig. 31.7). Sur cette planche, quels sont les éléments évocateurs du diagnostic de sclérose en plaques (SEP) ?
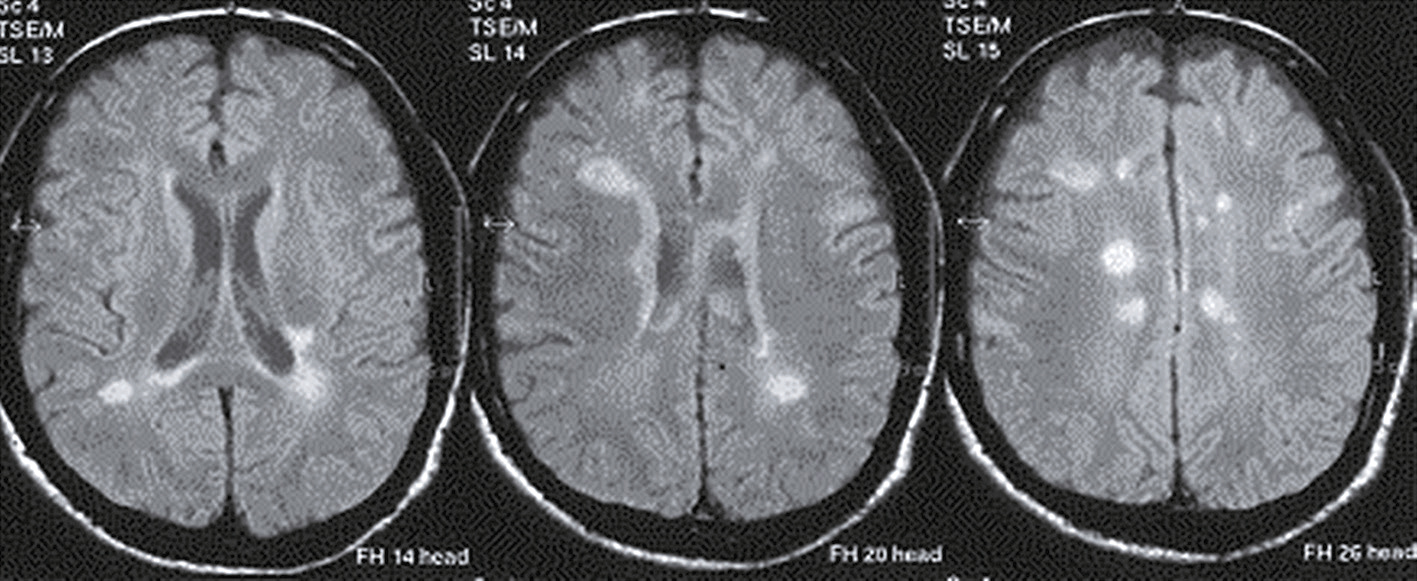
L'image montre trois coupes transversales d'un cerveau humain prises par imagerie par résonance magnétique (IRM). Chaque coupe est étiquetée avec des informations spécifiques : "FH 14 head", "FH 20 head" et "FH 26 head". Ces étiquettes indiquent probablement différentes sections ou niveaux de la tête. Les images montrent des zones de signal hyperintense, qui apparaissent comme des taches blanches sur les images. Ces zones peuvent indiquer des anomalies telles que des lésions, des plaques ou d'autres types de pathologies cérébrales. Les coupes transversales permettent de visualiser différentes parties du cerveau, y compris les ventricules cérébraux et la matière blanche environnante. Les images sont intéressantes car elles permettent de détecter et de surveiller des conditions neurologiques, d'évaluer l'étendue des dommages et de planifier des traitements appropriés. Les variations dans les images peuvent fournir des informations cruciales sur la progression de la maladie ou l'efficacité des interventions thérapeutiques.
- A 585présence d’hypersignaux de la substance blanche
- B localisation surtout périventriculaire des hypersignaux
- C aspect arrondi des hypersignaux
- D présence de trous noirs
- E atrophie cérébrale marquée
![]() Question 9 – QRM
Question 9 – QRM
Quels sont les principes du traitement de l’épisode actuel ?
- A abstention thérapeutique
- B hospitalisation
- C corticothérapie intraveineuse en bolus
- D prévention des complications de décubitus
- E échanges plasmatiques
![]() Question 10 – QRM
Question 10 – QRM
Deux ans plus tard, alors que la patiente n’a finalement pas souhaité débuter un traitement de fond, elle présente une gêne visuelle associée à un trouble oculomoteur (fig. 31.8).
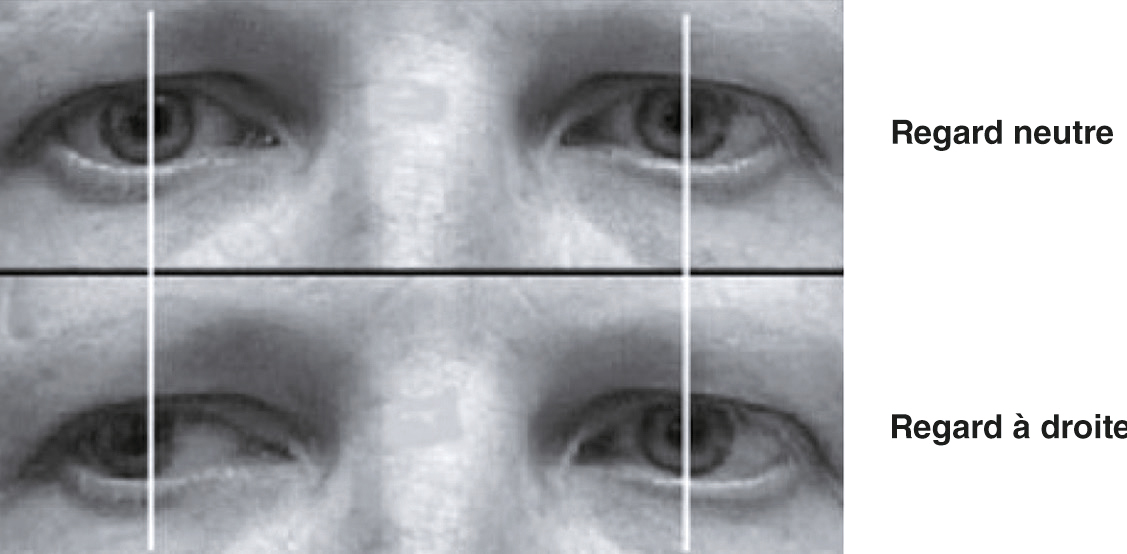
L'image montre deux paires d'yeux avec des lignes verticales et horizontales pour indiquer la direction du regard. La première paire d'yeux est étiquetée "Regard neutre", ce qui signifie que les yeux regardent droit devant. La deuxième paire d'yeux est étiquetée "Regard à droite", ce qui signifie que les yeux regardent vers la droite. Les lignes verticales et horizontales aident à visualiser la position des yeux et la direction du regard. Cette image est intéressante car elle montre comment les yeux peuvent se déplacer et changer de direction, ce qui est important pour comprendre les mouvements oculaires et leur rôle dans la communication non verbale. En observant ces mouvements, on peut mieux comprendre les expressions faciales et les interactions humaines. Cela permet également d'étudier les comportements visuels et les troubles oculomoteurs. Les différentes directions du regard jouent un rôle crucial dans l'expression des émotions et des intentions, ce qui est essentiel dans les interactions sociales et les évaluations cliniques.
Quel(s) diagnostic(s) pouvez-vous évoquer ?
- A névrite optique rétrobulbaire gauche
- B ophtalmoplégie internucléaire droite
- C ophtalmoplégie internucléaire gauche
- D paralysie du nerf oculomoteur externe (VI) gauche
- E paralysie du nerf oculomoteur commun (III) gauche
![]() Question 11 – QRM
Question 11 – QRM
Quels éléments sémiologiques allez-vous rechercher pour confirmer le diagnostic d’ophtalmoplégie internucléaire gauche ?
- A nystagmus de l’œil droit dans le regard à droite
- B nystagmus de l’œil gauche dans le regard à gauche
- C préservation de la convergence
- D impossibilité d’abduction de l’œil gauche
- E paralysie de la convergence
![]() Question 12 – QRM
Question 12 – QRM
La patiente a accouché par voie basse d’une petite fille, à terme, sans problème particulier. Vous la revoyez, 1 an après l’accouchement, car elle se plaint de troubles urinaires depuis 48 heures. En effet, elle est gênée par des mictions urgentes et impérieuses mais également une impression de mictions incomplètes. Quel(s) examen(s) allez-vous proposer ?
- A aucun
- B échographie vésicale post-mictionnelle à la recherche d’un résidu
- C échographie des voies urinaires
- D ECBU
- E IRM encéphalique
![]() Question 13 – QRM
Question 13 – QRM
À la suite de cet épisode un bilan urodynamique (BUD) est réalisé. Quelles sont les affirmations exactes quant à la prise en charge des éventuels troubles vési-cosphinctériens mis en évidence par le BUD chez cette patiente ?
- A en cas d’hyperactivité vésicale, les anticholinergiques sont utilisés
- B en cas de dysurie, les alphabloquants peuvent être prescrits
- C en cas de résidu post-mictionnel, la pratique d’auto-sondages intermittents quotidiens doit être proposée
- D l’injection intravésicale de toxine botulinique est indiquée en cas de dysurie
- E les infections urinaires seront traitées pour éviter les pyélonéphrites
Dossier progressif 5
Monsieur D., 28 ans, ancien toxicomane, consulte aux urgences pour l’apparition de paresthésies des pieds depuis 4 jours. Il ressent également une faiblesse pour monter les escaliers depuis 24 heures avec une tendance à accrocher le pied gauche à la montée des escaliers. L’examen clinique montre une ataxie, un déficit moteur distal et proximal bilatéral des membres inférieurs.
586![]() Question 1 – QRU
Question 1 – QRU
Ce tableau clinique vous fait évoquer en priorité :
- A une myasthénie
- B une compression médullaire
- C un syndrome de Guillain-Barré
- D une myopathie
- E une sclérose latérale amyotrophique (SLA)
![]() Question 2 – QRM
Question 2 – QRM
Les examens à effectuer en priorité sont :
- A une IRM cérébrale
- B un électromyogramme (EMG)
- C une ponction lombaire
- D une échographie Doppler des troncs supra-aortiques
- E une tomographie par émission de positons
![]() Question 3 – QRM
Question 3 – QRM
Vous faites une ponction lombaire, à quels résultats vous attendez-vous ?
- A une hyperprotéinorachie
- B une absence de cellules
- C une hypercytose autour de 100
- D la ponction lombaire peut être normale, cela ne remet pas définitivement en cause le diagnostic
- E une hypoglycorachie
![]() Question 4 – QROC
Question 4 – QROC
Comment se nomme l’atteinte typique du liquide cérébrospinal (LCS) dans le syndrome de Guillain-Barré ?
![]() Question 5 – QRU
Question 5 – QRU
Si le patient avait présenté des troubles sphinctériens, quel diagnostic auriez-vous évoqué en priorité ?
- A syndrome de Guillain-Barré
- B atteinte médullaire
- C myopathie
- D myasthénie
- E neuropathie dysautonomique
![]() Question 6 – QRM
Question 6 – QRM
Quels signes de gravité devez-vous rechercher ?
- A atteinte sphinctérienne
- B troubles du rythme cardiaque
- C troubles tensionnels
- D troubles respiratoires
- E antécédent récent de diarrhée
![]() Question 7 – QROC
Question 7 – QROC
Le diagnostic de Guillain-Barré se confirme, le patient signale également une gêne respiratoire depuis 24 heures qui semble assez nette à l’examen clinique. Où faut-il hospitaliser le patient ?
![]() Question 8 – QRM
Question 8 – QRM
Vous souhaitez débuter un traitement, quelles sont les possibilités ?
- A aucun traitement n’est validé dans le syndrome de Guillain-Barré
- B immunoglobulines
- C échanges plasmatiques
- D corticoïdes par voie orale
- E corticoïdes par voie intraveineuse
![]() Question 9 – QRM
Question 9 – QRM
Les mesures associées doivent être (une ou plusieurs propositions exactes) :
- A héparines de bas poids moléculaire (HBPM)
- B matelas à eau
- C kinésithérapie précoce et intensive
- D kinésithérapie douce et respiratoire
- E lever le plus rapide possible
![]() Question 10 – QRM
Question 10 – QRM
Au bout de 24 heures, le patient s’aggrave et il est hospitalisé en réanimation. Vos collègues vous appellent car il développe une confusion avec agitation et délire onirique, notamment avec des thèmes animaliers. Vous évoquez :
- A des hallucinations liées au syndrome de Guillain-Barré
- B un delirium tremens
- C une hyponatrémie liée à un syndrome de sécrétion inappropriée d’hormone antidiurétique (SIADH) entraînant une confusion secondaire
- D une psychose hallucinatoire chronique
- E un état de mal épileptique
![]() Question 11 – QRM
Question 11 – QRM
À l’examen physique vous retrouvez des adénopathies. Vous suspectez une origine infectieuse, quelles sérologies allez-vous rechercher plus particulièrement ?
- A CMV
- B EBV
- C lèpre
- D Campylobacter jejuni
- E VIH
![]() Question 12 – QRM
Question 12 – QRM
La sérologie VIH est négative, que concluez-vous ?
- A cela ne peut pas être une infection à VIH
- B il peut s’agir d’une phase précoce de séroconversion
- C il faut faire une antigénémie p24
- D il n’y a pas de risque de contagion
- E il faut isoler le patient
![]() Question 13 – QROC
Question 13 – QROC
Si le syndrome de Guillain-Barré de ce patient était lié au VIH, quelle en serait la phase ?
587![]() Question 14 – QRM
Question 14 – QRM
Parmi les propositions suivantes concernant l’évolution neurologique, lesquelles sont exactes ?
- A celle-ci est imprévisible
- B elle se fait habituellement en trois phases
- C le pronostic est bon dans 80 % des cas
- D il n’y a jamais de séquelles
- E les récidives sont exceptionnelles
Dossier progressif 6
Une patiente âgée de 25 ans vous consulte pour un ptosis droit.
![]() Question 1 – QRM
Question 1 – QRM
Il s’agit d’un ptosis. L’anamnèse retrouve également la survenue occasionnelle d’une vision double, horizontale, qui disparaît à l’occlusion de n’importe lequel des deux yeux.
Parmi les propositions suivantes, laquelle (lesquelles) est (sont) exacte(s) ?
- A il s’agit d’une diplopie monoculaire
- B il s’agit d’une diplopie binoculaire
- C il peut s’agir d’une atteinte d’un muscle droit interne
- D il peut s’agir d’une atteinte d’un muscle droit externe
- E il peut s’agir d’une atteinte d’un muscle droit supérieur
F il peut s’agir d’une atteinte d’un nerf optique
![]() Question 2 – QRU
Question 2 – QRU
La diplopie binoculaire et le ptosis sont fluctuants dans la journée, plus marqués le soir. Le ptosis est déjà survenu à gauche également. La patiente rapporte une fatigue à la marche qui rend difficile ses fins de journée. Elle a pour antécédent un vitiligo. Quelle est votre hypothèse diagnostique ?
- A myasthénie généralisée
- B sclérose en plaques
- C thrombophlébite cérébrale
- D syndrome de Guillain-Barré
- E sclérose latérale amyotrophique
![]() Question 3 – QRM
Question 3 – QRM
Vous suspectez une myasthénie généralisée. Dans la liste suivante, quels sont les éléments en faveur de cette hypothèse ?
- A ptosis alternant
- B respect de la motilité pupillaire
- C prédominance vespérale des symptômes
- D fatigabilité musculaire
- E terrain auto-immun
![]() Question 4 – QRM
Question 4 – QRM
Quels éléments cliniques remettraient en cause l’hypothèse d’une myasthénie généralisée ?
- A syndrome pyramidal
- B syndrome extrapyramidal
- C réflexes tendineux normaux
- D amyotrophie
- E fasciculations
F troubles sensitifs
![]() Question 5 – QRM
Question 5 – QRM
Quel(s) test(s) peu(ven)t conforter le diagnostic de myasthénie généralisée en permettant une disparition du ptosis ?
- A test au glaçon
- B test au curare
- C test aux anticholinergiques
- D test aux anticholinestérasiques
![]() Question 6 – QRM
Question 6 – QRM
L’hypothèse de myasthénie généralisée est retenue. Quel(s) examen(s) complémentaire(s) demandez-vous ?
- A IRM cérébrale
- B électromyogramme (EMG)
- C ponction lombaire
- D recherche d’anticorps antirécepteurs à l’acétylcho-line
- E TDM thoracique
![]() Question 7 – QRU
Question 7 – QRU
Vous demandez un électromyogramme. Quel résultat confirmerait votre diagnostic ?
- A neuropathie axonale
- B neuropathie démyélinisante
- C bloc de conduction présynaptique
- D bloc de conduction post-synaptique
- E anomalies myogènes
![]() Question 8 – QRM
Question 8 – QRM
Vous demandez une TDM thoracique. Quelle(s) anomalie(s) recherchez-vous ?
- A pneumopathie interstitielle
- B tumeur pulmonaire
- C cardiomyopathie hypertrophique
- D hyperplasie thymique
- E thymome
![]() Question 9 – QRM
Question 9 – QRM
L’EMG a retrouvé un bloc de conduction post-synaptique. La TDM thoracique a mis en évidence une hyperplasie thymique. Les anticorps antirécepteurs à l’acétylcholine sont positifs. Dans la liste suivante, quelle(s) est (sont) la (les) proposition(s) exacte(s) concernant la myasthénie généralisée ?
- A c’est une maladie auto-immune
- B c’est une maladie paranéoplasique
- C c’est une maladie génétique autosomique dominante
- D 588c’est une maladie de la jonction neuromusculaire des muscles lisses
- E c’est une maladie de la jonction neuromusculaire des muscles striés
![]() Question 10 – QRM
Question 10 – QRM
Quelle prise en charge proposez-vous ?
- A instauration d’un traitement par anticholinestéra-siques
- B exérèse de l’hyperplasie thymique
- C déclaration en ALD 30
- D remise d’une carte de myasthénique
- E remise d’une liste de traitements contre-indiqués
- F information quant aux symptômes de crise myas-thénique
- G information quant aux symptômes de surdosage en anticholinestérasiques
![]() Question 11 – QRM
Question 11 – QRM
Votre prise en charge a permis une disparition complète des symptômes. Vous devez préciser à la patiente les signes devant faire craindre une crise myasthénique. Dans la liste suivante, quel(s) est (sont) le(s) signe(s) en faveur d’une crise myasthénique ?
- A fausses routes alimentaires
- B voix nasonnée
- C troubles du transit
- D palpitations
- E céphalées
- F dyspnée
![]() Question 12 – QRM
Question 12 – QRM
Quelques mois plus tard, votre patiente consulte aux urgences pour une faiblesse généralisée. Elle se plaint de crampes et présente des fasciculations diffuses. Elle a fortement augmenté ses prises d’anticholines-térasiques. Quels symptômes doivent faire craindre une crise cholinergique ?
- A mydriase bilatérale aréactive
- B sueurs diffuses
- C hypersécrétion bronchique
- D hypersialorrhée
- E constipation
![]() Question 13 – QRM
Question 13 – QRM
Vous la revoyez en consultation à distance. Elle est asymptomatique et envisage une grossesse. Parmi les propositions suivantes, laquelle (lesquelles) est (sont) exacte(s) ?
- A la myasthénie contre-indique toute grossesse
- B il y a un risque d’exacerbation de la maladie pendant la grossesse
- C il y a un risque d’exacerbation de la maladie en post-partum
- D il y a un risque de myasthénie néonatale chez l’enfant
![]() Question 14 – QRU
Question 14 – QRU
À 6 mois de grossesse, elle se plaint progressivement de paresthésies isolées des trois premiers doigts de la main droite, qui prédominent la nuit et cèdent lorsqu’elle secoue sa main. Quel diagnostic topographique évoquez-vous ?
- A atteinte du nerf médian
- B atteinte du nerf cubital
- C atteinte du nerf radial
- D atteinte de la racine C6
- E atteinte de la racine C7
- F atteinte de la racine C8
-
 Question 15 – QRM
Question 15 – QRM - Vous avez diagnostiqué une atteinte du nerf médian au canal carpien à droite. Dans la liste suivante, quelle(s) est (sont) la (les) proposition(s) exacte(s) concernant ce syndrome du canal carpien ?
-
- A il est favorisé par la myasthénie
- B il est favorisé par la grossesse
- C il est irréversible
- D il doit faire rechercher une dysthyroïdie
- E il impose une prise en charge chirurgicale
 Question 16 – QRM
Question 16 – QRM- Quelques années plus tard, elle est hospitalisée pour un sepsis suite à une pyélonéphrite aiguë. Alors qu’elle est traitée par fluoroquinolones et aminosides, elle présente en quelques heures une faiblesse musculaire généralisée et une polypnée. Sa voix est inaudible, elle tousse en buvant un verre d’eau. Parmi les propositions suivantes, laquelle (lesquelles) est (sont) exacte(s) ?
-
- A il s’agit d’un choc septique
- B il s’agit d’une crise aiguë myasthénique
- C il s’agit d’une embolie pulmonaire
- D il s’agit d’une urgence vitale motivant une hospitalisation en réanimation
- E l’antibiothérapie prescrite était contre-indiquée chez cette patiente
 Question 17 – QRM
Question 17 – QRM- Vous avez reconnu une crise myasthénique favorisée par des traitements contre-indiqués. La patiente est hospitalisée en réanimation. Outre le changement d’antibiothérapie, quels sont les deux traitements qui peuvent être proposés en urgence dans cette situation ?
-
- A anticholinestérasiques
- B corticothérapie
- C immunoglobulines polyvalentes
- D échanges plasmatiques
-
E immunosuppresseurs
589Dossier progressif 7
Monsieur H., 25 ans, consulte pour des douleurs de la face. Il a présenté au printemps dernier des douleurs de l’hémiface droite, évoluant par crises, avec des larmes de l’œil droit et une sensation de nez bouché du même côté. Les crises peuvent être multiples dans la journée. Il fume 1 paquet par jour. C’est actuellement l’automne et les crises reprennent de plus belle. Il a même été hospitalisé en psychiatrie 3 jours en avril dernier pour tentative de suicide car il ne supportait plus les douleurs. Il est sorti sans diagnostic. Il n’a aucun antécédent médicochirurgical. L’examen neurologique en dehors des crises est normal.
 Question 1 – QRU
Question 1 – QRUQuel est votre diagnostic le plus probable ?
- A névralgie du trijumeau
- B céphalée toxique
- C migraine sans aura
- D algie vasculaire de la face
- E céphalée de tension
 Question 2 – QRM
Question 2 – QRM- Quel(s) autre(s) signe(s) pourrait-on rechercher à l’interrogatoire en faveur d’une algie vasculaire de la face ?
-
- A la durée de chaque crise entre 15 et 180 minutes
- B l’existence d’une zone gâchette
- C l’amélioration de la crise par le repos et l’obscurité
- D une mydriase réactive du côté de la douleur
- E une hypersudation au niveau du front
![]() Question 3 – QRM
Question 3 – QRM
Quel(s) examen(s) paraclinique(s) prescrivez-vous pour confirmer votre hypothèse ?
-
- A TDM cérébrale sans injection
- B IRM cérébrale avec ARM
- C fond d’œil
- D ponction lombaire
-
E aucun
 Question 4 – QRM
Question 4 – QRMVous confirmez l’hypothèse de l’algie vasculaire de la face. Quelle(s) est (sont) la (les) modalité(s) de prise en charge que vous proposez ?
- A éducation et information du patient et de l’entourage
- B traitement antidépresseur type inhibiteur de la recapture de la sérotonine
- C traitement de crise par oxygénothérapie hyperbare avec masque nasobuccal
- D traitement de crise par injection de sumatriptan (Imiject®), maximum deux injections par jour
-
E aide pour un sevrage tabagique
 Question 5 – QRM
Question 5 – QRMSatisfait de la prise en charge, il vous adresse en consultation sa petite amie âgée de 25 ans qui présente depuis 5 ans des céphalées invalidantes, généralement unilatérales, précédées de symptômes visuels qu’elle décrit comme « bizarres ». Lors de ces accès, elle s’isole dans le noir et c’est le seul moyen pour elle de soulager ces céphalées. Le paracétamol est inefficace et elle consulte le moins possible son médecin à cause de ressources très faibles. Elle ne fume pas. Quel(s) critère(s) devez-vous rassembler en faveur d’une migraine avec aura visuelle typique ?
- A au moins cinq crises ayant des caractéristiques similaires
- B symptômes visuels positifs ou négatifs unilatéraux
- C symptômes visuels débutant dans les 60 minutes après la crise de migraine
- D symptômes visuels durant au maximum 60 minutes et totalement résolutifs
-
E symptômes visuels ipsilatéraux à la crise de migraine
Dossier progressif 8
Monsieur F., âgé de 27 ans, infirmier de nuit dans un service d’urgences, présente à 2 heures du matin sur son lieu de travail une céphalée fronto-orbitaire droite d’intensité sévère. Il a pour antécédent un tabagisme actif à 10 paquets-années. Il est en bon état général, n’est pas fébrile, ne prend aucun traitement.
 Question 1 – QRU
Question 1 – QRUParmi les diagnostics suivants, quelle est l’urgence diagnostique la plus probable à évoquer pour cette céphalée ?
- A tumeur cérébrale
- B hémorragie méningée
- C méningite
- D maladie de Horton
-
E thrombose veineuse cérébrale
 Question 2 – QRM
Question 2 – QRMQuelle est la caractéristique sémiologique la plus typique de la céphalée provoquée par une hémorragie méningée ?
 Question 3 – QRM
Question 3 – QRMDans l’hypothèse d’une hémorragie méningée, un scanner cérébral sans injection de produit de contraste est réalisé en urgence, quelle(s) anomalie(s) confirmerai(en)t le diagnostic ?
- A hyperdensité spontanée de la vallée sylvienne droite
- B hypodensité spontanée du sinus latéral droit
- C dilatation du ventricule latéral droit
- D hyperdensité spontanée des cellules ethmoïdales droites
-
E hyperdensité spontanée des plexus choroïdes
590
 Question 4 – QRM
Question 4 – QRMVoici une coupe axiale d’un scanner cérébral sans injection (fig. 31.9). Concernant son interprétation, quelle(s) est (sont) la (les) proposition(s) exacte(s) ?
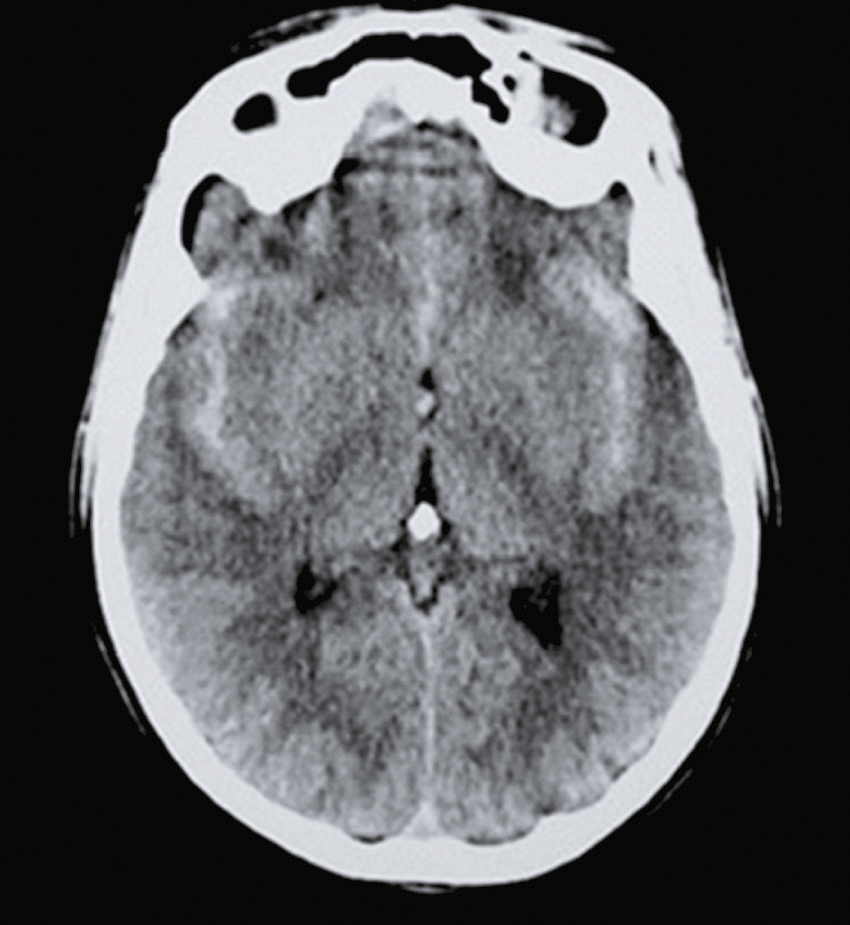
Fig. 31.9 L'image montre une coupe transversale d'un scanner cérébral (CT scan) d'un cerveau humain. Cette image en noir et blanc présente des détails anatomiques du cerveau, y compris les structures internes et les contours du crâne. Les zones claires représentent les tissus osseux, tandis que les zones sombres indiquent les tissus mous du cerveau. On peut observer des variations dans les nuances de gris qui révèlent différentes densités de tissus. Les ventricules cérébraux, qui sont des cavités remplies de liquide céphalo-rachidien, sont également visibles au centre de l'image. Ces cavités apparaissent sombres en contraste avec les tissus environnants. La partie périphérique de l'image montre les os du crâne, apparaissant comme des lignes blanches bien définies. Les scanners cérébraux sont des outils essentiels pour diagnostiquer et surveiller diverses conditions neurologiques. Ils permettent de détecter des anomalies telles que des hémorragies, des tumeurs ou des lésions cérébrales. Les variations de teintes visibles sur l'image aident à différencier les structures et à évaluer leur état, fournissant ainsi des informations cruciales pour les professionnels de la santé. Grâce à ces images détaillées, il est possible de planifier des traitements adaptés et de surveiller l'évolution des pathologies cérébrales.
- A hyperdensité spontanée des vallées sylviennes
- B hyperdensité spontanée du sinus maxillaire droit
- C hypodensité spontanée de l’épiphyse
- D hyperdensité spontanée du 4e ventricule
-
E hypodensité spontanée des plexus choroïdes
 Question 5 – QROC
Question 5 – QROCLes examens complémentaires réalisés pour Monsieur F. sont normaux. Lorsque vous le revoyez à 4 heures du matin, la céphalée a cessé depuis une demi-heure et son examen clinique est normal. Il vous apprend qu’il présente, depuis l’adolescence, une à deux fois par an des céphalées en casque, pulsatiles, d’intensité modérée, accompagnées de phono- et photophobie et plus rarement de nausées. Ces accès duraient auparavant une demi-journée à une journée, il était parfois obligé de s’aliter. Depuis 2 ans il traite ces crises par du naproxène sodique 550 mg per os. Il le tolère bien, ses crises cèdent en 30 minutes après la prise du traitement.
Quelle est votre principale hypothèse diagnostique ?
 Question 6 – QRM
Question 6 – QRMMonsieur F. présente des migraines sans aura, à propos de son traitement quelle(s) est (sont) la (les) proposition(s) exacte(s) ?
- A les anti-inflammatoires non stéroïdiens (AINS) font partie des traitements de première intention de la crise migraineuse
- B un triptan doit être prescrit en remplacement du traitement actuel
- C un traitement de fond doit être prescrit en complément du traitement de crise
- D le chlorhydrate de morphine fait partie des traitements de première intention de la crise migraineuse
- E le soulagement de la céphalée en moins de 2 heures fait partie des critères d’efficacité du traitement de crise
![]() Question 7 – QRM
Question 7 – QRM
Compte tenu de ses migraines sans aura, quelle(s) exploration(s) complémentaire(s) aurai(en)t due(s) être réalisée(s) avant la survenue de l’épisode de céphalée nocturne ?
-
- A scanner cérébral sans et avec injection de produit de contraste
- B IRM cérébrale
- C électroencéphalogramme
- D radiographies du rachis cervical
- E aucune
![]() Question 8 – QRM
Question 8 – QRM
Monsieur F. vous informe qu’à deux reprises, au cours de ses crises de migraines, la céphalée a été précédée d’un trouble visuel. Vous suspectez une migraine avec aura visuelle. Quel(s) symptôme(s) répond(ent) à la définition d’aura visuelle ?
-
- A cécité brutale monoculaire
- B phosphènes à type de fortification localisés dans un hémichamp visuel
- C diplopie horizontale
- D céphalée unilatérale siégeant dans la région orbitaire
- E anisocorie
![]() Question 9 – QRM
Question 9 – QRM
Parmi les propositions suivantes concernant la migraine avec aura, laquelle (lesquelles) est (sont) exacte(s) ?
-
- A la migraine avec aura touche 20 % de la population générale
- B chez un patient souffrant de migraine avec aura, l’aura est toujours la même à chaque crise
- C le diagnostic de migraine avec aura peut être retenu dès le premier épisode
- D l’aura visuelle est la plus fréquente des auras suivie de l’aura sensitive puis aphasique
- E la durée d’une aura est strictement inférieure à 15 minutes
![]() Question 10 – QRM
Question 10 – QRM
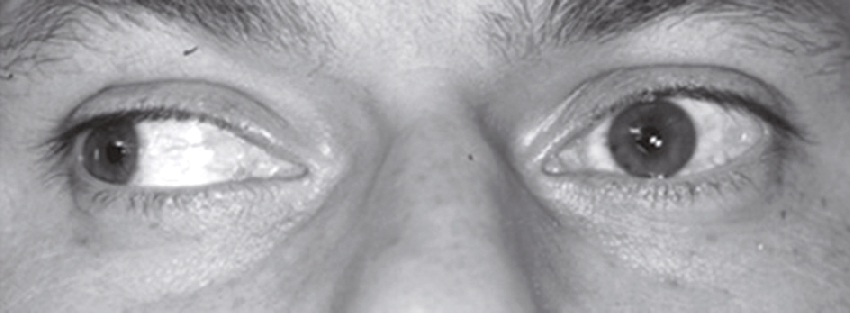
Monsieur F. consulte à nouveau 8 jours plus tard, car depuis l’épisode de céphalée fronto-orbitaire droite sévère survenu à 2 heures du matin sur son lieu de travail il continue à présenter toutes les nuits et parfois dans la journée des accès de céphalées similaires. Une photographie du patient a été prise au cours d’un épisode douloureux (fig. 31.10).

L'image montre une vue rapprochée de deux yeux humains. Les yeux sont ouverts et regardent droit devant. La photo est en noir et blanc, ce qui met en évidence les détails des yeux, y compris les pupilles, les iris et les paupières. Les sourcils sont également partiellement visibles en haut de l'image. Les yeux, organes de la vision, captent la lumière et la transforment en signaux électriques transmis au cerveau via le nerf optique. L'iris, la partie colorée de l'œil, contrôle la quantité de lumière entrant dans l'œil en ajustant la taille de la pupille, l'ouverture noire au centre. La sclère, la partie blanche de l'œil, protège et maintient la forme du globe oculaire. La cornée, la couche transparente devant l'iris et la pupille, aide à focaliser la lumière sur la rétine, la couche interne de l'œil sensible à la lumière. Les cils et les sourcils jouent également un rôle protecteur en empêchant la poussière et d'autres particules d'entrer dans l'œil. Cette image offre une vue détaillée des structures anatomiques essentielles pour la vision et la santé oculaire.
591Sachant que le côté gauche du visage du patient est normal, quelle(s) est (sont) l’(les) anomalie(s) que vous observez ?
-
- A paralysie faciale périphérique droite
- B mydriase droite
- C ectropion droit
- D ptosis droit
- E myosis droit
![]() Question 11 – QRM
Question 11 – QRM
Les anomalies constatées sont un ptosis et un myosis droits. Dans quelle(s) situation(s) peuvent être observées ces anomalies ?
-
- A atteinte du nerf moteur oculaire commun droit
- B atteinte du nerf grand oblique droit
- C atteinte de la branche supérieure du nerf facial droit
- D atteinte du système nerveux sympathique cervical droit
- E atteinte de la première branche du nerf trijumeau droit
![]() Question 12 – QRM
Question 12 – QRM
Monsieur F. présente un syndrome de Claude Bernard-Horner droit (ptosis et myosis droits) associé à ses céphalées fronto-orbitaires droites. Quel(s) est (sont) le(s) diagnostic(s) possible(s) ?
-
- A maladie de Horton
- B dissection cervicale de l’artère carotide interne droite
- C hémorragie méningée par rupture d’un anévrisme terminocarotidien gauche
- D migraine avec aura visuelle
- E algie vasculaire de la face
![]() Question 13 – QRM
Question 13 – QRM
Le diagnostic d’algie vasculaire de la face est évoqué. Parmi les signes suivants, lequel (lesquels) fait (font) partie des critères de diagnostic de l’algie vasculaire de la face selon la classification internationale des céphalées ?
-
- A injection conjonctivale et/ou larmoiement homo-latéraux à la céphalée
- B au moins deux crises de céphalées répondant aux critères descriptifs de l’algie vasculaire de la face
- C durée des crises comprise entre 15 et 180 minutes
- D céphalée aggravée par l’effort (tel que montée ou descente d’escaliers)
- E signes d’accompagnement digestifs à type de nausées et/ou vomissements
- F sensation d’impatience et/ou agitation motrice pendant les crises
- G céphalée à type de décharge électrique
- H fréquence des crises variant de une tous les 2 jours à huit par jour pendant les périodes actives de la maladie
- I existence d’une zone gâchette
![]() Question 14 – QRU
Question 14 – QRU
En cas de suspicion d’algie vasculaire de la face, quel examen complémentaire est recommandé ?
-
- A scanner cérébral sans et avec injection de produit de contraste
- B IRM cérébrale
- C angiographie cérébrale
- D radiographie de l’orbite
- E aucun
![]() Question 15 – QRM
Question 15 – QRM
Quel(s) est (sont) le(s) traitement(s) de première intention de la crise d’algie vasculaire de la face ?
-
- A sumatriptan par voie sous-cutanée
- B chlorhydrate de morphine par voie sous-cutanée
- C anti-inflammatoire non stéroïdien par voie intraveineuse
- D paracétamol par voie intraveineuse
- E oxygénothérapie au masque
Dossier progressif 9
Madame C., 28 ans, vient consulter car elle présente depuis 2 ans des épisodes de céphalées invalidantes qui perturbent ses études.
II s’agit de céphalées hémicrâniennes droites, plus rarement gauches, qui s’accompagnent de nausées et qui sont d’intensité sévère. Elles surviennent une à deux fois par semaine. L’examen somatique est normal.
À l’interrogatoire, on ne retrouve aucune intoxication alcoolo-tabagique, pas de prise de contraception. La patiente s’automédique par du paracétamol.
![]() Question 1 – QRM
Question 1 – QRM
Vous pensez à des crises migraineuses. Quelle(s) autre(s) caractéristique(s) des céphalées devez-vous rechercher pour confirmer ce diagnostic selon les critères IHS (International Headache Society) ?
-
- A caractère pulsatile
- B caractère insomniant
- C durée des céphalées de 4 à 24 heures
- D la présence de phono- et photophobie
- E la présence d’antécédent familial de migraine
592![]() Question 2 – QRM
Question 2 – QRM
La patiente remplit les critères IHS de migraine sans aura. Vous lui donnez des explications sur la maladie migraineuse et vous souhaitez débuter un traitement. Quel(s) traitement(s) mettez-vous en route ?
-
- A instauration d’un traitement de fond par bêta-bloquant
- B pas d’indication actuellement à un traitement de fond
- C instauration d’un traitement de fond par triptans
- D traitement de la crise par morphinique
- E traitement de la crise par anti-inflammatoire non stéroïdien (AINS) en première intention
![]() Question 3 – QRU
Question 3 – QRU
La patiente suit votre prise en charge thérapeutique, associant un traitement de fond par bêtabloquant et un anti-inflammatoire non stéroïdien (AINS) en cas de crise, et voit diminuer la fréquence et la durée de ses crises de façon significative. Après 6 mois de traitement, elle revient vous voir inquiète car elle a présenté le matin même un trouble du champ visuel à type de déficit de la vision de l’hémichamp droit persistant lorsqu’elle fermait un œil ou l’autre. Le symptôme s’est installé sur plusieurs minutes et a duré 30 minutes. Ce trouble a été précédé de quelques taches colorées dans le champ visuel. Le trouble a été suivi d’une crise de migraine typique. Quel(s) diagnostic(s) le(s) plus probable(s) évoquez-vous ?
-
- A AVC dans le territoire vertébrobasilaire gauche
- B aura visuelle certaine
- C compression chiasmatique
- D aura visuelle possible
- E crise partielle simple occipitale gauche
![]() Question 4 – QRU
Question 4 – QRU
Une semaine plus tard, elle vous explique qu’elle présente depuis 2 jours une installation progressive d’une vision double, tout particulièrement lors du regard vers le haut, qui se corrige lorsqu’elle ferme un œil ou l’autre. À l’examen oculomoteur, vous constatez ceci dans le regard vers la gauche (fig. 31.11), et dans une moindre mesure lorsque le regard se porte vers le haut, alors que le reste de l’oculomotricité est normal (notamment pas de nystagmus) et que les pupilles sont symétriques et le réflexe photomoteur est normal.
L'image montre une vue rapprochée de deux yeux humains. Les yeux sont ouverts et regardent droit devant. La photo est en noir et blanc, ce qui met en évidence les détails des yeux, y compris les pupilles, les iris et les paupières. Les sourcils sont également partiellement visibles en haut de l'image. Les yeux, organes de la vision, captent la lumière et la transforment en signaux électriques transmis au cerveau via le nerf optique. L'iris, la partie colorée de l'œil, contrôle la quantité de lumière entrant dans l'œil en ajustant la taille de la pupille, l'ouverture noire au centre. La sclère, la partie blanche de l'œil, protège et maintient la forme du globe oculaire. La cornée, la couche transparente devant l'iris et la pupille, aide à focaliser la lumière sur la rétine, la couche interne de l'œil sensible à la lumière. Les cils et les sourcils jouent également un rôle protecteur en empêchant la poussière et d'autres particules d'entrer dans l'œil. Cette image offre une vue détaillée des structures anatomiques essentielles pour la vision et la santé oculaire. L'examen de ces détails permet de comprendre comment les différentes parties de l'œil fonctionnent ensemble pour produire une vision claire et précise. Cela est crucial pour évaluer la santé des yeux et détecter d'éventuelles anomalies ou pathologies oculaires. Les professionnels de la santé utilisent ces images pour diagnostiquer et traiter divers troubles visuels, assurant ainsi une meilleure qualité de vie aux patients.
Que diagnostiquez-vous ?
-
- A une atteinte intrinsèque pure du nerf III droit
- B une ophtalmoplégie internucléaire
- C une atteinte du nerf VI droit
- D une atteinte du nerf IV gauche
- E une atteinte extrinsèque pure du nerf III droit
![]() Question 5 – QRM
Question 5 – QRM
Le reste de l’interrogatoire et de l’examen clinique est pauvre en dehors de céphalées frontales. Vous orientez la patiente dans un service de neurologie. Quel(s) est (sont) le(s) diagnostic(s) qui pourrai(en)t être compatible(s) avec la clinique ?
-
- A aura migraineuse
- B anévrisme carotidien
- C méningoradiculite virale
- D possible poussée de sclérose en plaques
- E méningiome occipital gauche
![]() Question 6 – QRM
Question 6 – QRM
Quel(s) examen(s) complémentaire(s) doi(ven)t être réalisé(s) en urgence, en première intention et en fonction de sa (leur) disponibilité dans ce contexte ?
-
- A IRM cérébrale avec ARM cervicale
- B angioscanner des troncs supra-aortiques
- C ponction lombaire
- D scintigraphie cérébrale
- E artériographie cérébrale
![]() Question 7 – QRU
Question 7 – QRU
Devant cette atteinte du nerf III avec douleurs associées, vous souhaitez éliminer la présence d’un anévrisme carotidien, raison pour laquelle vous décidez de réaliser une IRM cérébrale avec ARM cervicale. Il n’y a pas d’anévrisme mais d’autres images attirent votre attention. Quelles sont les coupes et séquences utilisées pour ces deux images (fig. 31.12 et 31.13) ?
L'image montre une coupe transversale d'un cerveau humain obtenue par imagerie par résonance magnétique (IRM). Cette image est en niveaux de gris et présente des structures cérébrales distinctes. On peut observer les hémisphères cérébraux, séparés par la fissure interhémisphérique. Les zones plus claires sur l'image représentent des anomalies ou des lésions, qui peuvent être dues à diverses conditions médicales telles que la sclérose en plaques, les tumeurs, ou les accidents vasculaires cérébraux. Les zones sombres au centre de l'image correspondent aux ventricules cérébraux, qui contiennent le liquide céphalorachidien. Cette image est intéressante car elle permet aux professionnels de la santé de diagnostiquer et de surveiller les maladies neurologiques en visualisant les structures internes du cerveau et en identifiant les anomalies. Les détails observables, comme la localisation et la taille des lésions, sont cruciaux pour une évaluation approfondie. Ce type d'imagerie aide à comprendre l'étendue des dommages et à planifier des traitements appropriés. En analysant ces images, les médecins peuvent mieux comprendre la santé cérébrale et prendre des décisions éclairées concernant les soins à apporter au patient.
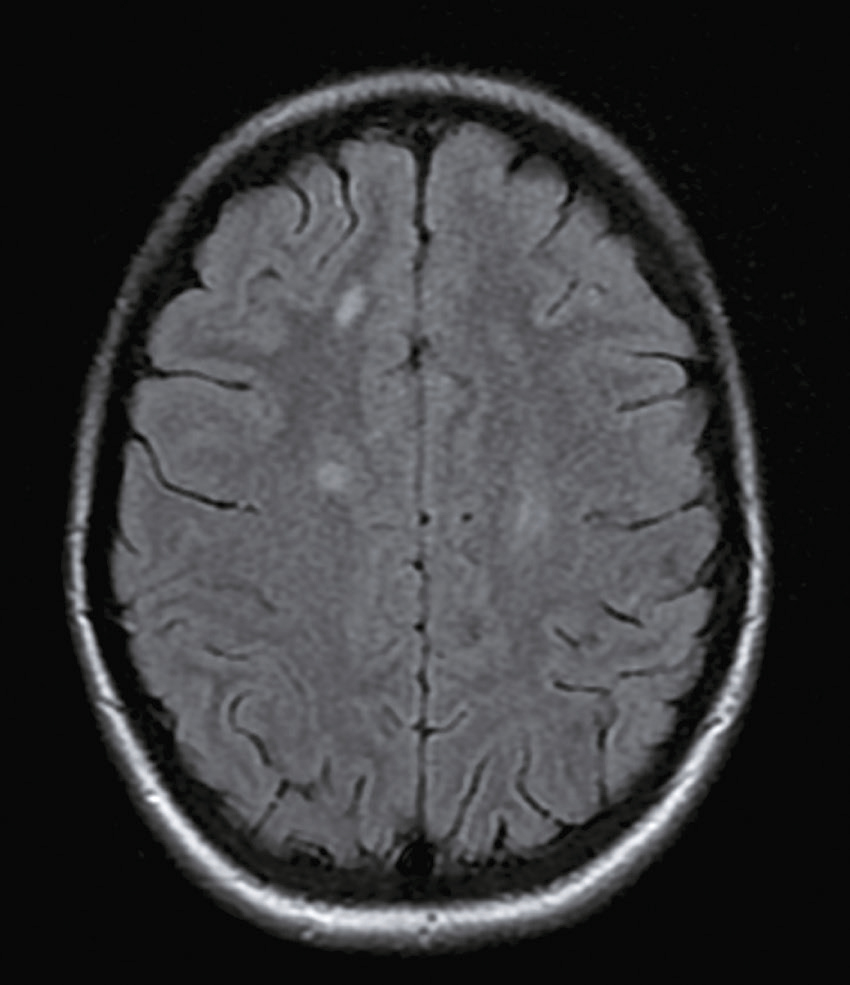
L'image montre une coupe transversale d'un cerveau humain obtenue par imagerie par résonance magnétique (IRM). Cette image en niveaux de gris présente les structures internes du cerveau, y compris les circonvolutions et les sillons. Les variations de teintes indiquent différentes densités de tissus et de liquides. Les zones plus claires peuvent correspondre à des anomalies ou des lésions, telles que des tumeurs, des plaques ou des signes de maladies neurologiques. Les zones sombres au centre de l'image représentent les ventricules cérébraux, remplis de liquide céphalorachidien. Cette image est utilisée pour diagnostiquer et surveiller diverses pathologies cérébrales, fournissant des informations cruciales pour les professionnels de la santé. L'IRM est une technique non invasive qui permet de visualiser avec précision les détails anatomiques du cerveau sans utiliser de rayonnement ionisant. Grâce à cette image, les médecins peuvent identifier des anomalies, évaluer leur étendue et planifier les traitements nécessaires pour les patients atteints de troubles neurologiques. Les coupes transversales du cerveau montrent également les principales régions cérébrales, permettant une meilleure compréhension de la structure et des fonctions du cerveau humain.
593
-
- A coupes axiales en séquence T2 injectées
- B coupes axiales en séquence T1 non injectées
- C coupes sagittales en séquence T2/FLAIR
- D coupes axiales en séquence T2/FLAIR
- E coupes axiales en séquence 3D TOF
![]() Question 8 – QRM
Question 8 – QRM
Les lésions multiples visualisées sur cette IRM cérébrale (une ou plusieurs propositions exactes) :
-
- A concernent les territoires périventriculaires
- B sont en hyposignal T2/FLAIR
- C ne sont pas responsables d’un effet de masse
- D sont localisées dans la substance grise
- E sont localisées dans la substance blanche
![]() Question 9 – QRU
Question 9 – QRU
Une des lésions visualisées ci-dessus prend le contraste en séquence T1 après injection de gadolinium. En interrogeant à nouveau la patiente, celle-ci décrit un autre épisode de paresthésies de la main droite d’apparition progressive ayant duré 1 semaine, il y a 1 an, pour lequel elle n’avait pas consulté. Compte tenu de ces nouvelles données cliniques et d’imagerie, quel(s) est (sont) le(s) diagnostic(s) que vous évoquez en priorité ?
-
- A multiples infarctus cérébraux
- B SEP rémittente récurrente (SEP RR)
- C cysticercose cérébrale
- D métastases multiples cérébrales
- E migraine avec aura
![]() Question 10 – QRM
Question 10 – QRM
Vous posez le diagnostic de SEP RR, quel(s) résultat(s) est (sont) compatible(s) lors de l’exploration du LCS dans ce cas ?
-
- A hyperprotéinorachie inférieure à 1 g/L
- B absence de réaction cellulaire ou réaction inférieure à 50 éléments/mm3
- C profil oligoclonal
- E réaction cellulaire supérieure à 200 éléments/mm3
- E hyperprotéinorachie supérieure à 6 g/L
![]() Question 11 – QRM
Question 11 – QRM
Quel(s) traitement(s) devez-vous envisager dans ce cas ?
-
- A traitement de la poussée par bolus de solumédrol® (méthylprednisolone) IV
- B traitement de la poussée par corticothérapie per os
- C traitement de fond par immunosuppresseurs en première intention
- D pas d’indication à un traitement de fond actuellement
- E traitement de fond par immunomodulateur
![]() Question 12 – QRM
Question 12 – QRM
La patiente est traitée pour sa SEP RR par immunomodulateur au long cours. Elle récupère ad integrum de sa poussée oculomotrice.
Quelques années plus tard, vous êtes appelé aux urgences pour cette même patiente qui présente depuis 15 jours une douleur du membre supérieur gauche, irradiant jusqu’au niveau du pouce gauche associée à une fatigabilité inhabituelle du membre inférieur gauche à la marche. La face est préservée. Que devez-vous rechercher à l’examen clinique pour orienter le diagnostic étiologique ?
-
- A recherche d’un syndrome pyramidal
- B recherche de troubles vésicosphinctériens
- C recherche d’un niveau sensitif
- D recherche d’un syndrome dysexécutif
- E recherche d’un syndrome extrapyramidal
![]() Question 13 – QRM
Question 13 – QRM
Quelle(s) hypothèse(s) étiologique(s) est (sont) à évoquer dans ce contexte ?
-
- A compression médullaire cervicale par hernie C5-C6
- B myélite dorsale sur SEP
- C myélopathie cervico-arthrosique
- D canal lombaire rétréci
- E compression médullaire cervicale d’origine tumorale
![]() Question 14 – QRU
Question 14 – QRU
Il existe effectivement un syndrome pyramidal du membre inférieur, une abolition du réflexe tendineux bicipital et styloradial gauches ainsi qu’un discret déficit moteur du biceps brachial et du brachioradialis gauches. Vous suspectez une compression médullaire.
594Quel(s) examen(s) complémentaire(s) demandez-vous en urgence afin de le confirmer ?
-
- A potentiels évoqués somesthésiques (PES) et potentiels évoqués moteurs (PEM)
- B ponction lombaire
- C IRM lombaire
- D IRM cervicale
- E IRM cérébrale
![]() Question 15 – QRM
Question 15 – QRM
Vous faites réaliser une IRM cervicale (en séquence T2 sagittale et axiale) dont voici les résultats (fig. 31.14 et 31.15). Sur les images, que visualisez-vous ?
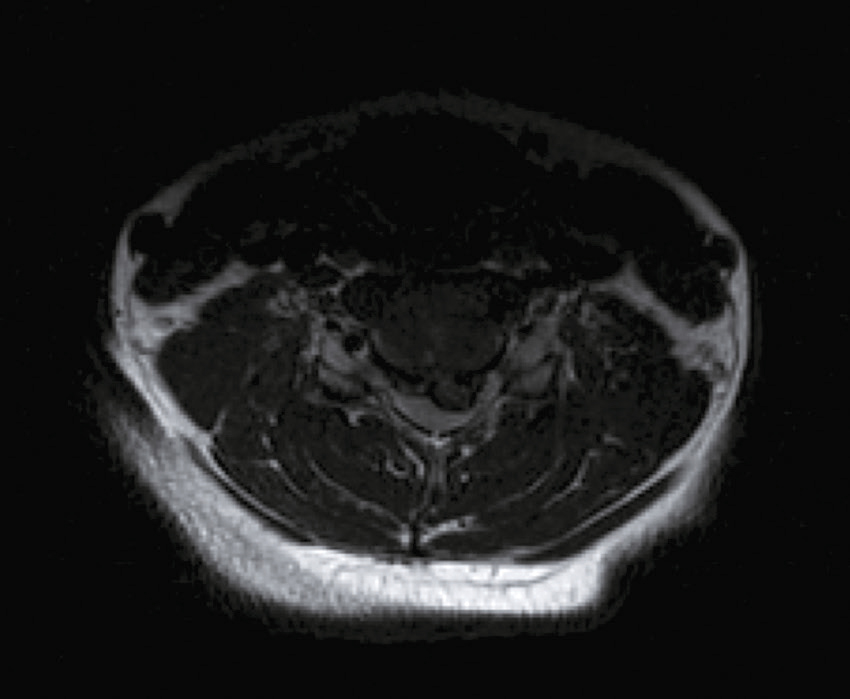
L'image semble être une coupe transversale obtenue par imagerie par résonance magnétique (IRM) d'une région anatomique du corps humain, probablement au niveau cervical (la région du cou). L'image montre une section horizontale vue de haut, avec des variations de densités grises correspondant aux différentes structures biologiques. Au centre de l'image, une structure ronde ou ovale de couleur foncée est visible, qui pourrait correspondre à une section de la moelle épinière ou du canal rachidien. Autour de cette zone centrale, on observe des couches de tissus avec des tonalités grises variées. Les couches musculaires paraissent bien délimitées, entourant les structures osseuses qui pourraient être les vertèbres cervicales. Ces dernières forment une structure plus claire et plus dense, de forme circulaire. L'image met aussi en évidence des zones sombres et homogènes autour des muscles, qui sont probablement des espaces remplis de fluides ou simplement des régions sans signal particulier dans cette technique d'imagerie. La qualité et les contrastes permettent de différencier les structures molles, musculaires, osseuses et nerveuses. Ce type d'imagerie est souvent utilisé pour visualiser des détails précis, comme les pathologies éventuelles des nerfs ou les anomalies structurelles dans cette région.
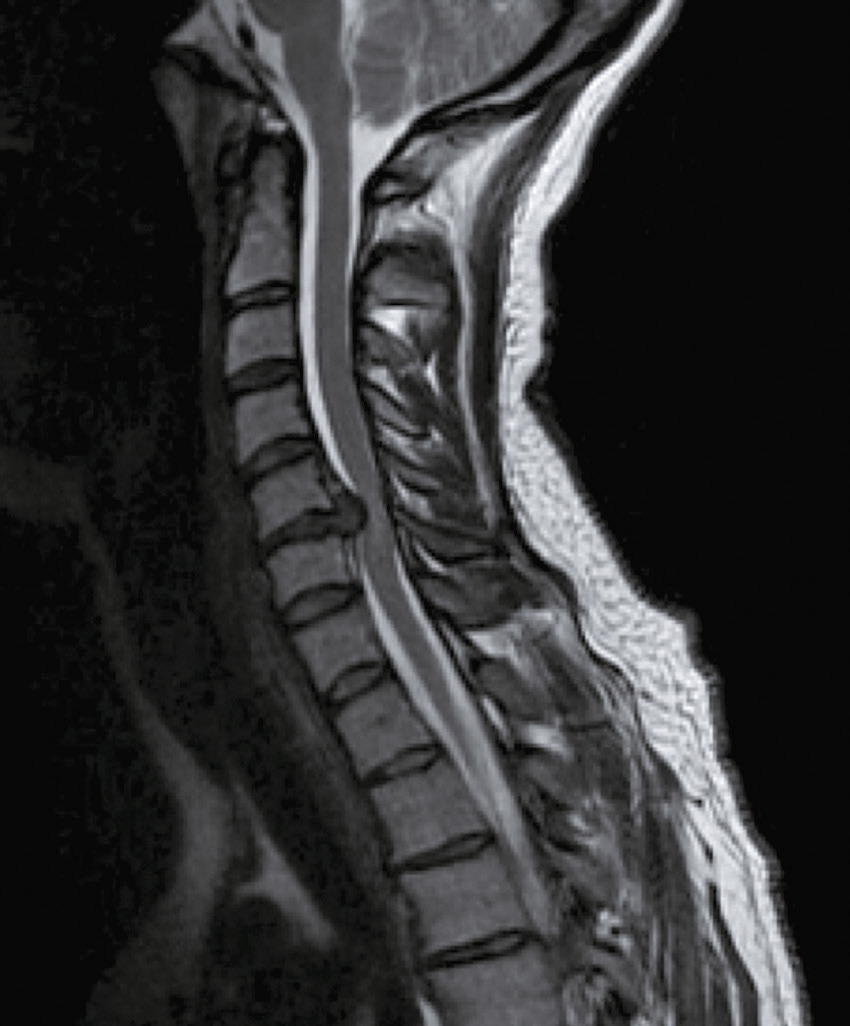
L'image montre une IRM de la colonne cervicale, qui est la partie supérieure de la colonne vertébrale située dans le cou. Sur cette image, on peut voir les vertèbres cervicales empilées les unes sur les autres, séparées par des disques intervertébraux. L'IRM permet de visualiser les structures internes avec une grande précision, y compris les os, les disques, la moelle épinière et les tissus mous environnants. Cette image est intéressante car elle peut révéler des anomalies telles que des hernies discales, des compressions de la moelle épinière ou d'autres pathologies qui pourraient causer des douleurs ou des dysfonctionnements neurologiques. Les vertèbres apparaissent comme des blocs rectangulaires sombres, tandis que les disques intervertébraux sont les espaces plus clairs entre eux. La moelle épinière, visible au centre, est entourée de liquide céphalo-rachidien, qui apparaît en blanc sur l'image. Cette IRM est un outil diagnostique essentiel pour les médecins afin d'évaluer l'état de la colonne cervicale et de planifier un traitement approprié si nécessaire.
-
- A compression médullaire cervicale
- B myélite cervicale
- C hernie discale C5-C6
- D syringomyélie
- E spondylodiscite cervicale
Dossier progressif 10
Une femme de 36 ans est admise vers 13 heures aux urgences pour un vertige associé à des vomissements. Les troubles ont été constatés au réveil à 8 heures. Elle décrit une impression rotatoire (comme dans un manège), aggravée par la moindre mobilisation de la tête ou de son corps. Les mouvements déclenchent des nausées et parfois un vomissement. Elle fume 10 cigarettes par jour depuis l’âge de 18 ans et prend une contraception orale œstroprogestative.
![]() Question 1 – QRU
Question 1 – QRU
Au sein des voies vestibulaires, quelle est la structure anatomique plus particulièrement impliquée dans les mouvements rotatoires ?
-
- A utricule
- B saccule
- C canaux semi-circulaires
- D cervelet
- E voies proprioceptives
![]() Question 2 – QRM
Question 2 – QRM
Un syndrome vestibulaire aigu peut résulter d’une lésion de/du (une ou plusieurs propositions exactes) :
-
- A cervelet
- B système otolithique
- C VIIIe nerf crânien
- D mésencéphale
- E utricule
![]() Question 3 – QRU
Question 3 – QRU
La patiente ne peut pas être mise debout. En position assise, vous lui demandez de tendre les bras et les index et vous notez une déviation posturale vers la gauche. Vous recherchez un nystagmus. Dans l’hypothèse d’un syndrome vestibulaire périphérique, quel type de nystagmus vous attendez-vous à trouver ?
-
- A horizonto-rotatoire battant à gauche dans toutes les directions du regard
- B horizonto-rotatoire battant à droite dans toutes les directions du regard
- C vertical dans le regard latéral gauche
- D horizontal ou vertical selon la direction du regard
- E vertical dans le regard latéral droit
![]() Question 4 – QRM
Question 4 – QRM
Dans une névrite vestibulaire, on s’attend à trouver (une ou plusieurs propositions exactes) :
-
- A une hypoacousie homolatérale au syndrome vestibulaire
- B 595un syndrome végétatif important
- C un vertige déclenché par la manœuvre de Dix-Hallpike
- D des acouphènes
- E une aréflexie vestibulaire unilatérale aux épreuves caloriques
![]() Question 5 – QRU
Question 5 – QRU
À l’examen clinique, vous notez une chute de la paupière gauche, un myosis gauche, une hypoesthésie de l’hémiface gauche et une hypoesthésie à la piqûre de l’hémicorps droit respectant la face. Quelle est la localisation la plus probable de la lésion ?
-
- A thalamus gauche
- B vestibule gauche
- C mésencéphale gauche
- D hémisphère cérébelleux gauche
- E bulbe gauche
![]() Question 6 – QRM
Question 6 – QRM
Vous demandez une IRM cérébrale. À propos de l’examen ci-joint (fig. 31.16), quelle(s) est (sont) la (les) proposition(s) exacte(s) ?
L'image montre une coupe transversale du cerveau humain obtenue par imagerie par résonance magnétique (IRM). Cette image est particulièrement intéressante car elle met en évidence une zone de signal hyperintense au centre, ce qui pourrait indiquer une anomalie ou une lésion. Les deux hémisphères cérébraux sont visibles de part et d'autre de cette zone centrale. L'IRM est une technique d'imagerie médicale non invasive qui utilise des champs magnétiques et des ondes radio pour produire des images détaillées des structures internes du corps, en particulier des tissus mous comme le cerveau. Cette image est utilisée pour diagnostiquer et surveiller diverses conditions neurologiques. La capacité de l'IRM à différencier les tissus en fonction de leurs propriétés de résonance permet aux médecins de voir des détails invisibles sur d'autres types de scans. Les images IRM sont essentielles pour comprendre la structure et la fonction du cerveau, ainsi que pour identifier des conditions telles que des tumeurs, des hémorragies et d'autres anomalies structurelles. Grâce à cette technologie, les professionnels de la santé peuvent évaluer avec précision l'état de santé du cerveau et planifier des traitements appropriés basés sur les informations recueillies.
-
- A coupe axiale en séquence de diffusion
- B infarctus mésencéphalique gauche
- C infarctus bulbaire gauche
- D infarctus protubérantiel gauche
- E dissection carotidienne gauche
![]() Question 7 – QRU
Question 7 – QRU
Le diagnostic d’infarctus latérobulbaire gauche est confirmé. Vous apprenez que la patiente a des douleurs cervicales depuis 1 semaine. Elle a d’ailleurs eu des manipulations cervicales il y a 3 jours, sans effet. Quel diagnostic suspectez-vous ?
-
- A dissection carotidienne gauche
- B dissection vertébrale gauche
- C dissection carotidienne droite
- D dissection vertébrale droite
- E thrombose veineuse cérébrale
![]() Question 8 – QRM
Question 8 – QRM
Quel(s) traitement(s) symptomatique(s) du vertige proposez-vous ?
-
- A antiémétiques
- B acétylleucine
- C manœuvres libératoires
- D rééducation vestibulaire
- E bétahistine
Dossier progressif 11
Une patiente de 25 ans est hospitalisée pour des troubles de la marche d’apparition subaiguë, sur 5 jours. Elle n’a pas d’antécédent notable en dehors d’un épisode de paresthésies distales des deux mains survenu il y a 2 ans et qui avait spontanément disparu. L’examen neurologique montre un déficit moteur à 3/5 du membre inférieur droit. Les réflexes tendineux sont vifs au niveau du membre inférieur droit et on note un signe de Babinski du même côté.
L’examen de la sensibilité révèle une hypoesthésie tactile remontant jusqu’au niveau de l’ombilic à droite et une hypoesthésie thermoalgique controlatérale touchant le membre inférieur gauche.
![]() Question 1 – QRU
Question 1 – QRU
Sur le plan syndromique, à quoi correspond ce tableau ?
-
- A syndrome syringomyélique
- B syndrome alterne
- C syndrome cérébelleux
- D syndrome de Brown-Séquard
- E syndrome neurogène périphérique
![]() Question 2 – QRM
Question 2 – QRM
Il s’agit d’un syndrome de Brown-Séquard par atteinte de l’hémimoelle droite. Sur le plan étiologique, que recherchez-vous à l’interrogatoire ?
-
- A contexte traumatique
- B éruption cutanée
- C fièvre
- D épisodes neurologiques antérieurs
- E douleurs radiculaires épistaxis
![]() Question 3 – QROC
Question 3 – QROC
Pouvez-vous donner le niveau précis de l’atteinte ?
![]() Question 4 – QRM
Question 4 – QRM
Quelle hypothèse diagnostique faites-vous en priorité ?
-
- A ischémie médullaire
- B tumeur de la queue de cheval
- C métastase vertébrale
- D sclérose en plaques
- E méningiome
596![]() Question 5 – QRM
Question 5 – QRM
Vous évoquez en priorité une poussée de sclérose en plaques avec atteinte médullaire. Quels examens complémentaires confortent positivement votre hypothèse ?
-
- A IRM pan-médullaire
- B IRM cérébrale
- C échographie abdominale
- D ponction lombaire
- E bilan hépatique
- F sérologie VIH
- G vitesse de sédimentation
![]() Question 6 – QROC
Question 6 – QROC
Une IRM cérébrale est réalisée et conforte l’hypothèse de sclérose en plaques. Décrivez cette IRM (fig. 31.17).
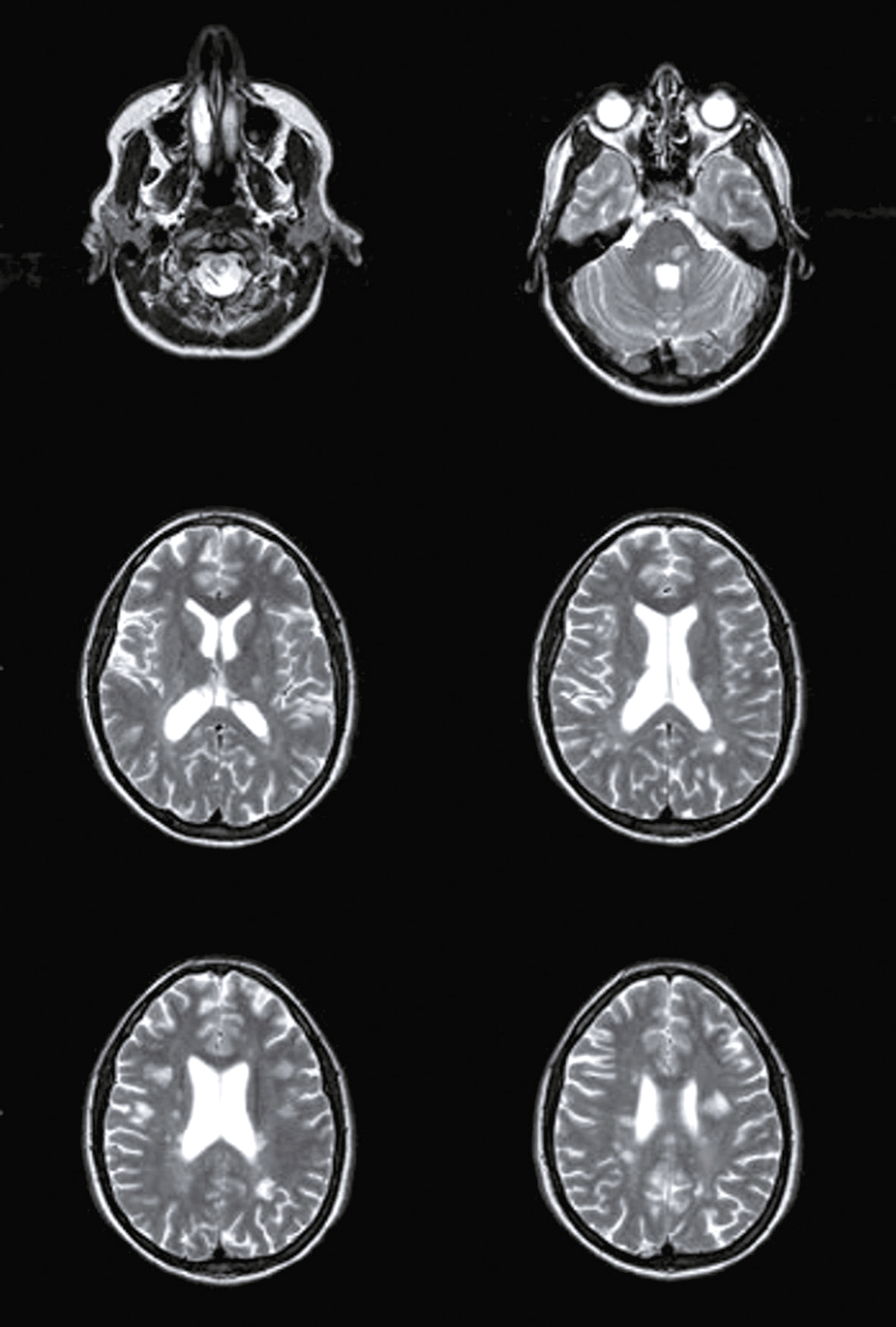
L'image montre une série de coupes transversales d'un cerveau humain obtenues par imagerie par résonance magnétique (IRM). Il y a deux colonnes d'images, chacune contenant quatre coupes. Les deux premières images en haut montrent des vues axiales du cerveau, révélant des structures anatomiques importantes comme les yeux et les cavités nasales. Les six images suivantes montrent des coupes transversales du cerveau à différents niveaux, mettant en évidence la substance blanche et grise, ainsi que les ventricules cérébraux. Ces images sont intéressantes car elles permettent de visualiser l'anatomie interne du cerveau et peuvent être utilisées pour diagnostiquer diverses conditions neurologiques. Les zones de signal hyperintense, qui apparaissent comme des taches blanches sur les images, peuvent indiquer des anomalies telles que des lésions, des plaques ou d'autres types de pathologies cérébrales. Les images IRM fournissent des détails essentiels pour comprendre la structure et la fonction du cerveau, ainsi que pour identifier les zones potentiellement affectées par des maladies. Les coupes montrent également les différentes régions cérébrales, permettant une analyse précise de chaque section. Ces informations sont cruciales pour les professionnels de la santé lorsqu'ils évaluent l'état de santé du cerveau et planifient les interventions nécessaires. L'IRM est une technique non invasive qui utilise des champs magnétiques et des ondes radio pour produire des images détaillées des organes et tissus internes. Elle est particulièrement utile pour diagnostiquer des conditions neurologiques en offrant une vue claire et précise des structures internes du cerveau.
![]() Question 7 – QRU
Question 7 – QRU
Quel traitement mettez-vous en œuvre à la phase aiguë ?
-
- A méthylprednisolone IV
- B interféron bêta
- C rt-PA
- D corticothérapie orale
- E carbamazépine
![]() Question 8 – QRU
Question 8 – QRU
Un an plus tard, la patiente revient pour une baisse d’acuité visuelle de l’œil droit. Elle note une douleur à la mobilisation de l’œil. L’œil n’est pas rouge. Un 597ophtalmologiste consulté n’a rien constaté d’anormal. Quelle est votre hypothèse diagnostique ?
-
- A décollement de rétine
- B glaucome aigu à angle fermé
- C cataracte
- D névrite optique rétrobulbaire
- E uvéite
![]() Question 9 – QROC
Question 9 – QROC
Vous évoquez une névrite optique rétrobulbaire droite devant une baisse d’acuité visuelle, douloureuse sans anomalie de l’examen ophtalmologique. Que pouvez-vous maintenant en conclure en termes de diagnostic ?
![]() Question 10 – QRM
Question 10 – QRM
Quels examens complémentaires pouvez-vous demander pour confirmer votre hypothèse de névrite optique rétrobulbaire ?
-
- A fond d’œil
- B angiographie rétinienne
- C champs visuels
- D examen des couleurs
- E potentiels évoqués sensitifs
- F potentiels évoqués visuels
![]() Question 11 – QRM
Question 11 – QRM
La patiente revient vous voir car elle présente depuis l’épisode initial médullaire, des douleurs à type de brûlure du membre inférieur gauche. Elle n’est pas soulagée par le paracétamol. Que lui proposez-vous ?
-
- A amitryptiline
- B imipramine
- C morphine
- D carbamazépine
- E gabapentine
Dossier progressif 12
Mme A., 25 ans, secrétaire, sans antécédent médical, est hospitalisée pour des troubles de la marche. Depuis 10 jours, elle se plaint de fourmillements douloureux des membres inférieurs avec une sensation de serrement. Son périmètre de marche est limité à 30 mètres du fait d’une jambe droite lourde qui traîne. Elle dit qu’elle ne sent pas bien le sol sous ses pieds, notamment à droite. Elle se plaint d’aller uriner beaucoup plus fréquemment et d’avoir du mal à retenir ses urines.
L’état général est bon. La patiente est apyrétique. Lors de la marche, il existe un fauchage à droite.
L’épreuve de Romberg est positive. Il existe un signe de Mingazzini au membre inférieur droit, un signe de Babinski à droite, et les réflexes tendineux sont vifs aux quatre membres mais de façon plus importante à droite. La piqûre et le chaud et froid sont mal ressentis au membre inférieur gauche jusqu’à l’ombilic. Le diapason est mal ressenti au niveau du membre inférieur droit. Le reste de l’examen clinique est normal.
![]() Question 1 – QRM
Question 1 – QRM
Quels syndromes neurologiques retenez-vous ?
-
- A syndrome cérébelleux statique
- B syndrome pyramidal du membre inférieur droit
- C syndrome cordonal postérieur du membre inférieur droit
- D syndrome myogène du membre inférieur gauche
- E syndrome extralemniscal du membre inférieur gauche
![]() Question 2 – QRM
Question 2 – QRM
Quels éléments d’examen clinique sont en faveur d’un syndrome pyramidal ?
-
- A fauchage du membre inférieur droit
- B épreuve de Romberg positive
- C signe de Babinski droit
- D réflexes tendineux vifs aux quatre membres
- E troubles de la pallesthésie du membre inférieur droit
![]() Question 3 – QRU
Question 3 – QRU
Quelle est la localisation la plus probable de la lésion ?
-
- A lobule paracentral gauche
- B moelle cervicale, latéralisée du côté gauche
- C moelle lombaire, latéralisée du côté droit
- D moelle thoracique de niveau T9-T10, latéralisée du côté gauche
- E moelle cervicothoracique au-dessus de T9-T10, latéralisée du côté droit
![]() Question 4 – QRU
Question 4 – QRU
Quel examen complémentaire demandez-vous en priorité ?
-
- A IRM cérébrale
- B IRM pan-médullaire
- C IRM lombaire
- D potentiels évoqués somesthésiques
- E électroneuromyogramme
![]() Question 5 – QRM
Question 5 – QRM
Interprétez le cliché suivant (fig. 31.18).
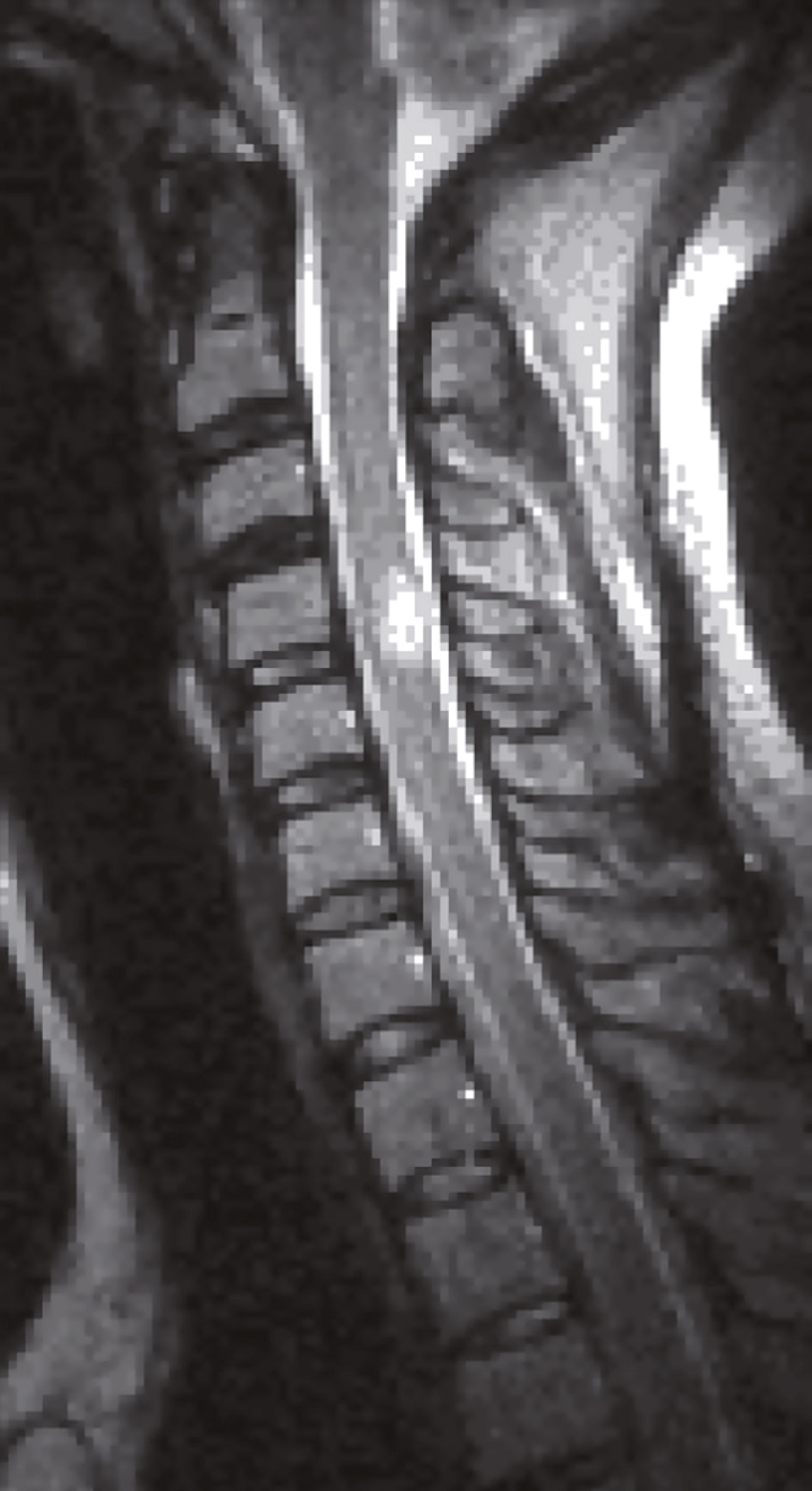
L'image montre une IRM de la colonne vertébrale cervicale. On peut voir les vertèbres cervicales empilées les unes sur les autres, séparées par des disques intervertébraux. L'IRM utilise des ondes radio et un champ magnétique puissant pour créer des images détaillées des structures internes du corps. Cette image est intéressante car elle permet de visualiser les tissus mous, les os et les disques intervertébraux de la colonne cervicale, ce qui est essentiel pour diagnostiquer des conditions telles que les hernies discales, les compressions de la moelle épinière, ou d'autres anomalies structurelles. Les vertèbres apparaissent comme des blocs rectangulaires sombres, tandis que les disques intervertébraux sont les espaces plus clairs entre eux. La moelle épinière, visible au centre de l'image, est entourée par les vertèbres et les disques. Cette image est particulièrement utile pour les professionnels de la santé afin d'évaluer l'état de la colonne cervicale et de planifier des interventions médicales si nécessaire. La précision et la clarté de l'IRM permettent une visualisation détaillée des structures internes, facilitant ainsi le diagnostic et le suivi des pathologies de la colonne cervicale. Grâce à cette technologie, il est possible de détecter des anomalies même minimes, améliorant ainsi la prise en charge des patients et la planification des traitements nécessaires.
-
- A 598séquence pondérée en T1
- B séquence pondérée en T2
- C hypersignal intramédullaire en C4
- D hypersignal extradural en C3
- E hyposignal intramédullaire
![]() Question 6 – QROC
Question 6 – QROC
En réinterrogeant la patiente, vous apprenez que 2 ans auparavant elle avait présenté une baisse de l’acuité visuelle de l’œil droit. Son ophtalmologue l’avait alors examinée et n’avait rien retrouvé. Tout était rentré dans l’ordre en 3 semaines sans aucun traitement.
Quels sont les deux types de dissémination recherchés dans la sclérose en plaques (SEP) ?
![]() Question 7 – QROC
Question 7 – QROC
Citer deux examens utiles pour le diagnostic de SEP.
![]() Question 8 – QRU
Question 8 – QRU
Vous suspectez une sclérose en plaques chez Mme A. Quel examen complémentaire permet de démontrer la dissémination des symptômes dans l’espace ?
- A nouvel examen ophtalmologique
- B IRM cérébrale
- C potentiels évoqués visuels
- D potentiels évoqués moteurs
- E analyse du liquide cérébrospinal
![]() Question 9 – QRM
Question 9 – QRM
Quelles sont les assertions exactes quant à l’IRM dans la SEP ?
- A elle permet d’éliminer une tumeur
- B sa normalité élimine définitivement une SEP
- C elle peut définir la dissémination spatiale
- D elle peut définir la dissémination temporelle
- E elle doit être réalisée annuellement chez tous les patients
![]() Question 10 – QRM
Question 10 – QRM
Quels sont les signes IRM évocateurs de SEP ?
- A hypersignaux T1
- B hypersignaux T2
- C prise de contraste après injection de gadolinium
- D prise de contraste méningée
- E hypersignaux des noyaux gris
![]() Question 11 – QRM
Question 11 – QRM
Une ponction lombaire est réalisée. Quels résultats apportent des arguments en faveur du diagnostic positif de SEP ?
- A globules blancs : 70 éléments par mm3 (N < 5/mm3)
- B protéines : 0,30 g/L (N 0,20 à 0,40 g/L)
- C index d’IgG : 1,18 (N < 0,70)
- D glycorachie : 2,5 mmol/L
- E présence de bandes oligoclonales
![]() Question 12 – QRU
Question 12 – QRU
Quelques mois plus tard, après avoir effectué un jogging pendant 1 heure la patiente présente de nouveau un flou visuel de l’œil droit. Ce dernier régresse en 2 heures. La patiente, inquiète, vous appelle pour savoir ce qu’il faut faire. Que lui dites-vous ?
- A ces symptômes n’ont pas de lien avec la SEP
- B ces symptômes sont dus à une nouvelle poussée
- C ces symptômes sont dus à un phénomène d’Uhthoff
- D il faut contrôler l’IRM cérébrale
- E il faut contrôler l’examen ophtalmologique
![]() Question 13 – QRM
Question 13 – QRM
Lors d’une consultation de suivi, la patiente se plaint d’infections urinaires à répétition et de troubles uri-naires permanents, avec des impériosités urinaires et des difficultés à vider sa vessie en une seule fois. Que lui proposez-vous ?
- A un traitement antibiotique séquentiel
- B une surveillance hebdomadaire de la bandelette urinaire
- C une échographie des voies urinaires avec mesure du résidu post-mictionnel
- D une cystoscopie
- E un bilan urodynamique
Dossier progressif 13
Mlle K., droitière, âgée de 18 ans, vous est adressée pour une chute accompagnée d’une perte de connaissance, de secousses des quatre membres.
![]() Question 1 – QRM
Question 1 – QRM
Quels signes recherchez-vous à l’interrogatoire en faveur d’une crise généralisée tonicoclonique ?
- A perte d’urine
- B contraction tonique généralisée ayant précédé les secousses cloniques
- C 599morsure latérale de la langue
- D trémulations généralisées
- E amnésie de la phase post-critique
![]() Question 2 – QRU
Question 2 – QRU
La patiente vous rapporte que la perte de connaissance décrite ci-dessus a été précédée d’une sensation épigastrique désagréable ascendante, elle s’est levée pour prendre l’air puis son premier souvenir après la perte de connaissance était dans l’ambulance. À son réveil, elle avait du mal à trouver ses mots, se plaignait de douleurs musculaires diffuses et d’une douleur à la langue. Quelle est votre hypothèse diagnostique principale concernant cet épisode ?
- A crise généralisée tonicoclonique
- B syncope secondairement convulsivante
- C absence myoclonique
- D crise focale secondairement généralisée
- E accident ischémique transitoire
![]() Question 3 – QRM
Question 3 – QRM
Vous retenez le diagnostic d’une crise focale secondairement généralisée. Quels autres éléments sémio-logiques recherchez-vous à l’interrogatoire de ses parents et de la patiente en faveur d’une origine temporale ?
- A une sensation initiale à type de paresthésies ascendantes de la main, puis du bras, puis de la face
- B une sensation initiale de déjà-vécu
- C des hallucinations visuelles élémentaires
- D des contractions cloniques du membre supérieur droit ayant précédé la généralisation secondaire
- E une rupture de contact prolongé ayant précédé la généralisation secondaire
![]() Question 4 – QRM
Question 4 – QRM
L’interrogatoire de la patiente vous apprend qu’elle a présenté depuis quelques mois cinq épisodes de sensation épigastrique ascendante angoissante associée à une sensation de déjà-vécu intense identiques à celles ressenties au début de la crise. À une reprise, cela s’est passé au cours d’un repas devant ses parents qui ont observé qu’elle ne répondait plus aux questions, qu’elle a commencé à se frotter les mains de façon répétitive et stéréotypée, qu’elle était pâle et que son visage était figé. En reprenant toute son histoire, quels éléments sémiologiques vous permettent d’écarter formellement une épilepsie absences de l’enfant ?
- A âge de début des crises
- B durée de la rupture de contact
- C sensations initiales
- D présence d’une crise généralisée tonicoclonique
- E fréquence des crises
- F expression figée du visage au cours de la crise
![]() Question 5 – QRU
Question 5 – QRU
Vous retenez le diagnostic d’une épilepsie temporale gauche. Dans le cadre du bilan étiologique, vous réalisez une imagerie cérébrale (fig. 31.19). De quel type d’examen s’agit-il ?
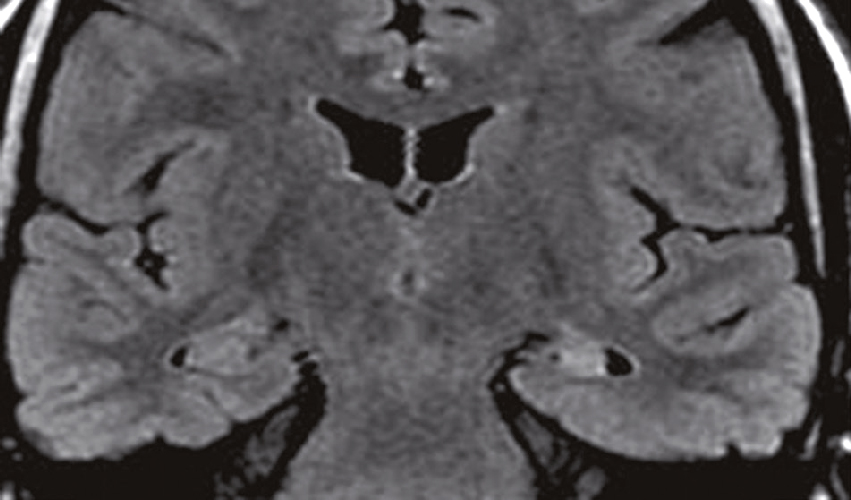
L'image montre une coupe coronale d'une IRM cérébrale. Cette image est utilisée pour examiner les structures internes du cerveau, y compris les ventricules, la matière grise et la matière blanche. Les ventricules apparaissent comme des espaces sombres au centre de l'image, tandis que la matière grise et la matière blanche sont représentées par différentes nuances de gris. Cette image permet aux médecins de détecter des anomalies telles que des tumeurs, des saignements, des infections ou des maladies neurodégénératives. L'IRM est une technique non invasive qui utilise des champs magnétiques et des ondes radio pour produire des images détaillées des organes et des tissus internes. Elle est particulièrement utile pour diagnostiquer des conditions neurologiques et pour planifier des traitements médicaux. Grâce à cette technique, les professionnels de la santé peuvent obtenir une vue précise et détaillée des structures cérébrales, ce qui est essentiel pour poser des diagnostics précis et suivre l'évolution des maladies. Les images produites par l'IRM fournissent des informations cruciales sur l'état de santé du cerveau et aident à planifier les interventions nécessaires pour traiter les pathologies détectées. En examinant attentivement ces images, les médecins peuvent évaluer la gravité des anomalies et déterminer les meilleures approches thérapeutiques pour chaque patient.
- A scanner cérébral en coupe coronale
- B scanner cérébral en coupe axiale
- C IRM cérébrale en séquence FLAIR et en coupe coronale
- D IRM cérébrale en séquence T1 et en coupe coronale
- E IRM cérébrale en séquence T1 et en coupe axiale
![]() Question 6 – QRM
Question 6 – QRM
À propos de cet examen, que concluez-vous ?
- A aucune anomalie
- B sclérose hippocampique gauche
- C hypersignal hippocampique gauche
- D élargissement des ventricules latéraux
- E atrophie corticale
![]() Question 7 – QRU
Question 7 – QRU
Au vu de l’anamnèse et de l’IRM, vous retenez le diagnostic d’une épilepsie temporale interne gauche structurelle avec sclérose hippocampique gauche. Quel facteur étiologique spécifique survenu dans l’enfance recherchez-vous à l’interrogatoire des parents ?
- A 600traumatisme crânien
- B méningite
- C prématurité
- D césarienne
- E convulsions fébriles compliquées
![]() Question 8 – QRM
Question 8 – QRM
Les parents vous rapportent que leur fille a présenté des convulsions fébriles dans l’enfance. Quels critères recherchez-vous en faveur de convulsions fébriles compliquées ?
- A survenue avant 1 an
- B température supérieure à 40 °C
- C durée supérieure à 3 minutes
- D asymétriques
- E déficit post-critique supérieur à 48 heures
![]() Question 9 – QRM
Question 9 – QRM
Vous revoyez la patiente à 6 mois. Malgré un traitement par lamotrigine qui a été porté à dose progressive jusqu’à un palier de 100 mg par jour, il persiste une à deux crises partielles par mois. Parmi les propositions suivantes, quelles sont les propositions vraies concernant la persistance des crises ?
- A elles peuvent être liées à une pharmacorésistance de l’épilepsie
- B elles peuvent être liées à une prise irrégulière du traitement
- C elles peuvent être liées à une aggravation paradoxale sous lamotrigine
- D elles peuvent être liées à la progression de la lésion objectivée à l’IRM
- E elles peuvent être liées à une posologie insuffisante du traitement
![]() Question 10 – QRM
Question 10 – QRM
Vous lui remettez une ordonnance pour augmenter progressivement sur 1 mois la posologie du Lamictal® (lamotrigine) jusqu’à 200 mg par jour. Au bout de 5 jours la patiente vous téléphone en urgence car elle présente un prurit associé à un érythème généralisé. Que faites-vous ? (une réponse juste)
- A j’arrête immédiatement son traitement par lamo-trigine
- B je lui recommande de continuer à augmenter son traitement et je prescris une crème à base de corticoïdes
- C je lui recommande de continuer à augmenter le traitement jusqu’à ce qu’elle ait vu un dermatologue
- D je la rassure car ce n’est pas un effet indésirable rapporté avec la lamotrigine
- E je la revois en urgence pour baisser rapidement le lamotrigine en vue de son remplacement par un autre antiépileptique
![]() Question 11 – QRU
Question 11 – QRU
Vous revoyez la patiente en urgence pour baisser rapidement le traitement et le remplacer par un autre antiépileptique. Quelle complication dermatologique rare mais grave de la lamotrigine redoutez-vous ?
- A érythrodermie
- B eczéma généralisé
- C pemphigus
- D nécrolyse épidermique toxique
- E prurit résistant
Dossier progressif 14
Vous voyez en consultation une jeune femme de 23 ans. Cette patiente est droitière, ambulancière, elle vit en concubinage et n’a pas d’enfant. Elle pratique la course à pied et l’escalade.
Elle a pour antécédents des crises convulsives fébriles compliquées dans la petite enfance.
Elle prend pour seul traitement une contraception œstroprogestative.
Cette patiente se plaint d’épisodes stéréotypés se manifestant par une sensation épigastrique ascendante puis une suspension du contact, un mâchonnement décrit par sa mère, présente à la consultation. En post-événementiel, la mère décrit un trouble pha-sique assez marqué.
![]() Question 1 – QRM
Question 1 – QRM
Quelle(s) est (sont) votre (vos) hypothèse(s) diag-nostique(s) principale(s) devant ces manifestations ?
- A accident ischémique transitoire dans le territoire de la carotide interne gauche
- B crises d’épilepsie de type absence
- C crises d’épilepsie à point de départ focal
- D hypoglycémie
- E attaques de panique
![]() Question 2 – QRU
Question 2 – QRU
Vous évoquez une épilepsie focale. D’après vous quelle(s) localisation(s) cérébrale(s) peu(ven)t être le siège de l’épilepsie ?
- A frontale gauche
- B frontale droite
- C temporale interne gauche
- D temporale interne droite
- E occipitale gauche
![]() Question 3 – QRM
Question 3 – QRM
Quel(s) examen(s) paraclinique(s) proposez-vous en première intention ?
- A EEG standard
- B enregistrement vidéo-EEG de 48 heures
- C scanner cérébral avec injection de produit de contraste
- D IRM cérébrale
- E tomographie par émission de positons cérébrale
601![]() Question 4 – QRM
Question 4 – QRM
Voici l’IRM que vous avez fait réaliser (fig. 31.20).
L'image montre une IRM cérébrale en coupe coronale. L'IRM est une technique d'imagerie médicale qui utilise des champs magnétiques et des ondes radio pour créer des images détaillées des organes et des tissus à l'intérieur du corps. Dans cette image, on peut voir les structures internes du cerveau, y compris les ventricules cérébraux, qui sont les cavités remplies de liquide céphalorachidien. Une flèche blanche pointe vers une région spécifique du cerveau, probablement pour attirer l'attention sur une anomalie ou une zone d'intérêt particulier. Le mot "Droite" est écrit en haut à gauche de l'image, indiquant que le côté droit du cerveau est à gauche de l'image, ce qui est une convention standard en imagerie médicale. La ligne pointillée blanche en bas de l'image pourrait indiquer une autre zone d'intérêt ou une limite anatomique. Cette image est intéressante car elle permet de visualiser les structures internes du cerveau et peut être utilisée pour diagnostiquer des conditions médicales, planifier des traitements ou suivre l'évolution de maladies neurologiques. Les détails observables, comme la localisation des anomalies et les variations dans les structures cérébrales, sont cruciaux pour une évaluation approfondie de la santé cérébrale. Les professionnels de la santé utilisent ces images pour obtenir une vue précise et détaillée des structures internes du cerveau et évaluer la présence de lésions ou d'autres pathologies. Grâce à cette technologie, ils peuvent mieux comprendre l'état de santé du cerveau et prendre des décisions éclairées concernant les soins nécessaires.
À propos de cette IRM, quelle(s) est (sont) la (les) proposition(s) exacte(s) ?
- A il s’agit d’une séquence T2/FLAIR
- B il s’agit d’une coupe coronale
- C on peut observer une sclérose hippocampique droite
- D la flèche pleine désigne le corps calleux
- E la flèche pointillée désigne le tronc basilaire
![]() Question 5 – QRM
Question 5 – QRM
Vous avez donc mis en évidence une sclérose hippocampique gauche. Vous décidez de mettre en route un traitement par lamotrigine (Lamictal®).
De quel(s) effet(s) indésirable(s) principal(aux) de ce traitement devez-vous prévenir la patiente ?
- A hyponatrémie
- B éruption cutanée
- C tremblements
- D troubles psychiatriques
- E troubles de la conduction cardiaque
![]() Question 6 – QRM
Question 6 – QRM
En dehors de la mise en route du traitement, que faites-vous pour la patiente ?
- A vous prévenez son médecin du travail, pour un éventuel reclassement professionnel
- B vous l’informez sur la législation vis-à-vis de la conduite automobile et du permis de conduire
- C vous lui contre-indiquez toute activité sportive
- D vous lui déconseillez d’envisager une grossesse
- E vous lui expliquez les facteurs favorisants de crise à éviter
![]() Question 7 – QRM
Question 7 – QRM
Alors que la patiente a été perdue de vue, vous la retrouvez quelques mois plus tard aux urgences. Elle est hospitalisée pour la survenue d’une crise tonicoclonique généralisée survenue quelques heures plus tôt.
Alors que vous étiez en train d’interroger la patiente, elle présente devant vous une crise tonicoclonique généralisée.
Quelle est votre conduite à tenir immédiate ?
- A vous allongez la patiente et sécurisez l’environnement
- B vous demander une contention de la patiente pour éviter qu’elle ne se blesse
- C vous assurez la liberté des voies aériennes à l’aide d’une canule de Guedel
- D vous débutez une oxygénothérapie
- E vous injectez immédiatement une ampoule de clo-nazépam (Rivotril®)
![]() Question 8 – QRM
Question 8 – QRM
Cela fait maintenant 5 minutes que la crise tonicoclo-nique a débuté devant vous.
Parmi les propositions suivantes, laquelle (lesquelles) fait (font) partie de votre prise en charge immédiate ?
- A vous intubez la patiente
- B vous injectez une ampoule de clonazépam (Rivotril®)
- C vous mettez en route un traitement par phénobarbital (Gardénal®) ou fosphénytoïne (Prodilantin®) en intraveineux
- D vous débutez une sédation
- E vous ne traitez pas pour le moment, il faut attendre 30 minutes, la crise va peut-être s’arrêter seule
![]() Question 9 – QRM
Question 9 – QRM
Cette première ampoule de clonazépam (Rivotril®) n’a pas permis de faire céder la crise. Que faites-vous ?
- A clonazépam (Rivotril®) IV seule
- B clonazépam (Rivotril®) IV et dose de charge de phénobarbital (Gardénal®) ou fosphénytoïne (Prodilantin®)
- C dose de charge de phénobarbital (Gardénal®) ou fosphénytoïne (Prodilantin®) seule
- D dose de charge de phénobarbital (Gardénal®) et fosphénytoïne (Prodilantin®)
- E sédation
![]() Question 10 – QRM
Question 10 – QRM
La patiente a maintenant 40 ans, elle va mieux. Elle vous amène en consultation sa fille adoptive qui a 7 ans et qui présente des ruptures de contact pluriquo-tidiennes depuis 1 mois maintenant. Par ailleurs, il n’y a pas d’anomalie à l’examen neurologique et le développement psychomoteur se poursuit normalement. Voici l’EEG de cet enfant (fig. 31.21). Qu’en pensez-vous ?
L'image montre une vue rapprochée de deux yeux humains. Les yeux sont ouverts et regardent droit devant. La photo est en noir et blanc, mettant en évidence les détails des yeux, y compris les pupilles, les iris et les paupières. Les sourcils sont également partiellement visibles en haut de l'image. Les yeux, organes de la vision, captent la lumière et la transforment en signaux électriques transmis au cerveau via le nerf optique. L'iris, la partie colorée de l'œil, contrôle la quantité de lumière entrant dans l'œil en ajustant la taille de la pupille, l'ouverture noire au centre. La sclère, la partie blanche de l'œil, protège et maintient la forme du globe oculaire. La cornée, la couche transparente devant l'iris et la pupille, aide à focaliser la lumière sur la rétine, la couche interne de l'œil sensible à la lumière. Les cils et les sourcils jouent également un rôle protecteur en empêchant la poussière et d'autres particules d'entrer dans l'œil. Cette image offre une vue détaillée des structures anatomiques essentielles pour la vision et la santé oculaire. L'examen de ces détails permet de comprendre comment les différentes parties de l'œil fonctionnent ensemble pour produire une vision claire et précise. Cela est crucial pour évaluer la santé des yeux et détecter d'éventuelles anomalies ou pathologies oculaires. Les professionnels de la santé utilisent ces images pour diagnostiquer et traiter divers troubles visuels, assurant ainsi une meilleure qualité de vie aux patients.
- A 602l’EEG met en évidence une crise focale de type absence
- B l’EEG met en évidence une crise généralisée de type absence
- C sous traitement antiépileptique adapté, la jeune patiente devrait être libre de crise
- D il existe un risque important que les crises persistent à l’âge adulte
- E un traitement par carbamazépine (Tégrétol®) semble le plus adapté
Dossier progressif 15
Madame A., 27 ans, consulte pour des phénomènes survenant par épisodes de quelques minutes, depuis quelques mois. Le phénomène commence en général par une sensation de peur injustifiée et d’inquiétudes inhabituelles, avec l’impression que le monde autour devient irréel, comme si son environnement devenait surnaturel. La jeune femme présente alors des palpitations, avec gêne respiratoire, nausées, et impression de striction épigastrique. Le début et la fin de chaque épisode sont décrits comme brutaux, un état de fatigue de quelques heures lui succède. La patiente est très inquiète. Les épisodes surviennent 4 à 5 fois par semaine.
![]() Question 1 – QRU
Question 1 – QRU
Parmi les hypothèses diagnostiques suivantes, laquelle vous semble la plus plausible ?
- A attaques de panique
- B hypoglycémie
- C épilepsie focale
- D malaise vagal
- E accident ischémique transitoire
![]() Question 2 – QRU
Question 2 – QRU
Parmi les hypothèses syndromiques suivantes, laquelle (lesquelles) semble(nt) la (les) plus plausible(s) ?
- A épilepsie myoclonique juvénile
- B épilepsie absence de l’adulte
- C épilepsie focale occipitale
- D épilepsie focale frontale
- E épilepsie focale temporale
![]() Question 3 – QRM
Question 3 – QRM
Vous interrogez l’amie de Madame A. Quelle(s) réponse(s) renforce(nt) votre hypothèse diagnostique ?
- A caractère stéréotypé
- B caractère non stéréotypé
- C caractère non paroxystique
- D caractère paroxystique
- E caractère spontanément résolutif
![]() Question 4 – QRU
Question 4 – QRU
Durant certains accès, l’entourage décrit une altération du contact. Qu’en déduisez-vous quant à la nature de la crise ?
- A crise focale simple
- B crise focale complexe
- C crise généralisée simple
- D crise généralisée complexe
- E crise focale secondairement généralisée
![]() Question 5 – QRM
Question 5 – QRM
Un EEG est réalisé. Quel(s) graphoélément(s) typique(s) d’un tracé de crise épileptique est (sont) représenté(s) en bouffée sur cet EEG (fig. 31.22) ?
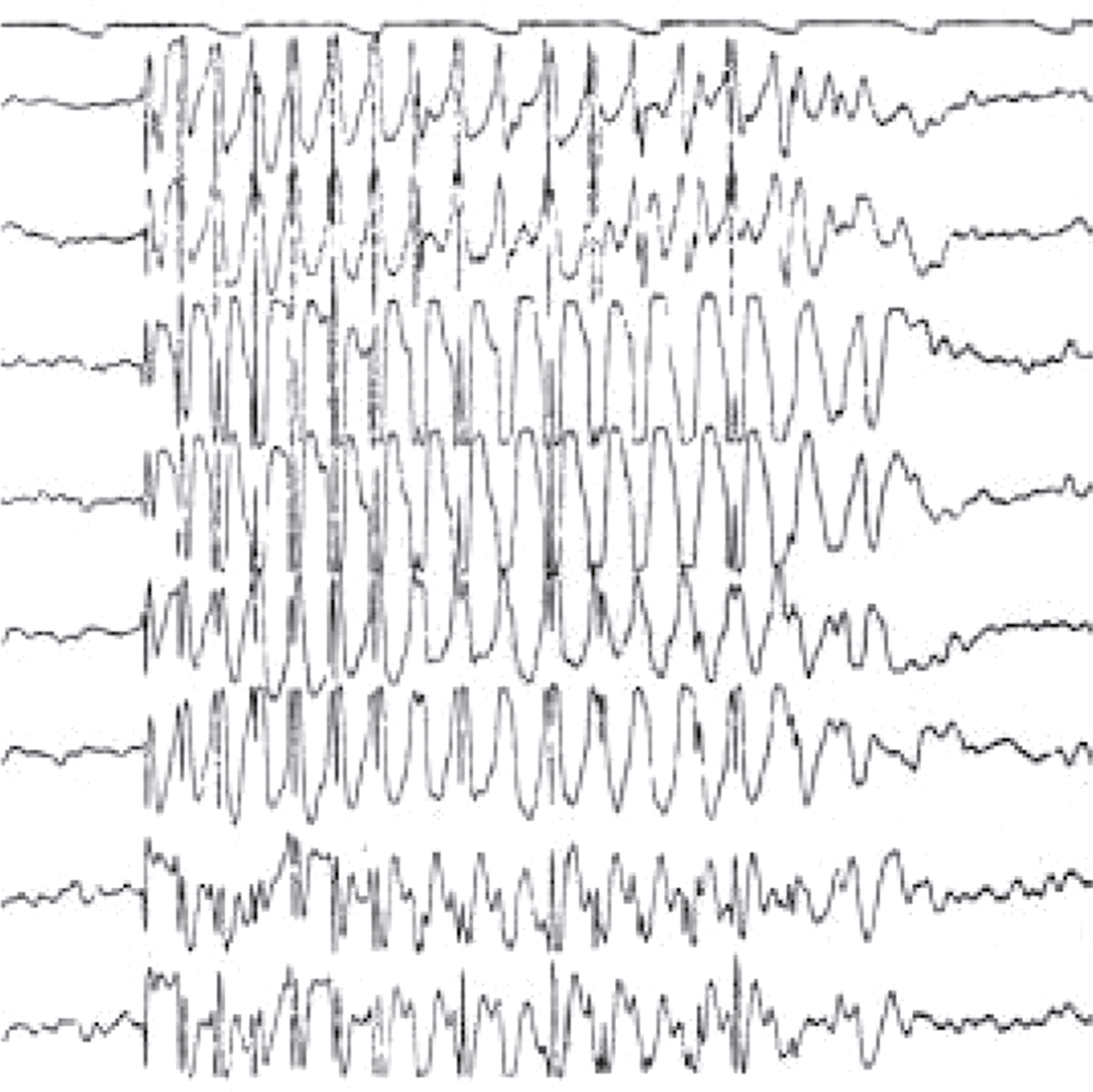
L'image montre une vue rapprochée des yeux humains. On peut distinguer l'iris, la pupille et le blanc de l'œil, appelé sclère. L'iris est la partie colorée de l'œil et contrôle la quantité de lumière qui pénètre en ajustant la taille de la pupille, l'ouverture noire au centre. La sclère est la couche externe blanche qui protège le globe oculaire. Les vaisseaux sanguins sont également visibles à la surface de la sclère. Les yeux captent la lumière et la transforment en signaux électriques, qui sont ensuite envoyés au cerveau pour être interprétés. La cornée, une couche transparente devant l'iris et la pupille, aide à focaliser la lumière sur la rétine, qui est la couche interne de l'œil sensible à la lumière. Les cils et les sourcils jouent un rôle protecteur en empêchant la poussière et d'autres particules de pénétrer dans l'œil. Cette image permet de comprendre les détails anatomiques de l'œil humain et son rôle dans la vision. En examinant ces structures, on peut mieux comprendre le fonctionnement des yeux et leur importance pour la santé visuelle.
- A pointe-onde
- B onde lente
- C polypointe
- D polypointe-onde
- E onde delta
![]() Question 6 – QRM
Question 6 – QRM
L’entourage vous apprend que certains des épisodes de Madame A. se poursuivent par des chutes avec tremblements des quatre membres et perte d’urines. Au décours elle est désorientée, se plaint de myal-gies diffuses, et vous retenez donc le fait que la patiente présente parfois des crises généralisées tonicocloniques.
D’une manière générale, une crise d’épilepsie généralisée tonicoclonique (une ou plusieurs propositions exactes) :
- A peut survenir en l’absence de maladie épileptique
- B peut être favorisée par une privation de sommeil
- C est la conséquence d’une lésion cérébrale dans plus de 80 % des cas
- D est suivie d’une période confusionnelle
- E impose l’introduction d’un traitement de fond
![]() Question 7 – QRM
Question 7 – QRM
Une IRM cérébrale est effectuée (fig. 31.23). À propos de cette imagerie, quelle(s) est (sont) la (les) proposition(s) exacte(s) ?
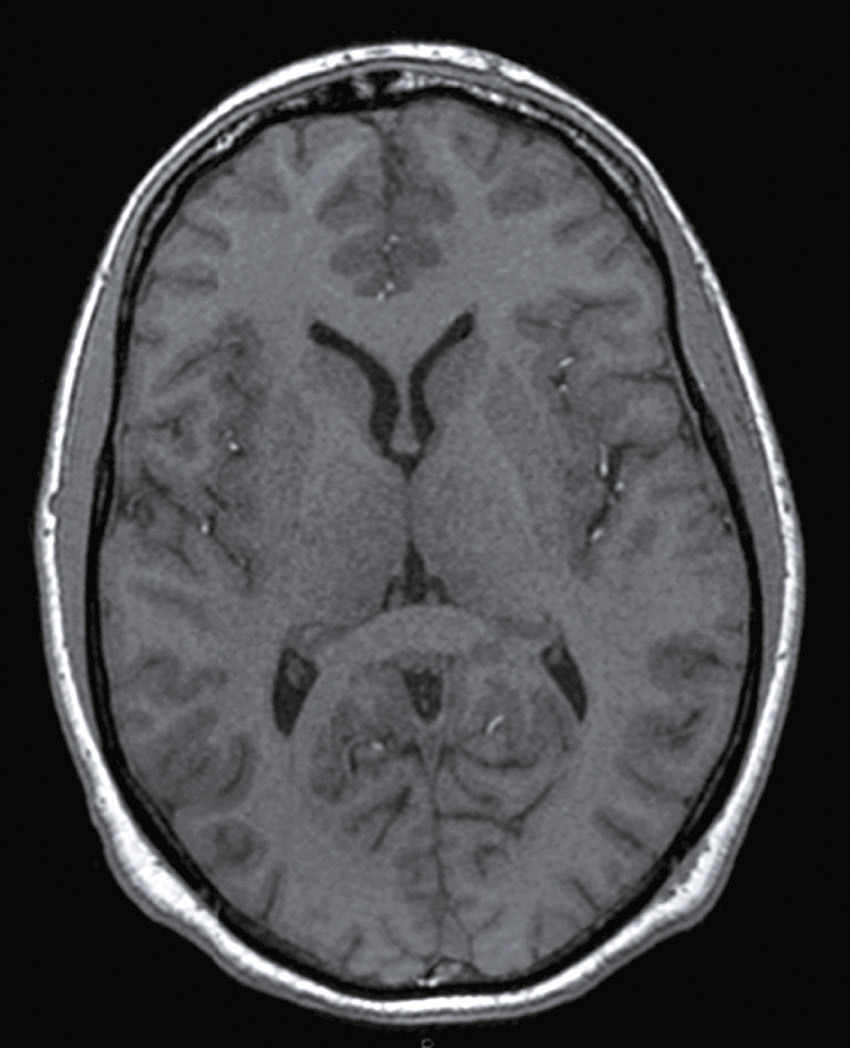
L'image montre une coupe transversale d'un cerveau humain obtenue par imagerie par résonance magnétique (IRM). Cette vue axiale, prise horizontalement à travers la tête, révèle les structures internes du cerveau. Les différentes régions cérébrales sont visibles, y compris les ventricules latéraux, qui apparaissent comme des espaces sombres en forme de papillon au centre de l'image. Les tissus cérébraux environnants sont également observables, avec des variations de teintes de gris indiquant différentes densités et types de tissus. L'IRM est une technique non invasive qui utilise des champs magnétiques et des ondes radio pour créer des images détaillées du cerveau. Elle est cruciale pour le diagnostic et le suivi de diverses conditions neurologiques telles que les tumeurs, les lésions, les infections ou les maladies dégénératives. La précision et le détail de cette image permettent aux professionnels de la santé de comprendre la structure et la fonction du cerveau, facilitant ainsi des interventions médicales précises et informées. Les coupes transversales montrent également les zones de signal hyperintense, qui apparaissent comme des taches blanches et peuvent indiquer des anomalies. Grâce à ces images, il est possible de détecter des problèmes neurologiques et de planifier des traitements adaptés. L'IRM est essentielle pour évaluer l'état de santé du cerveau et suivre l'évolution des pathologies.
- A IRM cérébrale séquence FLAIR sans injection
- B IRM cérébrale séquence FLAIR + gadolinium
- C IRM cérébrale séquence T1 + gadolinium
- D 603coupe réalisée en plan sagittal
- E nécessité de coupes IRM en plan coronal
![]() Question 8 – QRM
Question 8 – QRM
Les examens à visée étiologique n’ont pas révélé de cause particulière à l’affection de Madame A. Quel(s) traitement(s) préconisez-vous ?
- A aucun
- B antiépileptique en monothérapie
- C antiépileptiques en association
- D corticoïde per os
- E antiagrégants plaquettaires per os
![]() Question 9 – QRM
Question 9 – QRM
Vous débutez un traitement par carbamazépine. Dans quelle(s) indication(s) ce traitement est-il préconisé en première intention ?
- A crises d’épilepsie focales
- B épilepsie généralisée
- C névralgie du trijumeau
- D algie vasculaire de la face
- E migraine
![]() Question 10 – QRM
Question 10 – QRM
Comment évaluez-vous l’apport du traitement dans les mois qui suivent ?
- A fréquence des crises
- B tolérance
- C IRM cérébrale de contrôle
- D EEG mensuel
- E dosage médicamenteux
![]() Question 11 – QRM
Question 11 – QRM
Madame A. évoque avec vous la possibilité de mettre en route une grossesse. Que préconisez-vous ?
- A arrêter l’antiépileptique
- B programmer la grossesse
- C contre-indiquer toute grossesse
- D réaliser un scanner cérébral au cours de la grossesse
- E prescrire une polythérapie antiépileptique
![]() Question 12 – QRM
Question 12 – QRM
Madame A. utilisait quotidiennement sa voiture pour se rendre à son travail. Que lui dites-vous sur la possibilité de conduire désormais ?
- A interdiction définitive
- B interdiction sans être accompagnée
- C possibilité après 5 ans de traitement sans crises
- D possibilité après 1 an de traitement sans crises, avec l’accord de la commission du permis de conduire
- E possibilité après 1 an de traitement sans crises, avec certificat du neurologue traitant
![]() Question 13 – QRU
Question 13 – QRU
Quelques années plus tard, vous recevez l’appel du SAMU car Madame A. présente depuis 40 minutes des crises tonicocloniques répétées sans reprise de conscience entre les crises.
Quel(s) traitement(s) pré-hospitalier(s) de première ligne le SAMU administrera-t-il ?
- A Lamictal® (lamotrigine) IV
- B Gardénal® (phénobarbital) IV
- C Rivotril® (clonazépam) IV
- D Tégrétol® (carbamazépine) IV
- E Di-Hydan® (phénytoïne) IV
Dossier progressif 16
Un patient de 70 ans, droitier, agriculteur en retraite, vous consulte pour des douleurs du membre supérieur droit. Ces douleurs sont apparues progressivement depuis 6 mois, n’ont pas de trajet précis, ne sont pas impulsives à la toux et sont majorées à l’effort. Le patient décrit par ailleurs des difficultés à se raser depuis 4 mois environ et un changement de son écriture.
Il décrit enfin un tremblement intermittent du membre supérieur droit.
![]() Question 1 – QRM
Question 1 – QRM
Quels éléments du tremblement vous orienteraient vers un tremblement parkinsonien ?
- A tremblement d’action
- B tremblement de repos
- C tremblement à prédominance proximale
- D tremblement du chef
- E tremblement à 6 Hz
![]() Question 2 – QRM
Question 2 – QRM
Quels éléments recherchez-vous à l’examen pour conforter votre hypothèse de syndrome parkinsonien ?
- A signe de Babinski
- B abolition des réflexes tendineux
- C rigidité crantée
- D hyperkinésie
- E bradykinésie
- F amimie
-
 Question 3 – QRM
Question 3 – QRM - À quoi correspond la manœuvre de Froment ?
-
- A mise en évidence d’un tremblement parkinsonien lors du calcul mental
- B révélation d’un signe de Babinski après effort
- C mise en évidence d’une rigidité lors d’un mouvement volontaire controlatéral
- D mise en évidence d’un clignement palpébral inépuisable
![]() Question 4 – QROC
Question 4 – QROC
Vous avez évoqué un syndrome parkinsonien. Pouvez-vous à ce stade conclure à une maladie de Parkinson idiopathique ?
604![]() Question 5 – QRU
Question 5 – QRU
Quel argument vous manque-t-il pour confirmer votre hypothèse de maladie de Parkinson ?
-
- A présence d’une ophtalmoplégie
- B chutes fréquentes
- C réponse à la L-dopa
- D présence d’une hypotension orthostatique
- E troubles cognitifs
605![]() Question 6 – QRM
Question 6 – QRM
Afin de confirmer votre hypothèse, quel examen complémentaire devez-vous demander ?
-
- A IRM pan-médullaire
- B IRM cérébrale
- C échographie abdominale
- D ponction lombaire
- E EEG
- F aucun
![]() Question 7 – QRM
Question 7 – QRM
Le patient vous interroge sur d’éventuels facteurs étio-logiques concernant cette maladie. Que lui répondez-vous ?
-
- A il existe des formes génétiques de la maladie de Parkinson
- B le tabac est un facteur étiologique de la maladie de Parkinson
- C un régime riche en protéines est un facteur étiolo-gique de la maladie de Parkinson
- D l’exposition aux pesticides est un facteur étiolo-gique de la maladie de Parkinson
- E aucun facteur étiologique n’est connu
![]() Question 8 – QRU
Question 8 – QRU
Quel traitement mettez-vous en œuvre chez ce patient ?
-
- A inhibiteur de la recapture de la sérotonine
- B neuroleptique
- C agoniste dopaminergique
- D corticothérapie orale
- E L-dopa
![]() Question 9 – QRM
Question 9 – QRM
Vous instaurez un traitement par L-dopa. Quels effets secondaires pouvez-vous redouter ?
-
- A hypotension
- B nausées
- C œdèmes des membres inférieurs
- D confusion
- E troubles du rythme cardiaque
![]() Question 10 – QROC
Question 10 – QROC
Cinq ans plus tard, le patient indique qu’à certains moments de la journée, il présente des mouvements involontaires et qu’à d’autres il est ralenti. À quoi correspondent ces mouvements involontaires ?
![]() Question 11 – QRM
Question 11 – QRM
Quels traitements sont contre-indiqués chez votre patient ?
-
- A anticalciques
- B tricycliques
- C benzodiazépines
- D neuroleptiques
- E métoclopramide
![]() Question 12 – QRM
Question 12 – QRM
Dix ans après le début de son affection neurologique, le patient vous est amené car il est agité, confus et a des hallucinations. Que devez-vous chercher à l’interrogatoire de sa famille ?
-
- A notion de traumatisme crânien
- B fièvre
- C changement de traitement récent
- D mauvaise observance thérapeutique
- E existence de troubles cognitifs récents
![]() Question 13 – QRM
Question 13 – QRM
Quels examens complémentaires demandez-vous en première intention devant cet état confusionnel et ces hallucinations ?
-
- A NFP
- B CRP
- C ionogramme sanguin
- D EEG
- E scanner cérébral
- F IRM cérébrale
-
 Question 14 – QRM
Question 14 – QRM - À ce stade de l’évolution quels troubles dopa-résistants devez-vous redouter ?
-
- A chutes
![]() freezing
freezing
-
- C dyskinésies
- D dysarthrie
- E dysphagie
Dossier progressif 17
Monsieur P., 55 ans, se plaint d’une douleur de l’épaule droite qui le gêne dans ses activités et au repos. Il a subi des radiographies qui ont révélé une calcification tendineuse. La prise en charge par le rhumatologue et la kinésithérapie n’ont apporté aucune amélioration. Il demeure gêné pour conduire, ne peut plus bricoler et a dû interrompre son activité professionnelle en raison de ses difficultés à utiliser son membre supérieur droit, pour écrire par exemple.
Il consulte à l’instigation de son entourage qui le trouve triste, ralenti et penché en avant lorsqu’il se déplace. On lui demande fréquemment de répéter car il parle à voix basse. Spontanément, il ne sourit pas, parle sans utiliser son membre supérieur droit et marche sans le balancer.
606![]() Question 1 – QRM
Question 1 – QRM
Parmi les antécédents suivants, lequel (lesquels) recherchez-vous à l’interrogatoire ?
-
- A prise de neuroleptique ou apparenté
- B prise de toxique
- C traumatisme cervical
- D maladies psychiatriques
- E facteurs de risque vasculaire
![]() Question 2 – QRM
Question 2 – QRM
Dans la liste suivante, relevez les éléments du syndrome extrapyramidal présents dans cette observation ?
-
- A tremblement de repos
- B adiadococinésie droite
- C amimie
- D anosognosie
- E hypophonie
![]() Question 3 – QRU
Question 3 – QRU
Quelle est votre principale hypothèse diagnostique ?
-
- A maladie de Parkinson
- B maladie de Wilson
- C syndrome dépressif
- D atrophie multisystématisée
- E paralysie supranucléaire progressive
![]() Question 4 – QRM
Question 4 – QRM
Parmi les signes cliniques suivants, lequel (lesquels) pourrai(en)t remettre en cause l’hypothèse d’une maladie de Parkinson ?
-
- A hallucinations précoces spontanées
- B syndrome pyramidal
- C tremblement de repos du pied droit
- D syndrome cérébelleux
- E paralysie de la verticalité du regard
![]() Question 5 – QRM
Question 5 – QRM
Parmi les examens complémentaires suivants, lequel (lesquels) permet(tent) de poser le diagnostic de maladie de Parkinson ?
-
- A scintigraphie DaTSCAN®
- B IRM cérébrale
- C bilan hépatique
- D dosage de la cuprémie
- E aucun des examens précédents
![]() Question 6 – QRM
Question 6 – QRM
Le diagnostic de maladie de Parkinson est finalement retenu. Vous décidez d’instaurer un traitement médicamenteux.
Parmi les paramètres suivants, lequel (lesquels) pourrai(en)t influencer votre choix ?
-
- A âge du patient
- B ancienneté des symptômes
- C présence d’une dysphonie
- D sévérité du handicap
- E profession du patient
![]() Question 7 – QRU
Question 7 – QRU
Parmi les classes thérapeutiques suivantes, laquelle allez-vous proposer en première intention chez ce patient ?
-
- A L-dopa
- B agonistes dopaminergiques
- C anticholinergiques
- D anticholinestérasiques
- E inhibiteurs de la recapture de la sérotonine
![]() Question 8 – QRM
Question 8 – QRM
Parmi les complications suivantes, laquelle (lesquelles) liée(s) au traitement par agonistes dopaminergiques allez-vous surveiller ?
-
- A jeu pathologique
- B dépression
- C hypersexualité
- D achats compulsifs
- E troubles alimentaires
![]() Question 9 – QRM
Question 9 – QRM
Parmi les propositions suivantes, quelle(s) autre(s) mesure(s) allez-vous proposer ?
-
- A orthophonie
- B régime pauvre en protéines
- C demande d’ALD
- D kinésithérapie
- E orthoptie
![]() Question 10 – QRM
Question 10 – QRM
Le patient n’a pas souhaité bénéficier des traitements chirurgicaux ou par pompe. Vous avez ajusté son traitement médicamenteux. Dans les années qui suivent, il va développer des troubles de la marche invalidants. Dans la liste suivante, quel(s) trouble(s) de la marche est (sont) évocateur(s) de signes axiaux tardifs associés à la maladie de Parkinson ?
-
- A démarche ébrieuse
- B festination
- C démarche dandinante
- D fauchage
- E freezing
Dossier progressif 18
Vous examinez en consultation Monsieur A., 50 ans, qui depuis 6 mois se plaint progressivement d’une douleur du pied droit à la course. Il a constaté, selon ses dires, qu’après quelques centaines de mètres son pied a « tendance à tourner » en dedans. Sa gestualité est moins bonne dans les mouvements rapides surtout à droite quand il se brosse les dents. Il a parfois en alternance des douleurs de l’épaule droite qui existent depuis 1 an. Il a comme principal antécédent une hypertension artérielle 607(HTA) bien équilibrée traitée par une association antagoniste de l’angiotensine II et inhibiteur calcique.
![]() Question 1 – QRM
Question 1 – QRM
Quel(s) diagnostic(s) neurologique(s) peu(ven)t être évoqué(s) en première intention ?
-
- A syndrome alterne
- B syndrome parkinsonien
- C syndrome neurogène
- D symptomatologie dystonique
- E syndrome médullaire lombaire
![]() Question 2 – QRM
Question 2 – QRM
Vous examinez le patient. Vous mettez en évidence une hypokinésie segmentaire bilatérale aux membres supérieurs prédominante à droite, un phénomène de roue dentée au poignet et à l’épaule droits, une micrographie. Vous évoquez une maladie de Parkinson débutante.
Quel(s) autre(s) symptôme(s) peu(ven)t être observé(s) à ce stade ?
-
- A hyposmie
- B troubles de déglutition
- C hallucinations
- D cauchemars
- E impuissance
![]() Question 3 – QRU
Question 3 – QRU
Le patient a consulté sur Internet et découvert que l’examen ci-dessous peut « dépister une maladie de Parkinson » (fig. 31.24). Il veut avoir votre avis sur l’intérêt de cet examen pour lui.
L’image fournie est une représentation en imagerie médicale, probablement une tomographie par émission de positons, abrégée en TEP, ou une scintigraphie cérébrale. Cette technique est utilisée pour visualiser l’activité métabolique du cerveau en détectant la distribution d’un traceur radioactif injecté au préalable. L’image présente une coupe transversale du cerveau, où les différentes intensités de gris et de blanc correspondent aux variations d’absorption du traceur. Les zones plus claires, notamment celles situées au centre supérieur de l’image, indiquent une activité plus élevée ou une concentration plus importante du traceur dans certaines régions cérébrales. Ces zones bien délimitées pourraient représenter des structures spécifiques du cerveau, comme les noyaux gris centraux, qui jouent un rôle important dans la régulation des mouvements et d’autres fonctions neurologiques. La structure globale du cerveau est reconnaissable par la répartition des différentes nuances, qui permettent d’observer des motifs réguliers et symétriques. La précision de ce type d’imagerie est essentielle pour analyser l’organisation cérébrale et identifier les variations métaboliques qui peuvent être associées à certaines conditions ou états physiologiques. Ce type d’imagerie est largement utilisé pour étudier l’activité neuronale en temps réel, offrant une cartographie détaillée du fonctionnement cérébral en fonction des besoins énergétiques des différentes régions du cerveau. Cette technique permet d’obtenir des images contrastées mettant en évidence les différences d’activité entre les structures cérébrales.
Parmi les propositions suivantes, quelle(s) est (sont) la (les) réponse(s) exacte(s) ?
-
- A c’est une IRM encéphalique normale sans intérêt diagnostique
- B c’est une IRM encéphalique, indiquée pour confirmer le diagnostic
- C c’est une scintigraphie cérébrale au DaTSCAN® normale
- D c’est une scintigraphie au DaTSCAN® anormale
- E c’est une scintigraphie cérébrale au DaTSCAN® qui n’est pas indiquée chez ce patient pour confirmer le diagnostic
![]() Question 4 – QRM
Question 4 – QRM
Le patient est gêné par ses symptômes, quelle(s) conduite(s) thérapeutique(s) peu(ven)t être adop-tée(s) ?
-
- A instaurer une dopathérapie
- B instaurer un inhibiteur de la monoamine-oxydase B (IMAO-B)
- C instaurer un agoniste dopaminergique
- D instaurer une association dopathérapie et agoniste dopaminergique
- E instaurer une association dopathérapie et un inhibiteur de la catéchol-O-méthyl-transférase (ICOMT)
![]() Question 5 – QRU
Question 5 – QRU
Vous avez instauré un agoniste dopaminergique et un IMAO-B. Vous revoyez le patient en consultation après quelques mois. Ces symptômes moteurs sont bien contrôlés mais il signale la survenue de malaises répétés lorsqu’il se lève de son lit ou de sa chaise. Il n’a jamais perdu connaissance, mais il a dû s’allonger au sol à deux reprises tant il se sentait mal. Vous suspectez une hypotension orthostatique.
Parmi les profils suivants, lequel confirme votre diagnostic ? (valeurs en mmHg)
-
- A repos : PAS : 140, PAD : 110, FC : 68/min; 1 minute : PAS : 128, PAD : 101, FC : 72/min; 3 minutes : PAS : 138, PAS : 108, FC : 72/min
- B repos : PAS : 140, PAD : 110, FC : 68/min; 1 minute : PAS : 109, PAD : 92, FC : 81/min; 3 minutes : PAS : 135, PAS : 105, FC : 85/min
- C repos : PAS : 140, PAD : 110, FC : 68/min; 1 minute : PAS : 107, PAD : 94, FC : 65/min; 3 minutes : PAS : 119, PAS : 90, FC : 68/min
- D repos : PAS : 140, PAD : 110, FC : 68/min; 1 minute : PAS : 128, PAD : 101, FC : 72/min; 3 minutes : PAS : 130, PAS : 108, FC : 70/min
- E aucune de ces réponses
![]() Question 6 – QRM
Question 6 – QRM
En plus de cette hypotension orthostatique son épouse qui l’accompagne soulève un autre problème : son mari a une fréquentation assidue de sites « spécialisés » sur Internet, une augmentation de la libido, des dépenses aux jeux de hasard dont elle s’est aperçue en consultant ses comptes. Traitement 608suivi : agoniste dopaminergique et inhibiteur de la monoamine oxydase B.
Quelle(s) conduite(s) adoptez-vous en fonction du diagnostic que vous posez ?
-
- A c’est un trouble du contrôle des impulsions habituel avec ce traitement antiparkinsonien qui est transitoire et ne justifie pas de modification du traitement
- B c’est un trouble du contrôle des impulsions habituel avec ce traitement antiparkinsonien qui justifie d’arrêter l’agoniste dopaminergique
- C c’est une psychose dopaminergique qui justifie d’arrêter l’agoniste dopaminergique
- D il faut remplacer l’agoniste par une dopathérapie
- E vous rassurez son épouse en précisant que la situation va s’arranger progressivement spontanément
![]() Question 7 – QRM
Question 7 – QRM
Après plusieurs années, alors que la maladie évolue depuis 14 ans, la situation se dégrade. Les déplacements sont souvent limités avec des épisodes de blocage à la marche responsables de chutes fréquentes. Les propos ne sont pas toujours compréhensibles.
Quel(s) est (sont) à ce stade le(s) signe(s) qui peu(ven) t être observé(s) ?
-
- A épisodes de festination à la marche
- B épisodes de freezing à la marche
- C syndrome cérébelleux locomoteur
- D démence
- E hallucinations auditives
Dossier progressif 19
Un homme âgé de 55 ans vous consulte pour la première fois pour des troubles de la marche qui évoluent progressivement depuis 2 ans. Le patient a constaté que ses déplacements à l’extérieur du domicile étaient moins rapides, sans troubles de l’équilibre associés, sans notion de fatigabilité. Sa gestuelle semble également affectée, avec une plus grande lenteur pour des activités quotidiennes, notamment à l’utilisation de la main droite. De temps en temps, se manifeste un tremblement de la main droite, qui cesse immédiatement dès qu’une action est entreprise.
Ce patient présente comme principaux antécédents une hernie hiatale qui évolue depuis 1 an pour laquelle il prend parfois des pansements gastriques et régulièrement du métoclopramine et une hypertension artérielle modérée bien contrôlée par de l’amlodipine.
![]() Question 1 – QRU
Question 1 – QRU
Quel diagnostic évoquez-vous en premier lieu ?
-
- A syndrome parkinsonien vasculaire
- B atrophie multisystématisée
- C syndrome parkinsonien induit par les traitements
- D maladie de Parkinson
- E paralysie supranucléaire progressive
![]() Question 2 – QRM
Question 2 – QRM
Devant la présence d’un syndrome parkinsonien asymétrique avec tremblement de repos, vous suspectez une maladie de Parkinson. Par quelle observation confirmez-vous votre diagnostic ?
-
- A atrophie du putamen à l’IRM
- B dénervation du putamen au DaTSCAN®
- C hypométabolisme du putamen au HMPAO SPECT
- D hypométabolisme du putamen au FDG PET
- E aucune réponse n’est correcte
![]() Question 3 – QRU
Question 3 – QRU
Si le patient avait en plus présenté une dysautonomie sévère et inexpliquée par ses comorbidités, quel aurait été votre diagnostic ?
-
- A maladie de Parkinson
- B atrophie multisystématisée
- C démence à corps de Lewy
- D syndrome parkinsonien vasculaire
- E paralysie supranucléaire progressive
![]() Question 4 – QRM
Question 4 – QRM
Quelle(s) alternative(s) thérapeutique(s) proposez-vous au patient compte tenu de son âge ?
-
- A lévodopa/carbidopa
- B agoniste dopaminergique
- C ICOMT
- D IMAO-B
- E anticholinergique
![]() Question 5 – QRM
Question 5 – QRM
Compte tenu de l’âge du patient inférieur à 65–70 ans, vous prescrivez un traitement par agoniste dopaminergique. Quel est l’intérêt de ce choix à ce stade par rapport à un traitement par lévodopa/carbidopa ?
-
- A retardement des troubles cognitifs
- B retardement des dyskinésies
- C retardement des fluctuations motrices
- D retardement de la dysautonomie
- E retardement des signes axiaux
![]() Question 6 – QRM
Question 6 – QRM
De quel(s) effet(s) secondaire(s) potentiel(s) du traitement par agoniste dopaminergique devez-vous prévenir le patient ?
-
- A trouble du contrôle des impulsions
- B dyspnée
- C rétention urinaire
- D hypotension orthostatique
- E nausées
609![]() Question 7 – QRM
Question 7 – QRM
Pendant plusieurs années, la situation reste dans l’ensemble bien contrôlée sous couvert d’une augmentation progressive du traitement antiparkinsonien. Lors de la consultation, le patient vous signale une majoration des signes moteurs environ 1 heure avant chaque prise de lévodopa/carbidopa. Il reçoit actuellement un traitement par agoniste dopaminergique à libération prolongée à la posologie maximale (1 prise par jour) et un traitement par lévodopa/carbidopa (3 prises par jour).
De quel phénomène s’agit-il ?
-
- A dyskinésies de pic de dose
- B akinésie du petit matin
- C akinésie de fin de dose
- D dyskinésies biphasiques
- E aucune réponse n’est correcte
![]() Question 8 – QRM
Question 8 – QRM
Vous optez pour l’association d’un ICOMT. Une semaine plus tard, l’épouse vous appelle en vous décrivant l’apparition de mouvements involontaires invalidants, arythmiques, brusques, imprévisibles et chaotiques touchant les membres supérieurs et le tronc. De quel type de mouvements involontaires s’agit-il ?
-
- A mouvements hémiballiques
- B mouvements dystoniques
- C mouvements myocloniques
- D mouvements choréiques
- E mouvements épileptiques
![]() Question 9 – QRU
Question 9 – QRU
Le patient est maintenant âgé de 75 ans. Il vous signale plusieurs épisodes de chutes survenues au cours d’épisodes d’enrayage cinétique précédés d’une festination. Ces manifestations correspondent au stade du déclin. Quelle(s) autre(s) manifestation(s) peu(ven)t être constatée(s) à ce stade ?
-
- A troubles de la déglutition
- B troubles cognitifs
- C syndrome pyramidal
- D troubles du contrôle postural
- E troubles proprioceptifs
![]() Question 10- QRU
Question 10- QRU
Le patient a présenté une chute sévère au domicile qui vous amène à réaliser un scanner cérébral révélant un hypersignal spontané du côté droit (fig. 31.25).
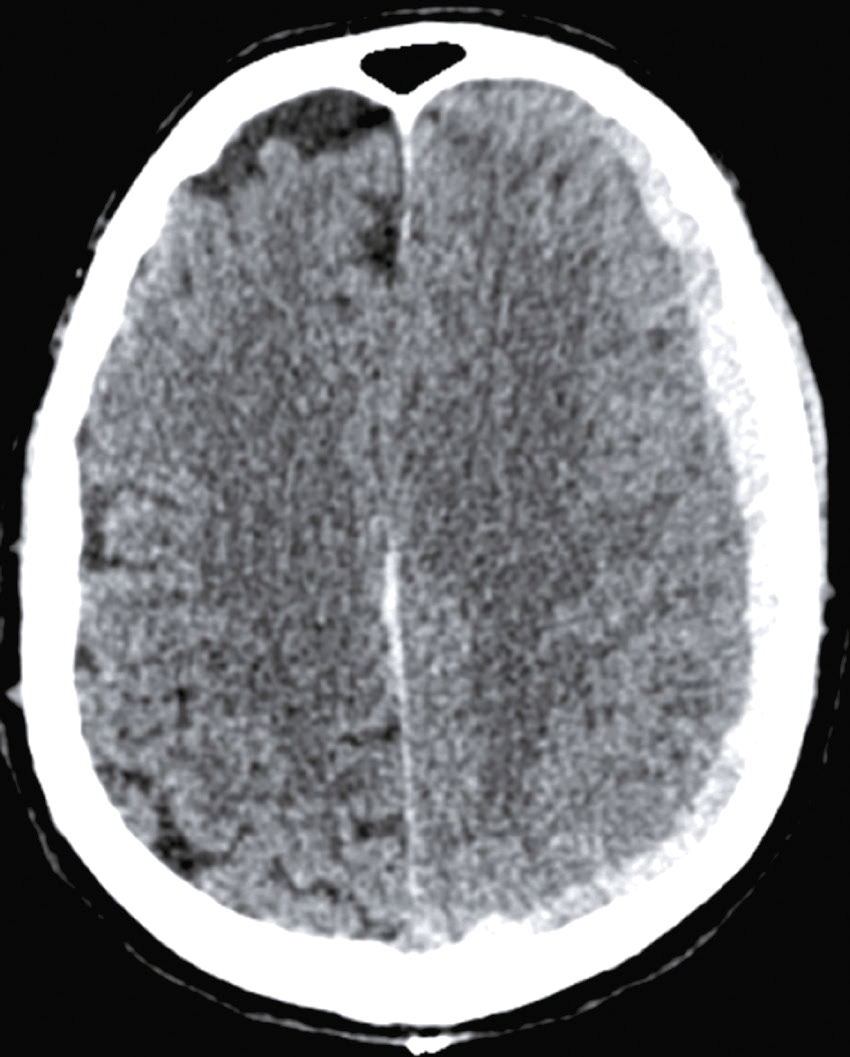
L'image montre une coupe transversale d'un scanner cérébral. Ce type d'image est utilisé pour examiner l'intérieur du cerveau et détecter des anomalies. On peut voir les différentes structures du cerveau, y compris la matière grise et la matière blanche. La matière grise apparaît plus foncée, tandis que la matière blanche est plus claire. Les contours blancs autour de l'image représentent les os du crâne. Les nuances de gris sur l'image indiquent les différentes densités des tissus cérébraux, permettant de distinguer les régions de matière blanche et grise. Les ventricules cérébraux, qui sont des cavités remplies de liquide céphalorachidien, apparaissent comme des zones sombres en forme de papillon au centre du cerveau. Ce liquide protège le cerveau et la moelle épinière et aide à éliminer les déchets métaboliques. En résumé, cette image de scanner cérébral offre une vue détaillée des structures internes du cerveau, permettant d'identifier des anomalies et d'évaluer la santé cérébrale. Elle est essentielle pour les professionnels de la santé qui utilisent ces informations pour diagnostiquer et traiter des conditions neurologiques. Grâce à cette image, les médecins peuvent visualiser l'intérieur du cerveau sans intervention chirurgicale et planifier les traitements appropriés.
Comment interprétez-vous les anomalies ?
-
- A hématome épidural chronique
- B hématome sous-dural aigu
- C hématome sous-dural chronique
- D hématome épidural aigu
- E hémorragie sous-arachnoïdienne
Dossier progressif 20
Une patiente de 75 ans vous est adressée pour des difficultés de marche avec chutes fréquentes depuis 6 mois. Elle a comme antécédents une hypertension artérielle (HTA) traitée par amlodipine, un diabète non insulinodépendant traité par metformine, et une dépression actuellement traitée par inhibiteur de la recapture de la sérotonine (escitalopram 20 mg par jour) et neuroleptique (lévomépromazine 25 mg matin et soir) depuis plusieurs années. Elle se plaint de lombalgies. La marche est lente. La manœuvre du funambule est difficile à réaliser. Il n’est pas noté de déficit focal à l’examen neurologique.
![]() Question 1 – QRM
Question 1 – QRM
Parmi les propositions suivantes, quelles sont celles qui constituent des complications ou effets secondaires spécifiques des traitements par neuroleptiques ?
-
- A dyskinésies
- B syndrome malin
- C céphalées
- D syndrome extrapyramidal
- E vomissements
610![]() Question 2 – QRM
Question 2 – QRM
Quels autres éléments pouvez-vous retrouver à l’interrogatoire ou à l’examen dans le cadre d’un syndrome parkinsonien iatrogène ?
-
- A tremblement
- B syndrome de jambes sans repos
- C troubles sphinctériens
- D troubles de mémoire
- E akathisie
![]() Question 3 – QRU
Question 3 – QRU
Au terme de votre interrogatoire et de votre examen, vous évoquez plutôt une hydrocéphalie à pression normale. Quelle est la triade évocatrice de ce syndrome ?
-
- A troubles de la marche, troubles sphinctériens, troubles cognitifs
- B troubles de la marche, akinésie, rigidité
- C troubles de la marche, malaises, troubles sphincté-riens
- D troubles de la marche, ophtalmoplégie, troubles cognitifs
- E troubles de la marche, akinésie, troubles cognitifs
![]() Question 4 – QRM
Question 4 – QRM
Votre examen approfondi retient l’association troubles de la marche, troubles urinaires et troubles cognitifs. Parmi les examens complémentaires suivants, quels sont ceux que vous demandez pour conforter votre hypothèse d’hydrocéphalie à pression normale et éliminer certains diagnostics différentiels ?
-
- A scanner cérébral
- B EEG
- C ECG
- D radiographies du rachis lombaire
- E radiographies des genoux
![]() Question 5 – QRU
Question 5 – QRU
Un scanner cérébral est réalisé (fig. 31.26). Que montre-t-il ?
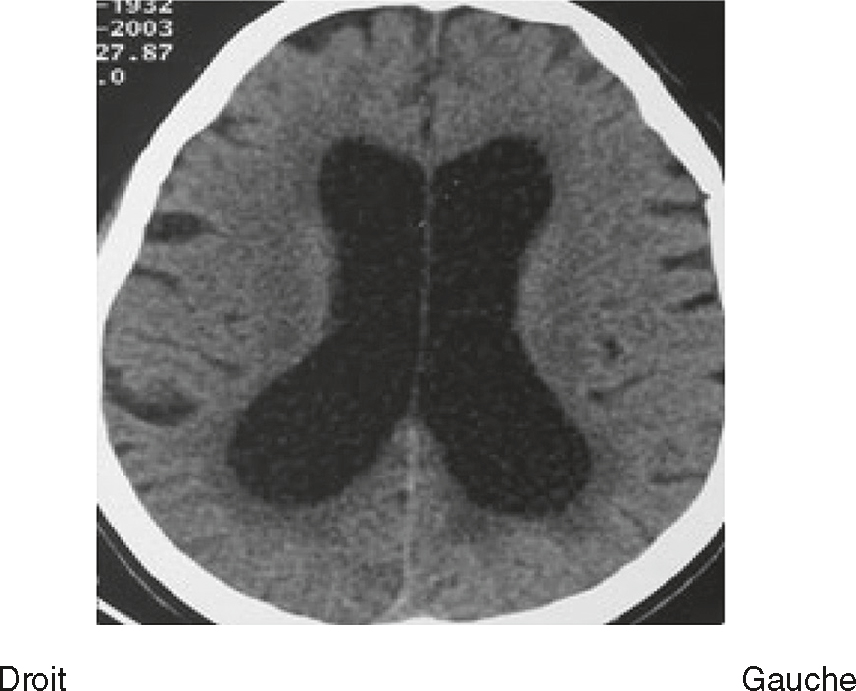
L'image montre une coupe transversale d'un scanner cérébral, également connu sous le nom de tomodensitométrie (TDM). Cette image est une vue axiale du cerveau, où l'on peut observer les ventricules latéraux, qui apparaissent en noir au centre de l'image. Les ventricules latéraux sont des cavités remplies de liquide céphalorachidien (LCR) et leur forme en papillon est caractéristique. Les zones plus claires autour des ventricules représentent le tissu cérébral. Les termes "Droit" et "Gauche" en bas de l'image indiquent les côtés respectifs du cerveau, facilitant ainsi l'orientation. Cette image permet de visualiser la structure interne du cerveau et peut être utilisée pour diagnostiquer diverses conditions neurologiques, telles que l'hydrocéphalie, les tumeurs cérébrales, les hémorragies ou les infarctus cérébraux. Les variations dans la densité des tissus peuvent indiquer des anomalies ou des pathologies spécifiques, ce qui rend cette technique d'imagerie essentielle pour les professionnels de la santé. La coupe transversale montre également les os du crâne, qui apparaissent en blanc autour du cerveau, fournissant une vue complète des structures internes. En résumé, cette image de TDM offre une vue détaillée et précise du cerveau, essentielle pour le diagnostic et le suivi des maladies neurologiques.
-
- A état multilacunaire
- B un infarctus
- C dilatation biventriculaire
- D atrophie corticale
- E résorption transépendymaire
![]() Question 6 – QRM
Question 6 – QRM
Une dérivation ventriculopéritonéale est finalement réalisée. Quelques semaines après la chirurgie, la patiente présente des troubles de vigilance, est confuse, sans déficit focal associé. Parmi les propositions suivantes, lesquelles peuvent correspondre à des complications de la dérivation ?
-
- A aggravation de l’hydrocéphalie
- B hématome sous-dural aigu
- C hématome intraparenchymateux
- D AVC ischémique
- E infection de la valve
![]() Question 7 – QRM
Question 7 – QRM
Quel examen complémentaire demandez-vous en urgence en première intention ?
-
- A EEG
- B CRP
- C ponction lombaire
- D scanner cérébral
- E échographie cardiaque
![]() Question 8 – QRU
Question 8 – QRU
Le scanner sans injection demandé montre l’image suivante (fig. 31.27). À quoi correspond-elle ?
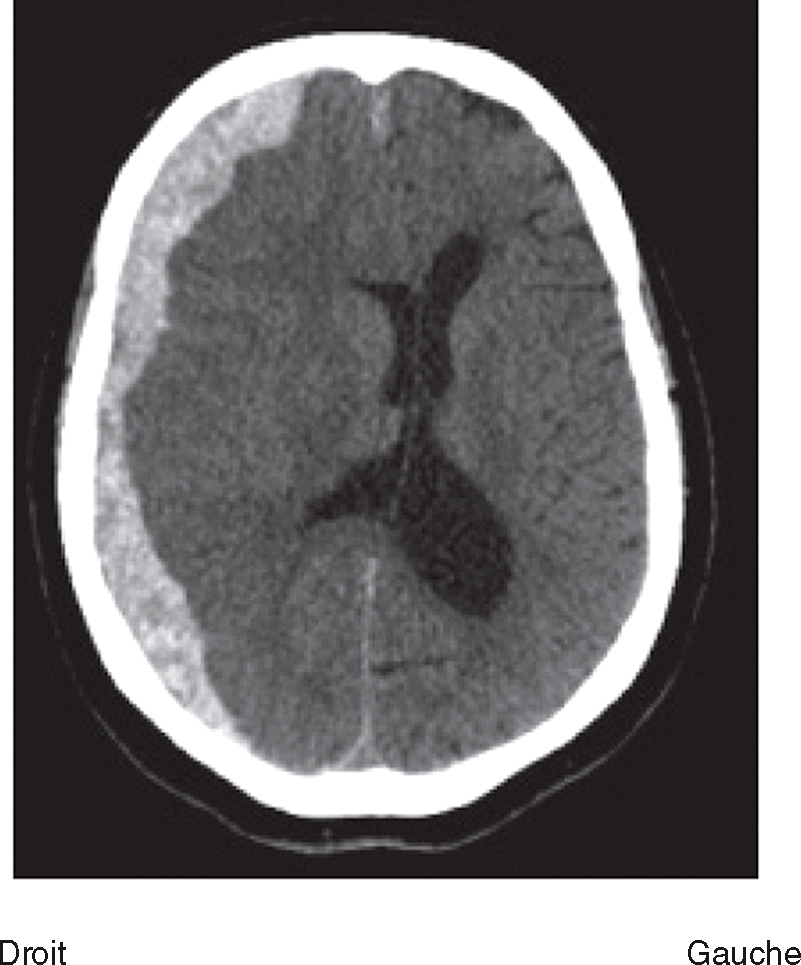
L'image montre une coupe transversale d'un scanner cérébral, aussi appelé tomodensitométrie (TDM). Cette image est utilisée pour examiner les structures internes du cerveau. On y voit différentes zones du cerveau en nuances de gris, permettant de distinguer les tissus cérébraux, les ventricules et d'autres structures internes. Les zones plus claires représentent les os du crâne, tandis que les zones plus sombres représentent les tissus mous et les liquides. L'image est annotée avec les mots "Droit" et "Gauche" en bas, indiquant les côtés respectifs du cerveau. Cela aide à orienter l'image correctement pour une interprétation précise. Les ventricules, qui sont des cavités remplies de liquide céphalorachidien, sont visibles au centre de l'image. Ils apparaissent comme des zones sombres en forme de papillon. Cette image permet aux professionnels de la santé de détecter des anomalies telles que des hémorragies, des tumeurs, des infections ou des malformations congénitales. En analysant les différences de densité des tissus, les médecins peuvent diagnostiquer et planifier des traitements appropriés pour diverses conditions neurologiques.
-
- A 611AVC ischémique
- B hématome extradural
- C hématome sous-dural
- D hématome intraparenchymateux
- E abcès intraparenchymateux
![]() Question 9 – QRM
Question 9 – QRM
Six mois plus tard, la patiente vous consulte de nouveau car elle a remarqué depuis 2 mois l’apparition d’un tremblement des mains lorsqu’elle regarde la télévision. Elle reste ralentie dans ses gestes et sur le plan intellectuel. Le réglage de la valve et le nouveau scanner cérébral de contrôle sont satisfaisants. Les traitements médicamenteux sont inchangés par rapport à la période précédant la mise en place de la dérivation ven-triculaire. Vous reprenez votre examen neurologique. Parmi les propositions suivantes, quels signes reliés au tremblement devez-vous rechercher à l’examen ?
-
- A tremblement de repos
- B dyskinésies buccofaciales
- C tremblement d’attitude
- D hypertonie spastique
- E bradykinésie
![]() Question 10 – QRM
Question 10 – QRM
L’examen neurologique retient un syndrome parkin-sonien pur bilatéral à prédominance droite. Quelles hypothèses étiologiques faites-vous ?
-
- A maladie de Parkinson
- B atrophie multisystématisée
- C syndrome parkinsonien post-neuroleptique
- D syndrome extrapyramidal lié à l’hydrocéphalie
- E paralysie supranucléaire progressive
![]() Question 11 – QRM
Question 11 – QRM
La patiente se dit gênée par ses symptômes. Quelles décisions thérapeutiques prenez-vous en première intention ?
-
- A agoniste dopaminergique
- B kinésithérapie
- C anticholinergique
- D arrêt des neuroleptiques
- E L-dopa
![]() Question 12 – QRM
Question 12 – QRM
Vous revoyez la patiente 3 mois plus tard. Malgré l’arrêt des neuroleptiques, le syndrome parkinsonien persiste et tend même à s’aggraver. Vous évoquez une maladie de Parkinson. Vous réalisez des examens complémentaires et des tests thérapeutiques et revoyez la patiente 3 mois après pour faire une synthèse. Quelles sont parmi les propositions suivantes celles permettant de conforter le diagnostic de maladie de Parkinson idiopathique ?
-
- A atrophie du mésencéphale à l’IRM cérébrale
- B atrophie du pont à l’IRM cérébrale
- C dénervation dopaminergique striatale à la scinti-graphie cérébrale au DaTSCAN®
- D amélioration après au moins 3 mois de traitement par L-dopa
- E aucune
Dossier progressif 21
Un homme de 77 ans est hospitalisé pour instabilité à la marche avec chutes répétées depuis plusieurs mois. Ses principaux antécédents sont une HTA, un adénome prostatique, une angine de poitrine, un diabète non insulinodépendant, une cataracte bilatérale opérée, une polyarthrose handicapante, et un rétrécissement aortique athéromateux opéré par prothèse valvulaire. Son traitement associe propranolol 40 mg/jour, furo-sémide 20 mg le matin, diltiazem 60 mg matin et soir, acénocoumarol 2 mg le soir (ajusté selon l’INR), metformine 850 mg matin et soir, et gliclazide 30 mg le matin. L’interrogatoire révèle une dysurie avec pol-lakiurie nocturne et diurne, quelques épisodes de « pertes urinaires » accidentelles.
L’examen objective à la station debout une légère déviation du tronc vers la gauche. La marche est précautionneuse et ralentie. Il n’y a pas de déficit moteur aux manœuvres de Barré et Mingazzini ou de signe cérébelleux et vestibulaire. Pour se lever, le sujet doit pousser sur les barres du siège, avec une nette tendance à la rétropulsion. La marche s’effectue très lentement, à petits pas, avec un élargissement du polygone de sustentation. Il n’y a pas d’enrayage cinétique de la marche. Le demi-tour est décomposé, avec une tendance à perdre spontanément l’équilibre. Au test de la poussée, une tendance à la chute est observée si le patient n’est pas retenu. Les réflexes tendineux sont plus vifs à l’hémicorps gauche avec une hypertonie non crantée homolatérale modérée. Une hypo-esthésie « en chaussettes » (tact épicritique) et une apallesthésie bilatérale des membres inférieurs sont retenues. L’oculomotricité extrinsèque est normale. Il n’y a pas de trouble de la parole. Le sujet apparaît ralenti sur le plan psychique. L’auscultation cardiaque est normale avec un rythme régulier à 60/min. La pression artérielle est à 110/70 mmHg en position couchée et à 85/60 mmHg debout à 3 minutes.
![]() Question 1 – QRM
Question 1 – QRM
Parmi les facteurs suivants, lequel (lesquels) est (sont) susceptible(s) de favoriser les chutes chez ce patient ?
-
- A hypoglycémie
- B syndrome parkinsonien
- C angine de poitrine
- D antécédents visuels
- E troubles proprioceptifs
![]() Question 2 – QRU
Question 2 – QRU
Parmi les propositions suivantes, quelle est la maladie vous paraissant refléter le mieux les troubles de la marche et les signes associés présentés par ce patient ?
612
-
- A maladie de Parkinson
- B AVC de la fosse postérieure
- C canal lombaire étroit rétréci par l’arthrose
- D hydrocéphalie à pression normale
- E syndrome de la queue de cheval
![]() Question 3 – QRM
Question 3 – QRM
Le patient présente une hypotension orthostatique symptomatique. Quel(s) est (sont) le (les) critère(s) diagnostique(s) ?
-
- A baisse de la PAS d’au moins 30 mmHg et/ou de la PAD d’au moins 10 mmHg 1 à 10 minutes après l’orthostatisme
- B baisse de la PAS d’au moins 20 mmHg et/ou de la PAD d’au moins 20 mmHg 1 à 10 minutes après l’orthostatisme
- C baisse de la PAS d’au moins 20 mmHg et de la PAD d’au moins 10 mmHg 1 à 10 minutes après l’orthostatisme
- D présence obligatoire de symptômes cliniques concomitants
- E présence ou non de symptômes cliniques concomitants
![]() Question 4 – QRM
Question 4 – QRM
Dans le cadre du bilan de chutes chez ce patient, quel(s) examen(s) complémentaire(s) demandez-vous ?
-
- A ionogramme sanguin
- B glycémie
- C IRM encéphalique
- D TSH
- E électroencéphalogramme
![]() Question 5 – QRM
Question 5 – QRM
Dans l’hypothèse où une hydrocéphalie à pression normale serait envisagée, quel(s) antécédent(s) devez-vous rechercher à l’interrogatoire ?
-
- A méningite
- B traumatisme crânien
- C brèche ostéodurale de la base
- D hémorragie méningée
- E hypotension intracrânienne
![]() Question 6 – QRM
Question 6 – QRM
L’IRM encéphalique retrouve un élargissement ventriculaire modéré sans signes de résorption du LCS, ce qui ne permet pas de retenir formellement une hydrocéphalie à pression normale.
Dans ce cadre, parmi les propositions suivantes, quel(s) est (sont) le(s) diagnostic(s) différentiel(s) à envisager ?
-
- A sténose rachidienne cervicale arthrosique
- B complications de l’alcoolisme chronique
- C maladie de Parkinson
- D syndrome lacunaire
- E neuropathie périphérique
![]() Question 7 – QRM
Question 7 – QRM
Concernant les troubles urinaires du patient, quel(s) est (sont) l’(les) examen(s) le(s) plus important(s) à pratiquer parmi les propositions suivantes ?
-
- A dosage de la protéinurie des 24 heures
- B dosage sanguin de PSA
- C réalisation d’un Bladder-Scan® pré- et post-mictionnel
- D échographie prostatique
- E coloscopie
![]() Question 8 – QRM
Question 8 – QRM
Parmi les propositions suivantes concernant les signes parkinsoniens (marche à petits pas, akinésie), quelles propositions faites-vous ?
-
- A on réalise un Doppler cervical
- B on envisage un test à la L-dopa aigu ou chronique
- C on réalise une nouvelle IRM centrée sur les noyaux gris centraux
- D on réalise une tomoscintigraphie cérébrale au DaTSCAN®
- E on réalise une échographie transcrânienne des noyaux gris centraux
![]() Question 9 – QRM
Question 9 – QRM
Les syndromes parkinsoniens à début tardif ont certaines caractéristiques. Lesquelles ?
-
- A ils sont surtout vasculaires après 70 ans
- B ils comportent volontiers des signes axiaux
- C ils répondent moins bien à la L-dopa
- D les agonistes dopaminergiques doivent être privilégiés
- E un trouble cognitif est fréquemment présent
![]() Question 10 – QRM
Question 10 – QRM
Concernant le déclin cognitif dans la maladie de Parkinson, quelle(s) est (sont) l’(les) affirmation(s) exacte(s) ?
-
- A l’apathie est fréquente
- B la maladie de Parkinson ne se complique pas de démence
- C l’amnésie antérograde est au premier plan
- D il existe des troubles de flexibilité mentale
- E aucun traitement médicamenteux n’est indiqué
![]() Question 11 – QRM
Question 11 – QRM
Parmi les propositions suivantes concernant les troubles sensitifs de ce patient, quelle(s) est (sont) celle(s) exacte(s) ?
-
- A il peut s’agir d’une neuropathie diabétique
- B ils traduisent une sclérose combinée de moelle
- C une ataxie peut en résulter
- D des troubles trophiques doivent être recherchés
- E la neuropathie peut aggraver la dysautonomie
613![]() Question 12 – QRM
Question 12 – QRM
Quel(s) traitement(s) peu(ven)t être entrepris chez ce patient ?
-
- A dopathérapie
- B arrêt des diurétiques
- C majoration du diltiazem
- D évaluation de l’équilibre tensionnel par une mesure ambulatoire de la pression artérielle (MAPA)
- E insulinothérapie adaptée
![]() Question 13 – QRM
Question 13 – QRM
Quelle(s) est (sont) la (les) mesure(s) thérapeutique(s) à prendre dans le cadre de l’hypotension orthostatique ?
-
- A éviter les repas trop copieux et l’alcool
- B prendre des bains chauds
- C levers progressifs
- D chlorhydrate de midodrine
- E limiter l’hydratation
![]() Question 14 – QRM
Question 14 – QRM
Parmi les décisions non médicamenteuses et sociales à prendre, quelle(s) est (sont) celle(s) qui est (sont) recommandée(s) ?
-
- A diagnostic ergothérapique du domicile
- B demande d’une APA à la MDPH
- C prise en charge orthophonique
- D kinésithérapie sèche
- E balnéothérapie
![]() Question 15 – QRM
Question 15 – QRM
Votre patient est traité par Modopar® (lévodopa + ben-sérazide) au long cours. Vous le revoyez au bout de quelques années de suivi, car il présente des hallucinations visuelles, rapportées par son auxiliaire de vie. Ces phénomènes sont quotidiens, et entraînent un délire paranoïaque. Quelle(s) mesure(s) doit-on prendre ?
-
- A on prescrit un traitement antidépresseur à faible dose
- B aucune adaptation thérapeutique n’est nécessaire
- C il convient d’arrêter le Modopar®
- D on prescrit un traitement par Leponex® (clozapine) à faible dose
- E on propose une évaluation neuropsychologique à distance
Dossier progressif 22
Vous recevez en urgence dans l’après-midi un patient de 23 ans qui a pour seul antécédent un tabagisme actif évalué à cinq cigarettes par jour depuis l’âge de 16 ans. Il présente depuis le matin des céphalées d’installation progressive, diffuses, en casque, intenses et continues, rebelles au paracétamol, associées à une fièvre, une photophobie et des épisodes de vomissements intenses. Sur le brancard, le patient est replié en position de chien de fusil. À l’examen clinique : T° = 38,5 °C; PA = 130/80 mmHg, FC = 90/minute. Il existe une raideur de nuque avec flexion des membres Inférieurs au cours de la manœuvre de flexion forcée de nuque. Il n’y a pas de déficit moteur ou sensitif des membres. Les réflexes tendineux sont symétriques et normaux. Les réflexes cutanés plantaires sont indifférents de manière bilatérale. L’examen général est normal.
![]() Question 1 – QRM
Question 1 – QRM
Quel(s) est (sont) l’(les) élément(s) sémiologique(s) à rechercher en faveur d’un syndrome d’hypertension intracrânienne ?
-
- A phosphènes lumineux
- B paralysie d’un nerf moteur oculaire commun (III)
- C paralysie d’un nerf abducens (VI)
- D troubles de la vigilance
- E incontinence urinaire
![]() Question 2 – QRM
Question 2 – QRM
Vous suspectez une méningite aiguë. Parmi les éléments biologiques suivants, lequel (lesquels) vous inciterai(en)t à ne pas réaliser une ponction lombaire ?
-
- A plaquettes à 85 000/mm3
- B TCA ratio à 1,3
- C TP à 40 %
- D hémoglobine à 8 g/dL
- E fibrinogène à 7 g/L
![]() Question 3 – QRM
Question 3 – QRM
Lors de la ponction lombaire vous constatez d’emblée un liquide cérébrospinal d’aspect trouble. D’après les connaissances épidémiologiques, quel(s) germe(s) doi(ven)t être évoqué(s) en priorité ?
-
- A Haemophilus influenzae
- B Neisseria meningitidis
- C Streptococcus pneumoniae
- D Listeria monocytogenes
- E Staphylococcus aureus
![]() Question 4 – QRM
Question 4 – QRM
Les résultats de la ponction lombaire sont les suivants : globules blancs : 1 450/mm3 avec 95 % de polynucléaires neutrophiles; globules rouges : 50/mm3; pro-téinorachie : 1,8 g/L; glycorachie : 0,3 g/L (glycémie veineuse à 1,1 g/L); chlorurorachie normale; examen direct du liquide cérébrospinal : présence de cocci à Gram négatif.
Parmi ces propositions d’antibiothérapie intraveineuse, laquelle (lesquelles) est (sont) valide(s) ?
-
- A amoxicilline
- B gentamicine
- C dexaméthasone
- D céfotaxime
- E ciprofloxacine
614![]() Question 5 – QRM
Question 5 – QRM
La culture du liquide cérébrospinal confirme la méningite à Neisseria meningitidis. Le patient est ouvrier dans un atelier de confection d’outils et travaille habituellement dans une pièce commune en binôme avec un collègue. Il est en vacances depuis 15 jours et vit avec une compagne sans enfant. Par ailleurs, il fait partie d’un club de judo où il s’est entraîné il y a 5 jours. Quelle(s) mesure(s) complémentaire(s) allez-vous adopter ?
-
- A rifampicine chez le patient
- B rifampicine chez la compagne
- C rifampicine chez le collègue de travail
- D rifampicine des membres du club de judo
- E vaccination anti-méningocoque de la compagne
![]() Question 6 – QRU
Question 6 – QRU
Alors que vous avez initié votre traitement depuis 5 heures et que le patient a été transféré dans un service de médecine, vous êtes appelé d’urgence par l’infirmière. Elle vous décrit qu’elle a entendu le patient pousser un grand cri puis chuter de son lit il y a 5 minutes. À votre arrivée 15 minutes après le début des troubles, vous notez les constantes vitales suivantes : PA : 155/95 mmHg, FC : 90/min, T : 38 °C, fréquence respiratoire : 11/min, SaO2 : 97 %. Le patient est inconscient et présente des clonies des quatre membres de manière permanente. Parmi les propositions diagnostiques suivantes, laquelle (lesquelles) est (sont) exacte(s) ?
-
- A crise tonicoclonique généralisée
- B crise épileptique partielle complexe
- C état de mal épileptique partiel complexe
- D état de mal épileptique absence
- E état de mal épileptique convulsivant
![]() Question 7 – QRM
Question 7 – QRM
Parmi les propositions de mesures non spécifiques à mettre en œuvre immédiatement, laquelle (lesquelles) est (sont) exacte(s) ?
-
- A canule de Mayo
- B voie veineuse centrale
- C mesure de la glycémie capillaire
- D perfusion d’une solution de bicarbonates de sodium
- E surveillance hémodynamique continue
![]() Question 8 – QRM
Question 8 – QRM
Vous décidez d’administrer immédiatement un traitement en urgence. Parmi les molécules suivantes, laquelle (lesquelles) devez-vous utiliser en première intention ?
-
- A clonazépam
- B valproate de sodium
- C phénobarbital
- D fosphénytoïne
- E thiopental
![]() Question 9 – QRM
Question 9 – QRM
Cinq minutes après le traitement, vous constatez toujours des clonies des membres et le patient n’a pas repris conscience. Quelle(s) est (sont) alors votre (vos) possibilité(s) thérapeutique(s) ?
-
- A clonazépam seul
- B fosphénytoïne seule
- C thiopental seul
- D clonazépam et fosphénytoïne
- E clonazépam et phénobarbital
![]() Question 10 – QRU
Question 10 – QRU
Votre traitement permet la disparition des clonies. Vous réalisez un scanner cérébral (avec injection de produit de contraste) en urgence. Parmi les propositions diagnostiques suivantes, laquelle (lesquelles) est (sont) exacte(s) ?
-
- A hémorragie méningée
- B thrombose veineuse cérébrale
- C encéphalite présuppurative
- D empyème sous-dural
- E angéite cérébrale
Dossier progressif 23
Vous recevez une patiente de 62 ans en consultation pour céphalées. Cette patiente ne présente aucun antécédent notable et n’a aucun traitement.
![]() Question 1 – QRM
Question 1 – QRM
Quelles caractéristiques des céphalées doivent vous amener à évoquer une hypertension intracrânienne ?
-
- A prédominance en fin de journée
- B résistantes aux antalgiques usuels
- C majorées par le décubitus
- D diffuses (en casque)
- E accompagnées de rachialgies
![]() Question 2 – QRM
Question 2 – QRM
Quel(s) autre(s) signe(s) peu(ven)t être classiquement associé(s) à l’hypertension intracrânienne ?
-
- A nausées
- B vomissements
- C phonophobie
- D 615somnolence
- E diplopie par atteinte du nerf oculomoteur commun (III)
![]() Question 3 – QRM
Question 3 – QRM
Vous finissez par opter pour ce diagnostic d’hypertension intracrânienne. Quel(s) est (sont) l’(les) examen(s) à faire réaliser de première intention ?
-
- A scanner cérébral
- B tomographie par émission de positons (TEP-scanner)
- C ponction sous-occipitale
- D imagerie par résonance magnétique (IRM) cérébrale
- E ponction lombaire
![]() Question 4 – QRM
Question 4 – QRM
Vous faites réaliser une IRM avec injection (fig. 31.28). Quelle(s) pathologie(s) apparaît(ssent) la (les) plus probable(s) ici ?
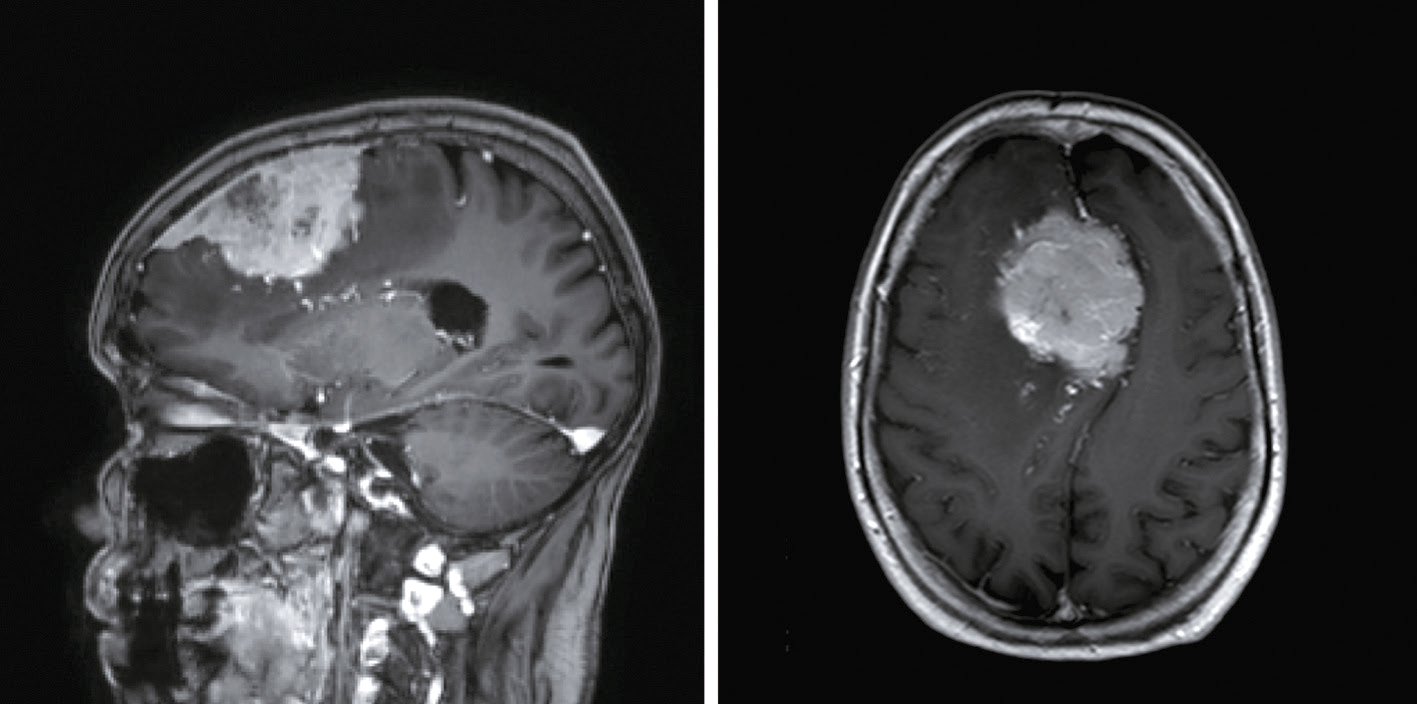
L'image montre deux scans IRM du cerveau. À gauche, une vue sagittale montre une coupe latérale du cerveau, révélant une masse anormale dans la partie supérieure gauche. À droite, une vue axiale montre une coupe transversale du cerveau, mettant en évidence une lésion circulaire au centre du cerveau. Ces images permettent de visualiser des anomalies cérébrales, telles que des tumeurs, qui nécessitent une attention médicale. L'IRM est une technique d'imagerie médicale non invasive qui utilise des champs magnétiques et des ondes radio pour produire des images détaillées des structures internes du corps. Les images montrent des variations de densité des tissus, ce qui permet d'identifier les différentes régions du cerveau. La vue sagittale fournit une perspective latérale, tandis que la vue axiale donne une coupe horizontale. Ces détails permettent aux professionnels de la santé de comprendre la localisation et la nature des anomalies, facilitant ainsi le diagnostic et le suivi des patients. Les images obtenues par IRM sont essentielles pour évaluer l'état de santé du cerveau et planifier des interventions médicales appropriées. Elles permettent de détecter des problèmes tels que les tumeurs, les lésions et les anomalies structurelles avec une grande précision. Grâce à ces scans, il est possible de surveiller l'évolution des conditions médicales et d'adapter les traitements en conséquence, améliorant ainsi la qualité des soins prodigués aux patients.
-
- A accident vasculaire cérébral ischémique
- B accident vasculaire cérébral hémorragique
- C sclérose en plaques
- D tumeur intracrânienne
- E hématome sous-dural chronique
![]() Question 5 – QRU
Question 5 – QRU
Vous évoquez une tumeur intracrânienne. Quel(s) type(s) histologique(s) semble(nt) le(s) plus proba-ble(s) ici ?
-
- A glioblastome
- B métastase
- C lymphome cérébral primitif
- D épendymome
- E méningiome
![]() Question 6 – QRM
Question 6 – QRM
Vous décidez d’hospitaliser la patiente devant cette suspicion de méningiome. Le lendemain, elle vous signale que sa vision s’altère sévèrement depuis 2 semaines mais qu’elle a oublié de vous en parler. Quel(s) est (sont) le(s) mécanisme(s) le(s) plus probable(s) dans ce contexte ?
-
- A compression directe des nerfs et du chiasma optiques
- B compression des radiations optiques
- C cataracte cortico-induite
- D œdème papillaire
- E photophobie
![]() Question 7 – QRM
Question 7 – QRM
Quel(s) examen(s) simple(s) permet(tent) de confirmer le diagnostic d’œdème papillaire ?
-
- A potentiels évoqués visuels
- B champ visuel
- C fond d’œil
- D IRM cérébrale avec séquence de diffusion
- E électroencéphalogramme (EEG)
![]() Question 8 – QRM
Question 8 – QRM
Le fond d’œil confirme l’œdème papillaire. Vous décidez de traiter activement l’hypertension intra-crânienne. Quelle(s) mesure(s) mettez-vous en place ?
-
- A restriction hydrique
- B héparinothérapie
- C position demi-assise
- D corticothérapie
- E décubitus dorsal strict
![]() Question 9 – QRM
Question 9 – QRM
Après avoir traité l’hypertension intracrânienne, vous cherchez à savoir si la tumeur entraîne des signes de focalisation. Quel(s) signe(s) est (sont) possible(s) au vu de la localisation, sachant que la patiente est droi-tière homogène ?
-
- A déficit moteur gauche
- B hémianopsie latérale homonyme droite
- C hémianopsie latérale homonyme gauche
- D aphasie non fluente de Broca
- E troubles du comportement
616![]() Question 10 – QRM
Question 10 – QRM
Vous optez pour une exérèse chirurgicale. La veille de l’opération, vous êtes appelé par l’infirmière car la patiente est somnolente. Elle n’ouvre les yeux qu’à la demande et tient des propos confus. Toutefois, elle vous serre la main et lève les bras quand vous le lui demandez.
Évaluez la patiente selon l’échelle de Glasgow.
-
- A l’ouverture des yeux est chiffrée à 3 sur 4
- B la réponse verbale est chiffrée à 2 sur 5
- C la réponse motrice est chiffrée à 3 sur 5
- D la réponse motrice est chiffrée à 6 sur 6
- E la réponse verbale est chiffrée à 4 sur 5
Dossier progressif 24
Un patient, droitier, âgé de 55 ans, guide de haute montagne se plaint de céphalées intenses apparues depuis quelques jours. Les céphalées le réveillent la nuit et s’accompagnent de nausées matinales. Il se plaint également d’un flou visuel dans le regard latéral gauche. Les céphalées sont apparues au décours d’une course en haute montagne dans les Alpes. Il n’a pas d’antécédents particuliers en dehors d’épisodes de migraine avec aura ophtalmique. L’examen général est normal. Il n’y a pas de fièvre.
![]() Question 1 – QRM
Question 1 – QRM
À l’interrogatoire, vous pouvez suspecter (une ou plusieurs propositions exactes) :
-
- A un processus expansif intracrânien
- B une thrombose veineuse cérébrale
- C une migraine avec aura ophtalmique
- D des céphalées de tension
- E une méningite
![]() Question 2 – QRU
Question 2 – QRU
À l’examen, vous observez un effacement du pli naso-génien gauche et un abaissement de la commissure labiale gauche. L’occlusion palpébrale est possible. Il n’y a pas de contraction des peauciers du cou à gauche lors de la grimace contrariée.
Que vous évoquent ces signes cliniques ?
-
- A une atteinte du faisceau cortico-nucléaire droit
- B une atteinte du faisceau cortico-nucléaire gauche
- C une atteinte nucléaire du nerf facial gauche
- D une atteinte nucléaire du nerf facial droit
- E une atteinte tronculaire du nerf facial gauche
![]() Question 3 – QRU
Question 3 – QRU
Voici ce que vous observez lorsque vous demandez au patient de regarder vers la gauche (fig. 31.29).
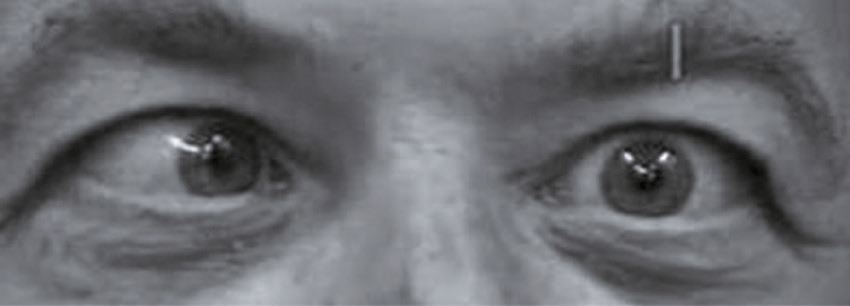
L’image fournie est une photographie en noir et blanc capturant une vue rapprochée des yeux d’une personne. L’accent est mis sur le regard, avec une attention particulière aux détails des paupières, des cils et des iris. On remarque une symétrie entre les deux yeux, bien que certains éléments, comme la position des sourcils ou l’inclinaison des paupières, puissent présenter de légères variations naturelles. Dans chaque œil, une source lumineuse se reflète sur la surface de la cornée, créant un petit point brillant au centre de l’iris. Ce phénomène est une caractéristique classique de la réflexion de la lumière sur l’œil humain et est souvent utilisé en photographie et en ophtalmologie pour analyser l’alignement des yeux. Sur la partie supérieure de l’image, les sourcils sont visibles et légèrement froncés, suggérant un regard concentré ou attentif. On peut également observer de fines rides autour des yeux, témoignant des expressions faciales naturelles et du vieillissement de la peau. L’image semble également inclure de petits repères ou marques près des yeux et des sourcils, qui pourraient être utilisés dans un cadre d’analyse médicale ou d’évaluation de la position des structures oculaires. Ce type de photographie est couramment utilisé pour examiner l’alignement des yeux, la symétrie du regard ou d’autres caractéristiques anatomiques spécifiques.
Qu’est-ce que ceci vous évoque ?
-
- A une paralysie extrinsèque du nerf oculomoteur commun (III) droit
- B une paralysie intrinsèque du nerf oculomoteur commun (III) droit
- C une paralysie partielle du nerf oculomoteur commun (III) droit
- D une paralysie du nerf oculomoteur externe (VI) gauche
- E une paralysie du nerf oculomoteur externe (VI) droit
![]() Question 4 – QRM
Question 4 – QRM
Vous notez également une chute du membre supérieur gauche à l’épreuve de Barré et des réflexes tendineux plus vifs au membre supérieur gauche qu’au membre supérieur droit.
Que pouvez-vous désormais suspecter ?
-
- A hémorragie méningée
- B processus expansif frontal droit
- C AVC ischémique sylvien superficiel droit
- D rhombencéphalite
- E thrombose veineuse cérébrale
![]() Question 5 – QRM
Question 5 – QRM
Dans ces conditions, et parmi les propositions suivantes, à quoi pensez-vous que l’atteinte oculomo-trice que vous observez pourrait être liée ?
-
- A rupture d’anévrisme
- B hypertension intracrânienne
- C atteinte du tronc cérébral
- D engagement temporal débutant
- E dissection carotidienne
![]() Question 6 – QRM
Question 6 – QRM
Une IRM cérébrale avec injection de gadolinium est réalisée. Elle met en évidence un processus expansif intra-axial hémisphérique droit, prenant le contraste. Sur la coupe ci-dessous (séquence T1 avec injection de gadolinium) (fig. 31.30) qu’observez-vous ?
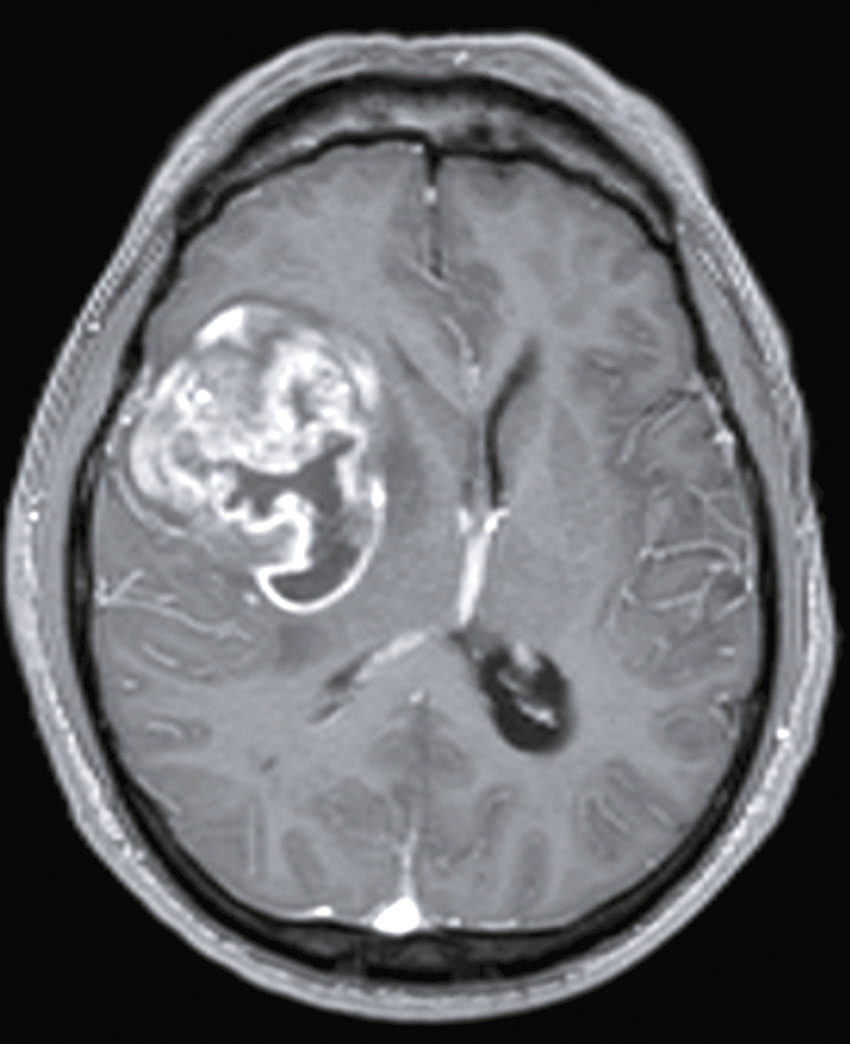
L'image montre une IRM cérébrale axiale. On peut observer une masse anormale dans l'hémisphère gauche du cerveau. Cette masse semble être une lésion ou une tumeur, car elle apparaît plus claire que les tissus environnants. La lésion est irrégulière et présente des zones de contraste hétérogène, ce qui peut indiquer une nécrose ou une hémorragie interne. Les structures cérébrales environnantes semblent être déplacées par la masse, ce qui suggère une pression exercée sur le cerveau. Cette image montre clairement les effets d'une lésion cérébrale sur les structures environnantes et peut aider à comprendre l'importance de l'imagerie médicale dans le diagnostic des pathologies cérébrales. La vue axiale révèle une coupe horizontale du cerveau, permettant de visualiser les différentes régions et les anomalies potentielles. Les IRM sont utilisées pour obtenir des images détaillées du cerveau, grâce à l'utilisation de champs magnétiques et d'ondes radio. Cela permet de détecter des anomalies précises et d'évaluer l'impact sur les structures cérébrales. Cette technologie est essentielle pour le suivi et le diagnostic des maladies neurologiques, en offrant une vue claire et détaillée de l'intérieur du cerveau.
-
- A 617un effet de masse
- B une prise de contraste homogène
- C une prise de contraste hétérogène
- D un engagement sous-falcoriel
- E un engagement temporal
![]() Question 7 – QRM
Question 7 – QRM
Avec quel(s) diagnostic(s) cet aspect radiologique est-il compatible ?
-
- A glioblastoma
- B métastase cérébrale
- C méningiome
- D hématome intracrânien
- E transformation hémorragique d’un AVC isché-mique
![]() Question 8 – QRU
Question 8 – QRU
Dans l’après-midi, les infirmières vous appellent car le patient est somnolent. Ses propos sont confus. Il ouvre les yeux uniquement à la stimulation douloureuse. Il vous serre la main sur commande. Vous notez enfin que la pupille droite est en mydriase. Quel est le score de Glasgow ?
![]() 8
8
![]() 9
9
![]() 10
10
- D 11
- E 12
![]() Question 9 – QRU
Question 9 – QRU
Que suspectez-vous en première intention ?
- A une crise partielle complexe
- B une confusion post-critique
- C un engagement temporal
- D une hydrocéphalie aiguë
- E un nouvel AVC ischémique
![]() Question 10 – QRU
Question 10 – QRU
Un mois après la fin de la radiochimiothérapie, alors que le patient allait bien, son épouse vous appelle car son mari tient des propos incohérents depuis la veille au soir. À l’examen, vous notez que le patient est désorienté dans le temps et dans l’espace, il semble par moments anxieux. À d’autres moments, il est obnubilé. Il ne semble pas y avoir de céphalées. Il n’y a pas de déficit neurologique focal. Quel diagnostic évoquez-vous ?
- A syndrome frontal
- B syndrome confusionnel
- C syndrome dépressif
- D syndrome d’hypertension intracrânienne
- E syndrome démentiel
![]() Question 11 – QRU
Question 11 – QRU
Avec laquelle (lesquelles) des propositions suivantes ce syndrome pourrait-il être en rapport ?
- A méningite postopératoire
- B œdème cérébral post-radique
- C trouble métabolique
- D récidive tumorale précoce
- E démence post-radique
![]() Question 12 – QRM
Question 12 – QRM
Quels examens complémentaires demandez-vous ?
- A scanner cérébral sans et avec injection d’iode
- B dosage de la kaliémie
- C dosage de la natrémie
- D dosage de la glycémie
- E dosage de la CRP
![]() Question 13 – QRM
Question 13 – QRM
Le bilan biologique est normal. Le scanner cérébral ne montre pas d’œdème ni d’argument pour une récidive tumorale. Une ponction lombaire est réalisée. L’analyse du LCS est normale.
Dans ces conditions, quel est l’examen qu’il vous paraît le plus important de réaliser ?
- A EEG
- B IRM cérébrale
- C angioscanner veineux
- D gazométrie artérielle
- E dosage de l’ammoniémie
618![]() Question 14 – QRM
Question 14 – QRM
L’EEG montre que le patient est en état de mal partiel frontal droit.
Quel(s) traitement(s) pouvez-vous prescrire en première intention ?
- A diazépam
- B clonazépam
- C fosphénytoïne
- D thiopental
- E midazolam
![]() Question 15 – QRU
Question 15 – QRU
L’évolution est favorable et vous décidez d’introduire un traitement de fond par carbamazépine. Quelques jours plus tard, vous êtes appelé auprès du patient car il présente des sensations vertigineuses et une diplopie prédominant en milieu de matinée et s’estompant dans l’après-midi. Que suspectez-vous ?
- A AVC ischémique vertébrobasilaire
- B rhombencéphalite infectieuse
- C cause iatrogène
- D hydrocéphalie
- E récidive tumorale
Dossier progressif 25
Madame X., 62 ans, droitière, présente un matin au réveil un déficit de l’hémicorps droit. Elle bute sur les mots lorsqu’elle tente de s’exprimer et présente quelques paraphasies.
Le SAMU est appelé immédiatement, arrive en 20 minutes, suspecte un AVC, et transfère Madame X. aux urgences de l’hôpital où vous êtes l’interne de garde. Le trajet a duré 15 minutes.
Dès l’arrivée, la patiente est parfaitement consciente, la pression artérielle à 165/100 mmHg, le pouls régulier, la température à 37 °C. Elle a pour seul antécédent un tabagisme actif (45 paquets-années) et une hypercholestérolémie traitée. Vous notez des paraphasies avec compréhension préservée, il n’y a pas de trouble de la sensibilité. Madame X. tient à vous montrer elle-même sa gêne.
![]() Question 1 – QRM
Question 1 – QRM
Le score NIHSS est à 8. À quoi sert ce score NIHSS à la phase aiguë d’un AVC ?
- A à poser le diagnostic d’AVC
- B à distinguer ischémie d’hémorragie cérébrale
- C à préciser la cause d’un AVC ischémique
- D à décider d’une thérapeutique de désocclusion artérielle d’urgence
- E à estimer un pronostic
![]() Question 2 – QRM
Question 2 – QRM
Un scanner cérébral sans injection est réalisé (fig. 31.31).
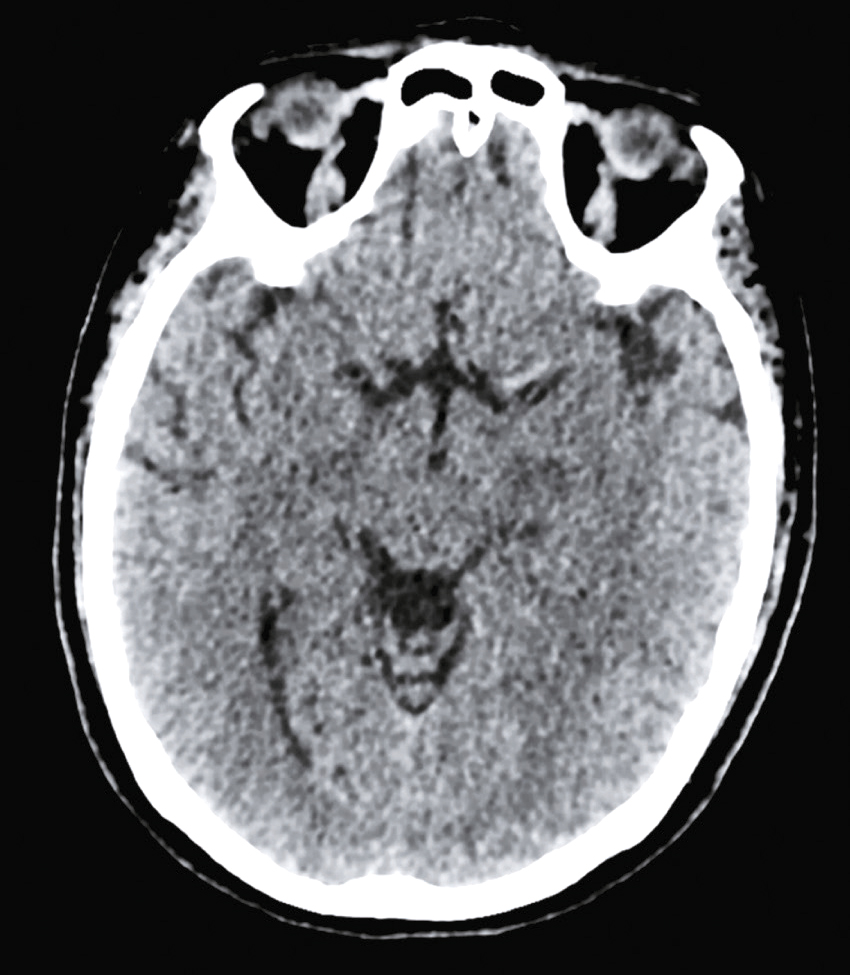
L'image montre une coupe transversale d'un cerveau humain obtenue par tomodensitométrie (scanner). Sur cette image, on distingue plusieurs structures internes du cerveau, notamment les ventricules cérébraux, qui apparaissent sous forme de cavités sombres au centre. Les ventricules sont remplis de liquide céphalorachidien, essentiel pour protéger et nourrir le cerveau. Les différentes nuances de gris représentent diverses densités de tissus cérébraux, avec la matière grise apparaissant plus foncée et la matière blanche plus claire. Les os du crâne, visibles en blanc, entourent et protègent le cerveau. Cette image permet d'identifier des anomalies telles que des tumeurs, des hémorragies ou des infections. Les médecins utilisent ces images pour diagnostiquer et planifier des traitements adaptés aux conditions neurologiques. La tomodensitométrie est une technique d'imagerie médicale essentielle pour examiner les structures internes du cerveau sans nécessiter d'intervention chirurgicale. Grâce à cette technologie, il est possible de détecter des anomalies précises et d'assurer un suivi détaillé des pathologies cérébrales.
Quelle(s) anomalie(s) observez-vous ?
- A hémorragie cérébrale
- B fracture de la voûte crânienne
- C hyperdensité de l’artère sylvienne (ou cérébrale moyenne) gauche
- D calcification de la base du crâne
- E hémorragie méningée
![]() Question 3 – QRU
Question 3 – QRU
Quel est votre diagnostic précis à ce stade ?
- A accident ischémique transitoire gauche
- B infarctus sylvien profond gauche
- C infarctus sylvien superficiel gauche
- D infarctus jonctionnel postérieur gauche
- E infarctus lacunaire gauche
![]() Question 4 – QRU
Question 4 – QRU
Au sortir du scanner cérébral, 10 minutes après le début de l’examen, la famille vous demande si un traitement par thrombolytique intraveineux peut être débuté immédiatement. Vous complétez l’interrogatoire.
Pour quelle(s) raison(s) la thrombolyse n’est pas ou pourrait ne pas être envisageable ?
- A heure de début de l’AVC inconnue
- B hyperdensité de l’artère sylvienne gauche
- C traitement par statine pour l’hypercholestérolémie
- D chirurgie de l’œil la semaine précédente
- E traitement par clopidogrel au long cours
![]() Question 5 – QRM
Question 5 – QRM
Parmi les autres mesures de prise en charge, laquelle (lesquelles) est (sont) prioritaire(s) ?
- A 619biologie simple (NFS-plaquettes, TP-TCA, iono- gramme sanguin)
- B mise en route d’une héparinothérapie à doses hypocoagulantes
- C transfert en soins intensifs neurovasculaires
- D radiographie pulmonaire
- E électrocardiogramme
![]() Question 6 – QRM
Question 6 – QRM
Une échographie Doppler cervical couplée à un Doppler transcrânien est réalisée le jour même.
La conclusion de cet examen est la suivante : « Présence de plaques athéromateuses sur les deux bifurcations carotidiennes. À droite, les plaques n’entraînent pas de modification du diamètre artériel. Au bulbe caroti-dien gauche, le diamètre circulant est nettement rétréci à 2,6 mm pour un diamètre du bulbe à 6,4 mm. Le diamètre de la carotide d’aval est à 2,8 mm, sans plaque infiltrative. Les artères vertébrales sont normales en cervical. Le Doppler transcrânien ne montre pas de ralentissement hémodynamique sur les artères intracrâniennes. » Quelle(s) est (sont) votre (vos) proposition(s) théra-peutique(s) ?
- A aspirine (250 à 325 mg/jour)
- B héparine de bas poids moléculaire à doses hypo-coagulantes
- C endartériectomie de la bifurcation carotidienne gauche
- D angioplastie de la bifurcation carotidienne gauche
- E maintien du repos strict au lit les jours suivants
![]() Question 7 – QRM
Question 7 – QRM
Une IRM cérébrale est réalisée à J3 (fig. 31.32).
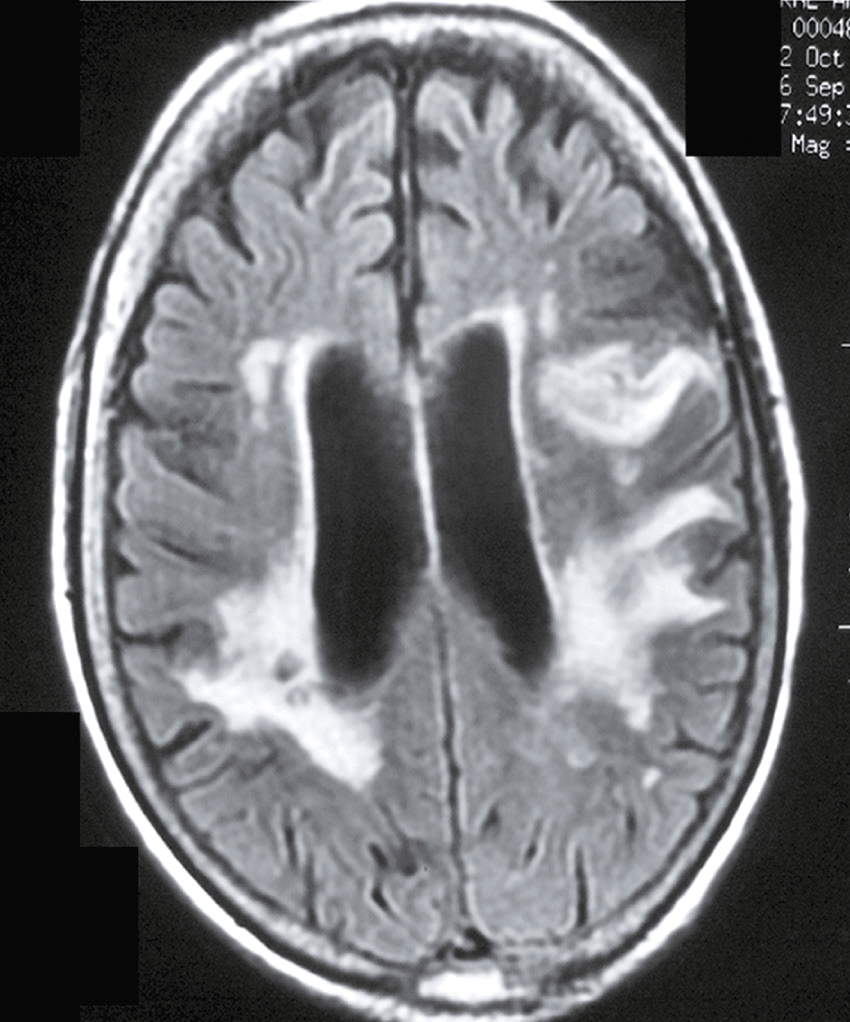
L'image montre une coupe transversale d'un cerveau humain obtenue par imagerie par résonance magnétique (IRM). On peut voir les ventricules latéraux, qui apparaissent comme deux grandes cavités sombres au centre de l'image. Ces ventricules sont remplis de liquide céphalorachidien, essentiel pour protéger et nourrir le cerveau. Les zones blanches autour des ventricules indiquent une substance blanche anormale, souvent liée à des maladies neurologiques comme la sclérose en plaques. Les contours du cerveau et les différentes régions de matière grise et blanche sont clairement visibles, permettant une analyse détaillée des anomalies structurelles. Cette image est utilisée pour diagnostiquer et surveiller des maladies neurologiques en visualisant les changements dans la structure du cerveau. Les informations techniques en haut à droite de l'image, telles que la date de l'examen et les paramètres de l'IRM, sont importantes pour une interprétation précise. L'IRM est une technique non invasive qui utilise des champs magnétiques et des ondes radio pour produire des images détaillées des tissus mous, offrant une vue claire de l'anatomie cérébrale.
En dehors de l’ischémie sylvienne superficielle gauche, que montre cet examen (séquence FLAIR) ?
- A une transformation hémorragique de l’infarctus cérébral
- B une hémorragie controlatérale
- C des anomalies de la substance blanche
- D des microbleeds
- E une leucoaraïose
![]() Question 8 – QRU
Question 8 – QRU
Au 5e jour, la patiente se plaint d’une gêne thoracique.
Sa pression artérielle est à 145/80 mmHg. Un ECG est réalisé au cours de l’épisode, qui dure environ 5 minutes (fig. 31.33).
L'image montre un électrocardiogramme (ECG) avec plusieurs dérivations standard utilisées pour enregistrer l'activité électrique du cœur. Les dérivations sont étiquetées I, II, III, aVR, aVL, aVF, V1, V2, V3, V4, V5, et V6. Chaque dérivation présente une série d'ondes qui représentent les différentes phases du cycle cardiaque, y compris les ondes P, les complexes QRS et les ondes T. Ces enregistrements sont utilisés pour évaluer le rythme cardiaque, la fréquence cardiaque, et pour détecter des anomalies telles que des arythmies, des infarctus du myocarde, ou d'autres conditions cardiaques. L'ECG est un outil diagnostique essentiel en cardiologie, permettant aux médecins de surveiller la santé cardiaque des patients et de prendre des décisions éclairées sur les traitements nécessaires. Les variations dans les formes d'onde et les intervalles entre elles peuvent fournir des indices précieux sur l'état du cœur et aider à diagnostiquer des problèmes spécifiques.
Que constatez-vous ?
- A fibrillation atriale
- B bloc de branche gauche
- C maladie de Bouveret
- D extrasystoles supraventriculaires nombreuses
- E bloc auriculoventriculaire
![]() Question 9 – QRM
Question 9 – QRM
À J15 de l’AVC, la patiente va bien. Un scanner de contrôle montre pour seule anomalie la séquelle ischémique.
Quel(s) traitement(s) antithrombotique(s) de prévention secondaire pouvez-vous proposer ?
- A clopidogrel 75 mg par jour
- B dabigatran (Pradaxa®)
- C 620préviscan
- D Coumadine
- E association aspirine-clopidogrel
- F association aspirine-anticoagulant
![]() Question 10 – QRM
Question 10 – QRM
Six mois plus tard, la patiente fait une chute au milieu du salon. À l’arrivée aux urgences, elle est légèrement somnolente et présente une hémiplégie gauche. Sa pression artérielle est à 200/95 mmHg, son pouls régulier. Un scanner cérébral est réalisé quelques minutes plus tard (fig. 31.34).
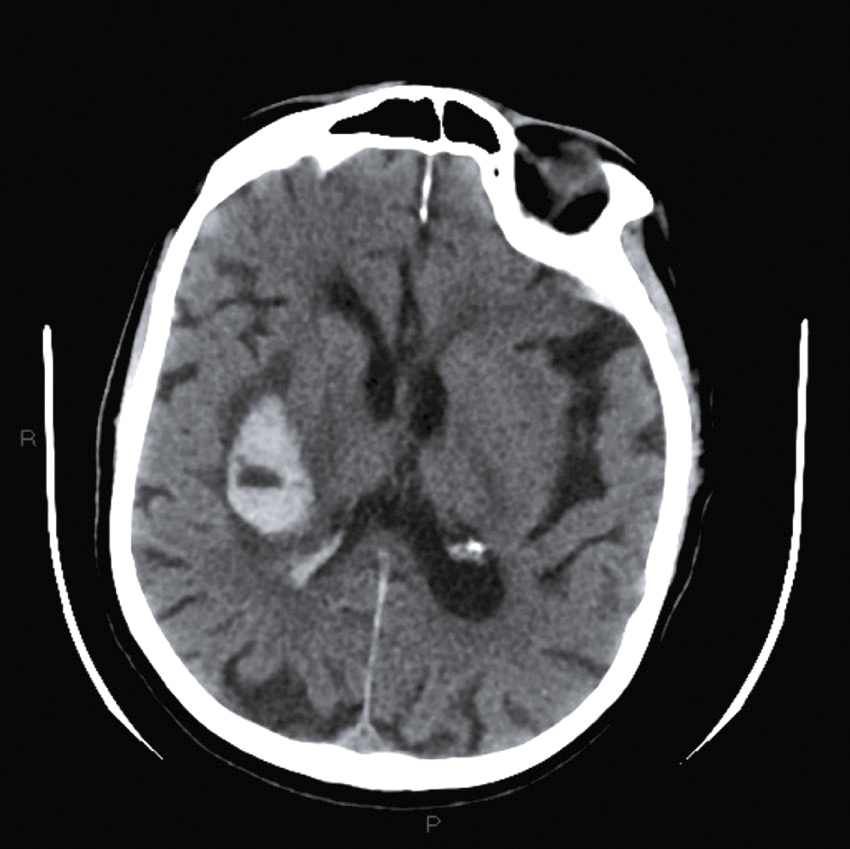
L'image montre une coupe transversale d'un scanner cérébral (CT scan) d'un cerveau humain. On peut observer une zone anormale sur le côté gauche de l'image, correspondant au côté droit du cerveau du patient. Cette zone semble être une hémorragie intracérébrale, identifiable par une région blanche dense entourée de tissu cérébral plus sombre. L'hémorragie est située près des ventricules cérébraux, qui apparaissent comme des cavités sombres au centre de l'image. La présence de cette hémorragie peut indiquer une rupture de vaisseaux sanguins dans le cerveau, causée par des conditions telles que l'hypertension, un traumatisme crânien, ou des anomalies vasculaires. Cette image permet aux professionnels de la santé d'évaluer la gravité de la condition et déterminer les prochaines étapes à suivre. Les détails visibles sur l'image, comme la taille et la localisation de l'hémorragie, sont cruciaux pour évaluer la gravité de la condition. L'IRM est une technique non invasive qui utilise des champs magnétiques et des ondes radio pour produire des images détaillées des tissus mous, offrant une vue claire de l'anatomie cérébrale. Les informations techniques en haut à droite de l'image, telles que la date de l'examen et les paramètres de l'IRM, sont importantes pour une interprétation précise.
Quelle(s) cause(s) évoquez-vous en priorité pour expliquer cet hématome cérébral ?
- A chute traumatisante
- B surdosage en anticoagulants
- C poussée hypertensive
- D rupture de malformation vasculaire
- E angiopathie amyloïde
![]() Question 11 – QRU
Question 11 – QRU
La patiente présente des difficultés de déglutition avec fausses routes importantes, et vous constatez une amimie. Quel(s) syndrome(s) évoquez-vous ?
- A extrapyramidal
- B cérébelleux
- C pseudobulbaire
- D bulbaire
- E Foville supérieur
Dossier progressif 26
Madame V., 79 ans, a comme principal antécédent un infarctus du myocarde ayant eu un stent il y a 10 ans. Ses facteurs de risque vasculaire comportent : une hypertension artérielle traitée mal équilibrée, une dyslipidémie traitée, un diabète de type 2 traité par sulfamides hypoglycémiants (dernière hémoglobine glyquée à 6,8 %). La patiente vit à son domicile de façon autonome. Le 07/10 à 13 heures après le repas et devant ses enfants, elle présente une hémiplégie droite massive aux trois étages. Madame V. est mutique. Elle comprend les ordres simples. Il n’y a pas de mouvement anormal constaté aux niveaux des membres ou du visage.
![]() Question 1 – QRM
Question 1 – QRM
Devant le déficit neurologique présenté par cette patiente, quelle(s) est (sont) la (les) principale(s) hypothèse(s) diagnostique(s) à évoquer ?
- A hypoglycémie
- B accident vasculaire cérébral
- C crise d’épilepsie
- D migraine avec aura
- E tumeur cérébrale
![]() Question 2 – QRM
Question 2 – QRM
Parmi les propositions suivantes, laquelle (lesquelles) est (sont) correcte(s) concernant l’attitude de la famille dans une telle situation ?
- A appeler le médecin traitant immédiatement
- B donner au patient une boisson sucrée et un sucre lent et appel des secours uniquement si la symptomatologie ne régresse pas
- C appeler le SAMU (numéro de téléphone 15)
- D appeler une ambulance
- E donner au patient de l’aspirine le plus vite possible et appeler le SAMU
![]() Question 3 – QRM
Question 3 – QRM
La patiente est admise au CHRU après appel du SAMU. Une IRM cérébrale est réalisée dès son arrivée. En voici quelques images (fig. 31.35).
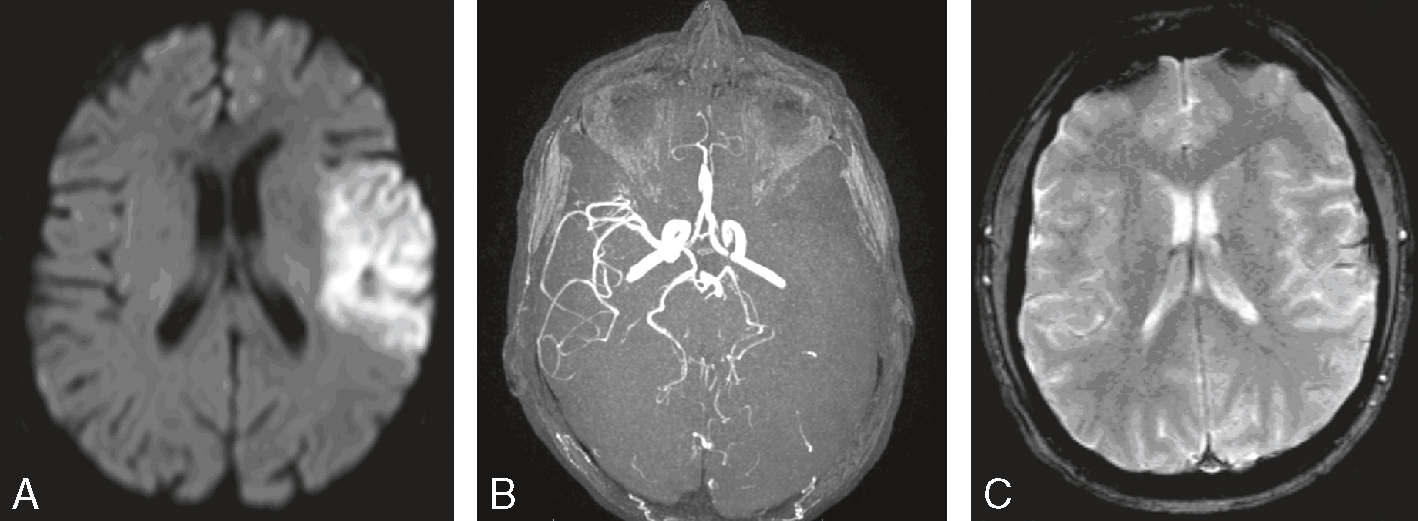
L'image montre trois scans cérébraux différents. L'image A est une IRM de diffusion qui montre une zone de diffusion restreinte dans l'hémisphère droit, ce qui peut indiquer un accident vasculaire cérébral ischémique aigu. L'image B est une angiographie par résonance magnétique (ARM) qui montre les vaisseaux sanguins du cerveau, avec une visualisation claire des artères cérébrales. L'image C est une IRM pondérée en T2 qui montre une hyperintensité dans la même région que l'image A, confirmant la présence d'une lésion. Ces images sont intéressantes car elles illustrent différentes techniques d'imagerie utilisées pour diagnostiquer et évaluer les accidents vasculaires cérébraux. L'IRM de diffusion est utile pour détecter les accidents vasculaires cérébraux ischémiques aigus, l'ARM permet de visualiser les vaisseaux sanguins et de détecter les anomalies vasculaires, et l'IRM pondérée en T2 aide à identifier les lésions et leur étendue. Ces techniques sont essentielles pour une évaluation rapide et précise des accidents vasculaires cérébraux, permettant ainsi une prise en charge appropriée.
621Parmi les propositions suivantes concernant l’IRM cérébrale de cette patiente, laquelle (lesquelles) est (sont) exacte(s) ?
- A la séquence de diffusion (fig. 31.35A) met en évidence une hyperdensité dans le territoire de l’artère cérébrale moyenne gauche
- B la séquence FLAIR (fig. 31.35C) ne met pas en évidence d’infarctus cérébral ancien
- C la séquence écho de gradient T2* (fig. 31.35C) ne met pas en évidence d’hyposignal
- D la séquence écho de gradient T2* (fig. 31.35C) permet d’éliminer une hémorragie cérébrale
- E sur la fig. 31.35B, on note une occlusion de l’artère cérébrale moyenne gauche
![]() Question 4 – QRU
Question 4 – QRU
Devant le tableau clinique et l’imagerie cérébrale, quel(s) est (sont) votre (vos) diagnostic(s) ?
- A infarctus cérébral dans le territoire de l’artère cérébrale moyenne gauche
- B infarctus cérébral dans le territoire de l’artère cérébrale moyenne droite
- C hémorragie profonde hémisphérique gauche
- D hémorragie lobaire hémisphérique gauche
- E accident ischémique transitoire temporal gauche
![]() Question 5 – QRM
Question 5 – QRM
Il s’agit d’un infarctus sylvien gauche avec occlusion de l’artère cérébrale moyenne. La patiente reste hémiplégique et mutique. La tension artérielle est à 160/80 mmHg. Le Dextro est à 3,5 g/L. La saturation en oxygène est à 100 %. Nous sommes à 1 h 30 de l’installation des signes cliniques.
Parmi les propositions suivantes, quel(s) élément(s) de prise en charge recommandez-vous en urgence ?
- A hospitalisation aux soins intensifs cardiologiques, antiagrégants plaquettaires, antihypertenseurs
- B hospitalisation aux soins intensifs neurovasculaires, rt-PA par voie veineuse (fibrinolyse), antihyper-tenseurs
- C hospitalisation aux soins intensifs neurovasculaires, héparine
- D hospitalisation aux soins intensifs neurovasculaires, antiagrégants plaquettaires, héparine de bas poids moléculaire à dose préventive
- E hospitalisation aux soins intensifs neurovasculaires, rt-PA par voie veineuse (fibrinolyse)
![]() Question 6 – QRM
Question 6 – QRM
Vous décidez d’une thrombolyse par voie intraveineuse. Vingt-quatre heures plus tard, vous réalisez une IRM cérébrale de contrôle. Malheureusement, la thrombolyse a échoué : l’artère cérébrale moyenne gauche reste occluse. On note une majoration de la taille de l’infarctus sylvien gauche sans remaniement hémorragique.
Concernant les risques liés à la thrombolyse par voie veineuse, quelle(s) est (sont) l’(les) affirmation(s) exacte(s) ?
- A plus le délai entre le début des symptômes et l’injection augmente, plus le risque de transformation hémorragique diminue
- B le taux de transformation hémorragique sympto-matique est d’environ 15 %
- C le risque d’œdème angioneurotique aigu est de 1 %
- D le risque d’hémorragie grave extracrânienne est de moins de 1 %
- E le risque d’hydrocéphalie aiguë obstructive est de 3 %
![]() Question 7 – QRM
Question 7 – QRM
Concernant le bilan étiologique chez cette patiente, quelle(s) est (sont) l’(les) affirmation(s) exacte(s) ?
- A un trouble de la coagulation avec exploration des dosages des protéines C et S doit être recherché au cours des 24 premières heures
- B une échographie Doppler des vaisseaux du cou permet de rechercher une lésion athéromateuse
- C un fond d’œil permet de rechercher une pathologie cardioembolique
- D une échographie cardiaque transœphagienne est réalisée chez tous les patients ayant un infarctus cérébral
- E 622chez cette patiente si l’échographie Doppler des vaisseaux du cou et l’échographie cardiaque n’apportent pas d’argument pour une cause spécifique, la cause la plus probable est une maladie des petites artères (lipohyalinose)
![]() Question 8 – QRM
Question 8 – QRM
Vous suspectez une cause cardioembolique car le mari de la patiente vous apporte un ECG réalisé 1 an auparavant pour des palpitations. Cet ECG montre une fibrillation atriale. Pourtant depuis son admission, l’ECG puis le monitoring cardiaque montrent un rythme sinusal.
En ce qui concerne l’origine cardioembolique de cet infarctus cérébral, quelle(s) est (sont) l’(les) affirmation(s) exacte(s) ?
- A le caractère sinusal de l’ECG depuis l’admission de la patiente permet d’exclure l’origine cardioembo-lique
- B même si le mari de la patiente ne vous avait pas amené cet ancien ECG, la notion de palpitations est suffisante pour retenir la cause cardioembo-lique de cet infarctus cérébral
- C devant une fibrillation atriale paroxystique, la cause cardioembolique peut être retenue
- D la visualisation d’un thrombus intracavitaire gauche permet de retenir une cause cardioembolique
- E la cause cardioembolique est la cause la plus fréquente d’infarctus cérébral du sujet de moins de 60 ans
![]() Question 9 – QRM
Question 9 – QRM
Après 3 mois de rééducation, la patiente remarche avec une canne. Un retour à domicile est organisé.
En ce qui concerne la prévention du risque de récidive vasculaire, quel(s) traitement(s) prescrivez-vous sur l’ordonnance de sortie ?
- A héparine de bas poids moléculaire à dose préventive
- B antihypertenseurs uniquement si les chiffres ten-sionnels sont supérieurs à 140/80
- C antiagrégants plaquettaires
- D anticoagulants oraux
- E antihypertenseurs y compris si les chiffres tension-nels sont toujours aux alentours de 130/80
![]() Question 10 – QRM
Question 10 – QRM
Quelles sont les principales complications tardives pouvant survenir après un accident vasculaire cérébral ?
- A troubles digestifs d’origine centrale
- B pneumopathie d’inhalation
- C crises d’épilepsie
- D troubles cognitifs
- E syndrome douloureux chronique
Dossier progressif 27
Monsieur A., âgé de 75 ans est retrouvé à 17 heures par son épouse sur son canapé, incapable de se déplacer en raison d’une paralysie de son hémicorps droit. Monsieur A. n’arrive pas à s’exprimer et ne semble pas comprendre ce que lui dit son épouse mais son état de vigilance est normal. Dans les antécédents de ce patient, vous retenez un diabète non insulino-dépendant évoluant depuis 5 ans, une hypertension artérielle connue depuis l’âge de 50 ans, un syndrome coronarien aigu survenu il y a 2 ans et une hypo-thyroïdie. Ce patient de 1,72 m et 82 kg est habituellement parfaitement autonome et indépendant pour l’ensemble des activités de la vie quotidienne. Le traitement du patient est habituellement composé de metformine, lévothryoxine sodique (Lévothyrox®), propranolol (Avlocardyl®) 160 mg et acide acétylsalicylique (Kardégic®) 75 mg.
![]() Question 1 – QRM
Question 1 – QRM
Quelles sont les deux principales hypothèses diagnostiques à évoquer chez ce patient ?
- A aura migraineuse
- B hypoglycémie
- C accident vasculaire cérébral
- D paralysie de Todd (ou déficit post critique)
- E méningo-encéphalite
![]() Question 2 – QROC
Question 2 – QROC
Son épouse a eu le réflexe de lui faire un Dextro à son arrivée, lequel est à 1,4 g/l. Quelle question clé dans la stratégie thérapeutique de phase aiguë devez-vous poser à son épouse ?
![]() Question 3 – QRM
Question 3 – QRM
Vous apprenez que le patient a été laissé par son épouse à 14 h 30 en parfait état après le déjeuner. La tension artérielle est à 195/100, l’état de vigilance du patient reste satisfaisant mais le déficit neurologique persiste avec un score NIHSS à 16.
Quelle(s) est (sont) votre (vos) stratégie(s) thérapeutique(s) initiale(s) en attendant le transfert hospitalier ?
- A administration d’un comprimé de nicardipine (Loxen®) en sublingual
- B administration de 250 mg d’aspirine
- C positionnement du patient en décubitus dorsal tête surélevée à 30°
- D mise en place d’une perfusion de soluté glucosé isotonique
- E injection d’énoxaparine sodique (Lovenox®) sous-cutanée à dose préventive de phlébite
![]() Question 4 – QRM
Question 4 – QRM
Une fois admis aux urgences le patient bénéficie de la réalisation d’un scanner cérébral sans injection.
623Quels signes précoces évocateurs d’un infarctus cérébral sylvien gauche pourriez-vous identifier sur ce scanner ?
- A hypodensité insulaire gauche
- B hypodensité thalamique gauche
- C effacement du noyau lenticulaire gauche
- D hydrocéphalie aiguë
- E hyperdensité de l’artère cérébrale moyenne gauche
![]() Question 5 – QRM
Question 5 – QRM
Le scanner effectué à 17 h 45 est le suivant (fig. 31.36).
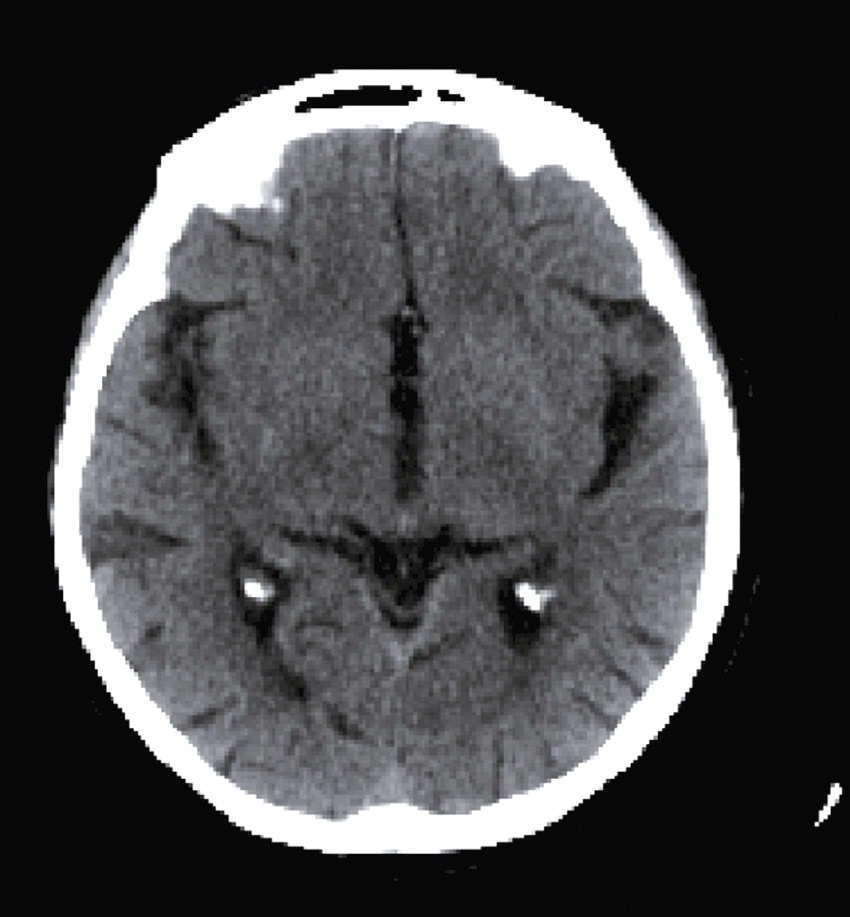
L'image montre une coupe transversale d'un cerveau humain, obtenue par imagerie par résonance magnétique (IRM). On peut observer les ventricules latéraux, qui apparaissent comme des cavités sombres au centre de l'image, remplis de liquide céphalorachidien. Les structures cérébrales environnantes sont bien définies, avec des zones de différentes densités de tissus cérébraux. La matière grise apparaît plus foncée, tandis que la matière blanche est plus claire. Les os du crâne, visibles en blanc, entourent et protègent le cerveau. Les variations de teintes dans l'image peuvent indiquer des différences dans la composition ou l'état des tissus cérébraux, essentielles pour diagnostiquer des anomalies ou des pathologies. Cette image permet aux professionnels de la santé de visualiser l'anatomie interne du cerveau et d'évaluer des conditions telles que les tumeurs, les hémorragies ou les infections. En résumé, cette image d'IRM offre une vue détaillée et précise du cerveau, utile pour diagnostiquer et surveiller les maladies neurologiques.
Quelle est votre attitude thérapeutique ?
- A thrombolyse intra-artérielle par rt-PA
- B aspirine intraveineuse
- C héparine à la seringue électrique
- D thrombolyse intraveineuse par rt-PA
- E thrombectomie
![]() Question 6 – QRM
Question 6 – QRM
Le patient bénéfice d’une thrombolyse par voie intraveineuse.
Quelles mesures thérapeutiques associées mettez-vous en place ?
- A antihypertenseur IV à la seringue électrique si TA > 185/110 mmHg
- B insulinothérapie IV à la seringue électrique si glycémie supérieure à 1,5 g/L
- C héparine de bas poids moléculaire à partir de la 24e heure suivant la thrombolyse
- D oxygénothérapie si SaO2 < 95 %
- E antiépileptique de type lévétiracétam (Keppra®)
![]() Question 7 – QRM
Question 7 – QRM
Quels examens complémentaires préconisez-vous dans le bilan étiologique de première intention de cet infarctus sylvien gauche ?
- A électrocardiogramme
- B échographie cardiaque transthoracique
- C artériographie
- D électroencéphalogramme
- E échographie Doppler des troncs supra-aortiques
![]() Question 8 – QROC
Question 8 – QROC
Votre bilan identifie une sténose de l’artère carotide interne gauche à 80 % et une sténose de la carotide interne droite à 40 %. L’évolution clinique du patient est satisfaisante, ne laissant persister qu’une hémi-parésie modérée et une aphasie d’expression avec manque du mot isolé.
Quelle stratégie de revascularisation proposez-vous et avec quel délai ?
![]() Question 9 – QRM
Question 9 – QRM
Quelles sont les complications neurologiques potentielles de cette endartériectomie carotidienne gauche ?
- A œdème cérébral
- B récidive d’infarctus cérébral
- C paralysie du XII
- D paralysie récurrentielle
- E cécité monoculaire droite
![]() Question 10 – QRM
Question 10 – QRM
Quels sont les éléments de votre stratégie thérapeutique en prévention secondaire ?
- A double antiagrégation plaquettaire à vie
- B anticoagulants à vie
- C antihypertenseurs avec objectif tensionnel inférieur à 130/80
- D hypocholestérolémiant avec objectif de LDL inférieur à 1 g/L
- E Continuous positive airway pressure (CPAP) si syndrome d’apnées obstructives du sommeil (SAOS) avec plus de 10 apnées/heure
![]() Question 11 – QROC
Question 11 – QROC
Trois mois après son accident, le patient revient vous voir en consultation. Il se plaint de secousses musculaires involontaires du membre supérieur droit intermittentes associées à des suspensions du langage d’une durée de quelques minutes. À l’issue de ces épisodes, il a l’impression que son bras est plus lourd pendant quelques minutes. Son état de conscience est toujours préservé pendant ces épisodes. Quel diagnostic soupçonnez-vous ?
![]() Question 12 – QRM
Question 12 – QRM
Quelles anomalies électrophysiologiques seraient évo-catrices de ce diagnostic d’épilepsie focale ?
- A 624pointes-ondes bilatérales symétriques et synchrones
- B polypointes-ondes frontopariétales gauches
- C pointes-ondes frontopariétales gauches après hyperventilation
- D complexes triphasiques bihémisphériques
- E polypointes-ondes frontopariétales droites après privation de sommeil
![]() Question 13 – QRM
Question 13 – QRM
Au cours de l’examen le patient signale par ailleurs une fatigue persistante depuis l’AVC.
Citez trois causes potentielles de fatigue post-AVC.
![]() Question 14 – QRM
Question 14 – QRM
Vous revoyez ce patient 2 ans plus tard. Son épouse vous rapporte des difficultés de concentration évoluant depuis 8 mois avec des difficultés attention-nelles et des troubles de la mémoire. Ces éléments ont amené ce patient à quitter son club de bridge.
Quelles sont les hypothèses diagnostiques possibles ?
- A état de mal épileptique
- B démence vasculaire
- C récidive de sténose carotidienne
- D hématome sous-dural chronique
- E maladie d’Alzheimer
![]() Question 15 – QRM
Question 15 – QRM
Parmi les éléments paracliniques suivants, lesquels renforcent l’hypothèse d’une maladie d’Alzheimer ?
- A atrophie cérébrale à prédominance hippocampique
- B activité pseudo-périodique sur l’électroencéphalo-gramme
- C dilatation des cornes temporales des ventricules latéraux
- D diminution du taux de protéine p-amyloïde dans le liquide cérébrospinal
- E leucoencéphalopathie périventriculaire
Dossier progressif 28
Madame R., âgée de 52 ans, se présente aux urgences pour l’apparition brutale d’une diplopie. Elle a pour seul antécédent une hypertension artérielle équilibrée par un inhibiteur de l’enzyme de conversion de l’angiotensine. Voici la photographie de son visage lorsqu’elle regarde droit devant elle (fig. 31.37).
L'image montre une vue rapprochée de deux yeux humains. Les yeux sont ouverts et regardent droit devant. La photo est en noir et blanc, mettant en évidence les détails des yeux, y compris les pupilles, les iris et les paupières. Les sourcils sont également partiellement visibles en haut de l'image. Les yeux, organes de la vision, captent la lumière et la transforment en signaux électriques transmis au cerveau via le nerf optique. L'iris, la partie colorée de l'œil, contrôle la quantité de lumière entrant dans l'œil en ajustant la taille de la pupille, l'ouverture noire au centre. La sclère, la partie blanche de l'œil, protège et maintient la forme du globe oculaire. La cornée, la couche transparente devant l'iris et la pupille, aide à focaliser la lumière sur la rétine, la couche interne de l'œil sensible à la lumière. Les cils et les sourcils jouent également un rôle protecteur en empêchant la poussière et d'autres particules d'entrer dans l'œil. Cette image offre une vue détaillée des structures anatomiques essentielles pour la vision et la santé oculaire. L'examen de ces détails permet de comprendre comment les différentes parties de l'œil fonctionnent ensemble pour produire une vision claire et précise. Cela est crucial pour évaluer la santé des yeux et détecter d'éventuelles anomalies ou pathologies oculaires. Les professionnels de la santé utilisent ces images pour diagnostiquer et traiter divers troubles visuels, assurant ainsi une meilleure qualité de vie aux patients.
![]() Question 1 – QRU
Question 1 – QRU
Vous évoquez une paralysie d’un nerf crânien gauche. Lequel ?
- A paralysie du nerf abducens
- B paralysie du nerf facial
- C paralysie du nerf trochléaire
- D paralysie du nerf oculomoteur
- E paralysie du nerf trijumeau
![]() Question 2 – QRM
Question 2 – QRM
Vous faites le diagnostic de paralysie du nerf oculo-moteur gauche. Quels symptômes en rapport avec ce déficit pouvez-vous trouver à l’examen clinique ?
- A paralysie de l’élévation de l’œil gauche
- B strabisme externe de l’œil gauche
- C paralysie de l’abduction de l’œil gauche
- D myosis gauche
- E ptosis gauche
![]() Question 3 – QRM
Question 3 – QRM
À l’interrogatoire, Madame R. vous raconte qu’elle a eu mal à la tête à 20 h 50 en aidant son mari à déplacer un meuble lourd. Elle dit que la céphalée a été d’emblée très intense, qu’elle a ressenti des nausées, mais elle n’a pas vomi. C’est depuis cette céphalée qu’elle se plaint de voir « double ».
À quels diagnostics pensez-vous en premier ?
- A hémorragie méningée
- B accident ischémique du tronc cérébral
- C rupture d’anévrisme intracrânien
- D dissection carotidienne
- E thrombophlébite cérébrale
![]() Question 4 – QRM
Question 4 – QRM
Vous évoquez le diagnostic d’hémorragie méningée. Quel(s) examen(s) complémentaire(s) permet(tent) d’affirmer le diagnostic en urgence ?
- A artériographie cérébrale
- B Doppler transcrânien
- C Doppler des troncs supra-aortiques
- D scanner cérébral sans injection
- E imagerie par résonance magnétique nucléaire cérébrale
![]() Question 5 – QRM
Question 5 – QRM
Le scanner cérébral sans injection est strictement normal.
Comment pouvez-vous alors établir le diagnostic d’hémorragie méningée ?
- A ponction lombaire
- B artériographie cérébrale diagnostique
- C Doppler des troncs supra-aortiques
- D scanner cérébral avec injection
- E fond d’œil
625![]() Question 6 – QRM
Question 6 – QRM
La ponction lombaire vous permet de recueillir un liquide cérébrospinal uniformément hémorragique aux trois tubes. Vous établissez formellement le diagnostic d’hémorragie méningée.
Compte tenu du tableau clinique initial, quelle est la localisation très probable de l’anévrisme rompu responsable de l’hémorragie méningée ?
- A artère cérébrale moyenne gauche
- B artère cérébrale antérieure gauche
- C artère méningée moyenne
- D face postérieure de l’artère carotide interne gauche
- E face antérieure de l’artère cérébelleuse postéro-inférieure
![]() Question 7 – QRM
Question 7 – QRM
L’angioscanner cérébral réalisé une heure plus tard confirme la présence d’un anévrisme de la face postérieure de la carotide interne gauche. Le traitement étiologique est prévu le lendemain matin. Vous hospitalisez Madame R. en soins intensifs de neurochirurgie. Quelles mesures thérapeutiques mettez-vous en place ?
- A traitement anticalcique intraveineux
- B maintien d’une volémie normale
- C antalgiques de classe 1 et 2
- D antalgiques de classe 3 si les antalgiques de classe 1 et 2 sont inefficaces
- E traitement antihypertenseur systématique
![]() Question 8 – QRU
Question 8 – QRU
Une heure après l’admission en soins intensifs de neurochirurgie, l’infirmière vous appelle car la situation clinique de la patiente s’est brutalement dégradée. Lorsque vous l’examinez, elle n’ouvre les yeux qu’à la stimulation douloureuse et tient des propos incompréhensibles. Les réponses motrices sont orientées à la stimulation douloureuse, mais vous constatez une hémiparésie droite.
Quel est le score de Glasgow ?
- A 7
- B 8
- C 9
- D 12
- E 15
![]() Question 9 – QRM
Question 9 – QRM
Quelle(s) complication(s) de l’hémorragie méningée pouvez-vous évoquer ?
- A crise comitiale
- B hydrocéphalie aiguë
- C récidive hémorragique
- D hyponatrémie
- E ischémie cérébrale retardée
![]() Question 10 – QRM
Question 10 – QRM
Quel (s) examen(s) complémentaire(s) demandez-vous en urgence pour confirmer votre hypothèse diagnostique ?
- A Doppler transcrânien
- B ionogramme sanguin
- C scanner cérébral avec injection de produit de contraste
- D scanner cérébral sans injection de produit de contraste
- E imagerie par résonance magnétique nucléaire cérébrale
![]() Question 11 – QRM
Question 11 – QRM
Vous demandez immédiatement un nouvel examen scanographique cérébral sans injection de produit de contraste. Il est reproduit ci-dessous (fig. 31.38).
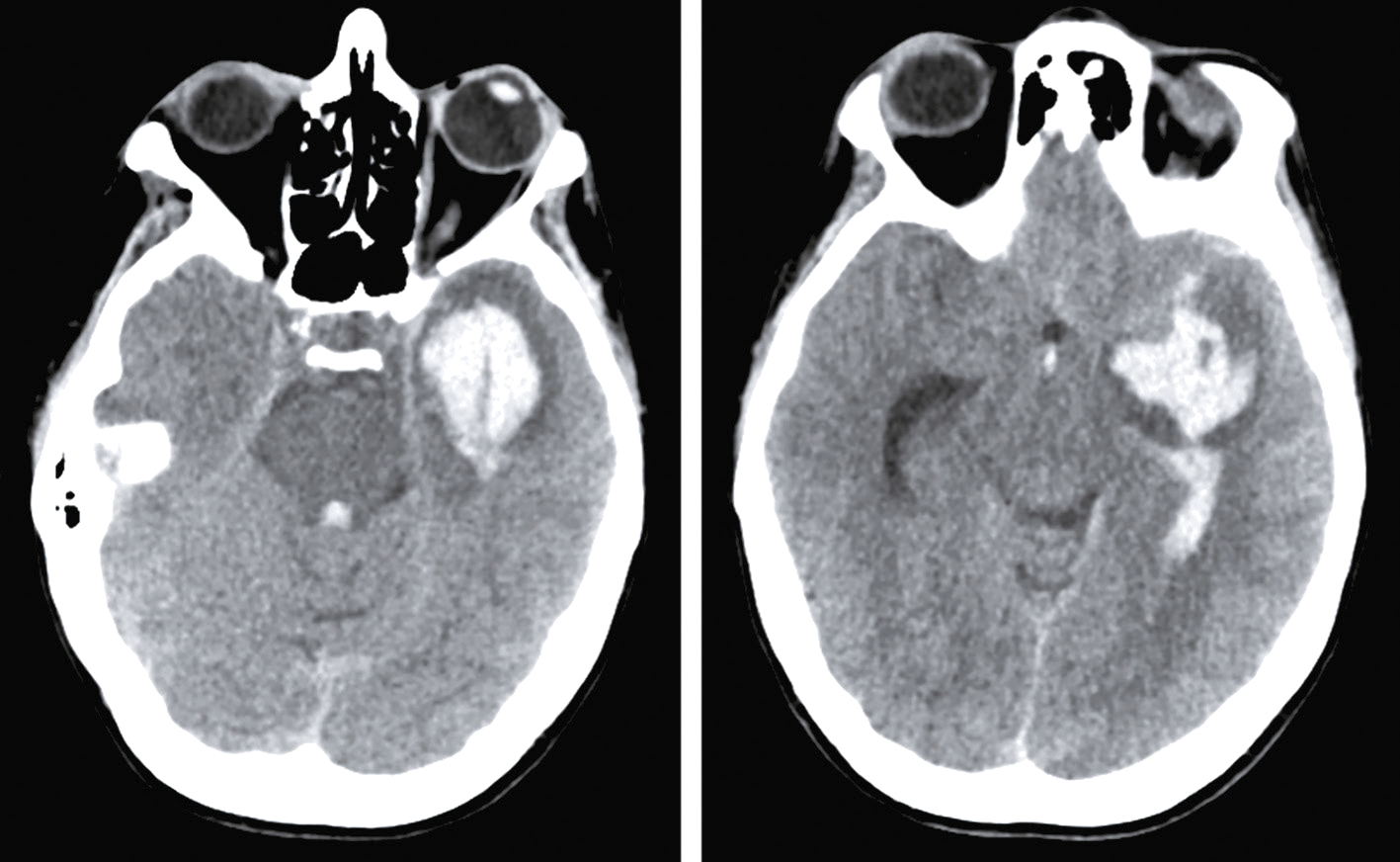
L'image montre une coupe transversale d'un scanner cérébral. Ce type d'image est utilisé pour examiner les structures internes du cerveau. On peut y observer les différentes densités des tissus cérébraux : la matière grise, qui est responsable du traitement de l'information, apparaît plus foncée, et la matière blanche, qui contient les fibres nerveuses, apparaît plus claire. Les contours blancs autour de l'image représentent les os du crâne, qui protègent le cerveau. Les ventricules cérébraux, des cavités remplies de liquide céphalorachidien, apparaissent comme des zones sombres au centre de l'image. Ce liquide aide à protéger le cerveau et à éliminer les déchets. Cette image permet aux médecins de visualiser des anomalies telles que des tumeurs, des hémorragies ou des infections, et de planifier des traitements appropriés. Les variations de teintes et les détails visibles sur l'image aident à diagnostiquer et évaluer la santé cérébrale. En résumé, cette image offre une vue détaillée du cerveau, essentielle pour les professionnels de la santé.
Quelle en est votre interprétation ?
- A hémorragie cérébroméningée
- B hématome temporal gauche
- C hématome temporal droit
- D nouveau saignement anévrismal
- E absence d’hémorragie ventriculaire
![]() Question 12 – QRM
Question 12 – QRM
Quel traitement proposez-vous en urgence ?
- A évacuation de l’hématome
- B traitement endovasculaire de l’anévrisme seulement
- C ponction lombaire
- D clippage de l’anévrisme
- E ventilation contrôlée sous sédation sans traitement endovasculaire ou chirurgical
![]() Question 13 – QRM
Question 13 – QRM
La patiente est opérée en urgence pour évacuation de l’hématome intracérébral, et l’anévrisme post-érocarotidien est exclu par clippage pendant l’intervention. Les suites opératoires sont favorables : la patiente est extubée au 2e jour postopératoire, elle est consciente et l’hémiparésie a régressé. Au 10e jour postopératoire, la patiente présente une hyperthermie à 38,5 °C, une aggravation des céphalées résiduelles, et l’hémiparésie droite réapparaît.
Quel(s) diagnostic(s) pouvez-vous évoquer ?
- A infection parenchymateuse cérébrale
- B thrombophlébite cérébrale
- C hydrocéphalie aiguë
- D ischémie cérébrale retardée par vasospasme cérébral
- E hydrocéphalie chronique
Dossier progressif 29
Madame C., droitière, âgée de 53 ans, est traductrice d’anglais pour un éditeur d’ouvrages médicaux. Elle se présente en consultation, seule, pour des pares-thésies des deux membres inférieurs évoluant depuis 1 an, sans réelle douleur.
Elle a pour principaux antécédents une HTA traitée par inhibiteurs de l’enzyme de conversion (IEC) et une intoxication alcoolique chiffrée à une demi-bouteille de vin et deux bières par jour
![]() Question 1 – QRM
Question 1 – QRM
Quel(s) est (sont) l’(les) élément(s) clinique(s) que vous recherchez en faveur d’une neuropathie des membres inférieurs ?
- A un signe de Babinski bilatéral
- B une diminution des réflexes achilléens
- C une diminution globale de la force motrice des deux membres inférieurs
- D une pallesthésie conservée
- E une peau sèche et squameuse des pieds
![]() Question 2 – QRM
Question 2 – QRM
Votre examen met en évidence une abolition des réflexes achilléens et une diminution des réflexes rotuliens, alors qu’ils sont préservés aux membres supérieurs. Il existe une hypoesthésie subjective « en chaussette » et une peau sèche aux membres inférieurs. Vous concluez à une neuropathie des membres inférieurs.
Quel(s) examen(s) complémentaire(s) pouvez-vous proposer en première intention ?
- A numération-formule sanguine
- B électromyogramme
- C créatininémie
- D TSH
- E biopsie nerveuse
![]() Question 3 – QRM
Question 3 – QRM
Le bilan sanguin que vous avez réalisé révèle une augmentation du volume globulaire moyen (VGM) à 106 um3 et des γ-GT à 200. Il n’y a pas d’autres anomalies. Vous concluez à une neuropathie périphérique des membres inférieurs liée à l’alcool.
Quelle prise en charge proposez-vous ?
- A arrêt de l’alcool
- B supplémentation vitaminique
- C kinésithérapie mobilisatrice
- D benzodiazépine à demi-vie courte par voie orale
- E arrêt de travail
![]() Question 4 – QRM
Question 4 – QRM
Trois mois plus tard, cette patiente est amenée aux urgences par les pompiers pour un état d’agitation fluctuant apparu dans la journée. À votre interrogatoire, elle est désorientée dans le temps, sa pensée est désorganisée et les propos sont incohérents.
Quelle(s) est (sont) les hypothèses envisageables ?
- A syndrome psychotique
- B syndrome confusionnel
- C aphasie de Wernicke
- D ictus amnésique
- E syndrome de Korsakoff
![]() Question 5 – QRU
Question 5 – QRU
Devant une vigilance fluctuante, l’absence de para-phasie et de néologisme, vous concluez à un syndrome confusionnel plutôt qu’à une aphasie de Wernicke. Le bilan biologique à l’entrée retrouve une alcoolémie à 1,9 g/L. Après une surveillance de 8 heures, la patiente présente des sueurs, une élévation de la température à 37,8 °C, une tachycardie et réclame de retourner travailler. L’examen neurologique ne retrouve pas d’anomalie en dehors de celles déjà connues.
Quelle est votre hypothèse diagnostique ?
- A alcoolisation aiguë
- B syndrome de Korsakoff
- C encéphalopathie hépatique
- D syndrome de sevrage
- E encéphalopathie de Gayet-Wernicke
![]() Question 6 – QRM
Question 6 – QRM
Vous concluez à un sevrage éthylique. Quelle est votre prise en charge ?
- A benzodiazépine par voie orale
- B supplémentation en thiamine par voie parentérale
- C supplémentation en vitamine B6 par voie orale
- D injection de neuroleptique
- E traitement antiépileptique préventif
![]() Question 7 – QRM
Question 7 – QRM
Après 3 jours d’hospitalisation, la confusion persiste. L’examen clinique rigoureux objective un syndrome cérébelleux statique et un nystagmus vertical. Quelle(s) est (sont) vos hypothèses ?
- A delirium tremens
- B hématome sous-dural chronique
- C encéphalopathie hépatique
- D encéphalopathie de Gayet-Wernicke
- E AVC de la fosse postérieure
Dossier progressif 30
Madame M., 68 ans, aux antécédents d’hypertension artérielle bien traitée par inhibiteur de l’enzyme de conversion, consulte en raison de fourmillements douloureux des pieds. Ces manifestations ont débuté il y a environ 3 semaines. La patiente dit qu’elles sont plus importantes au pied gauche qu’au pied droit et que cela la gêne pour marcher. Elle se plaint également d’une certaine fatigue et de l’apparition de boutons sur les zones douloureuses.
![]() Question 1 – QRM
Question 1 – QRM
Quel(s) est (sont) l’(les) élément(s) clinique(s) que vous recherchez en faveur d’une neuropathie des membres inférieurs ?
- A un signe de Babinski bilatéral
- B une diminution des réflexes achilléens
- C un déficit moteur des releveurs du pied gauche
- D un déficit proportionnel moteur de la main gauche
- E un trouble sensitif du cou-de-pied gauche et de la plante du pied droit
![]() Question 2 – QRM
Question 2 – QRM
Certains éléments dans l’histoire de la maladie sont utiles pour le diagnostic de l’atteinte neurologique. Lesquels ?
- A un antécédent de diabète
- B la survenue simultanée ou non des troubles du pied gauche et du pied droit
- C une diarrhée survenue 2 mois avant le début des troubles
- D l’existence de troubles de l’équilibre sans vertige vrai
- E un tabagisme ancien
![]() Question 3 – QRU
Question 3 – QRU
Voici les topographies du déficit sensitif (les points rouges sont anormaux) et du déficit moteur (points oranges) de la patiente (fig. 31.39).
L'image montre une coupe transversale d'un scanner cérébral, utilisée pour examiner les structures internes du cerveau et détecter des anomalies. On y voit les différentes zones du cerveau, telles que la matière grise et la matière blanche. La matière grise, responsable du traitement de l'information, apparaît plus foncée, tandis que la matière blanche, composée de fibres nerveuses, apparaît plus claire. Les os du crâne, visibles en blanc autour de l'image, protègent le cerveau. Les ventricules cérébraux, des cavités remplies de liquide céphalorachidien, apparaissent comme des zones sombres en forme de papillon au centre de l'image. Ce liquide aide à protéger le cerveau et à éliminer les déchets métaboliques. Les nuances de gris sur l'image montrent les différentes densités des tissus cérébraux, permettant aux médecins d'identifier des anomalies telles que des tumeurs, des hémorragies ou des infections. Cette image permet de visualiser l'intérieur du cerveau sans intervention chirurgicale et d'évaluer la santé cérébrale, en aidant les professionnels de la santé à planifier des traitements adaptés.
Illustration de Carole Fumat.
626Quel est votre diagnostic syndromique ?
- A mononeuropathie
- B mononeuropathie multiple
- C polyradiculonévrite
- D polyneuropathie
- E neuronopathie sensitive
![]() Question 4 – QRM
Question 4 – QRM
Quels sont les nerfs atteints ?
- A nerf fibulaire droit
- B nerf fibulaire gauche
- C nerf sciatique gauche
- D nerf sural gauche
- E nerf sural droit
![]() Question 5 – QRM
Question 5 – QRM
Quelles sont les causes les plus fréquentes à évoquer dans votre hypothèse ?
- A diabète
- B diarrhée à Campylobacter jejuni
- C 627628629gammapathie à IgM à activité anti-MAG
- D vascularite du nerf
- E insuffisance rénale
![]() Question 6 – QRM
Question 6 – QRM
Dans ce contexte, vous pensez à une vascularite. Quels sont les éléments qui peuvent étayer votre hypothèse ?
- A des arthralgies
- B les manifestations asymétriques
- C un syndrome inflammatoire biologique
- D la présence de lésions cutanées en regard des zones douloureuses
- E le caractère douloureux de la neuropathie
![]() Question 7 – QRM
Question 7 – QRM
Vous réalisez un électromyogramme (les valeurs pathologiques sont en gras).
| Droit | Gauche | Normal | |
|---|---|---|---|
| Conduction motrice | |||
| Amplitude de potentiel d’action musculaire (mV) | |||
| Médian | 1 | 1,5 | > 5 |
| Ulnaire | 5,5 | 6 | > 5 |
| Fibulaire commun | 1,2 | 1 | > 3 |
| Tibial | 0,02 | 0,1 | > 5 |
| Vitesse de conduction nerveuse (m/s) | |||
| Médian | 48 | 49 | > 48 |
| Ulnaire | 48 | 50 | > 48 |
| Fibulaire commun | 40 | 42 | > 40 |
| Tibial | 41 | 41 | > 40 |
| Latence distale (ms) | |||
| Médian | 4,2 | 4,1 | < 4 |
| Ulnaire | 2,5 | 2,4 | < 3 |
| Fibulaire commun | 4 | 4,2 | < 5,5 |
| Tibial | 4,6 | 5 | < 6,5 |
| Latence des ondes F (ms) | |||
| Médian | 30 | 29 | < 30 |
| Ulnaire | 31 | 31 | < 34 |
| Fibulaire commun | |||
| Tibial | 52 | 49 | < 54 |
| Conduction nerveuse sensitive | |||
| Amplitude de potentiel évoqué sensitif (pV) | |||
| Médian | 13 | 9 | > 40 |
| Ulnaire | 20 | 24 | > 20 |
| Fibulaire superficiel | 0 | 0 | > 5 |
| Sural | 0 | 0 | > 15 |
| Droit | Gauche | Normal | |
| Vitesse de conduction nerveuse sensitive (m/s) | |||
| Médian | 44 | 42 | > 45 |
| Ulnaire | 43 | 43 | > 45 |
| Fibulaire superficiel | > 40 | ||
| Sural | > 40 | ||
Quelles sont vos conclusions ?
- A les anomalies observées sont superposables strictement aux manifestations cliniques
- B une atteinte inattendue, infraclinique, confirme l’hypothèse d’une mononeuropathie multiple
- C l’atteinte sensitive et motrice sur le nerf fibulaire suggère un mécanisme démyélinisant
- D l’atteinte distale aux membres inférieurs et de nerfs du membre supérieur confirme le caractère longueur-dépendant
- E l’atteinte sensitive isolée sur le nerf sural mais pas compatible avec un mécanisme ischémique
![]() Question 8 – QRM
Question 8 – QRM
Parmi les examens suivants, lesquels vous semblent indispensables dans un délai rapide ?
- A bilan biologique avec : NFS, VS, CRP
- B bilan biologique avec : anticorps antinucléaires, cryoglobuline, sérologies hépatites B et C, VIH
- C bilan biologique avec : vitamine B12, folates, bilan thyroïdien
- D biopsie neuromusculaire
- E examen du liquide cérébrospinal
![]() Question 9 – QRM
Question 9 – QRM
Vous réalisez la biopsie neuromusculaire. Parmi les propositions suivantes, laquelle (lesquels) est (sont) exacte(s) ?
- A la biopsie sera réalisée sur un nerf moteur pour juger de la cause de l’atteinte motrice
- B la perte en fibres sera inhomogène selon les faisceaux
- C l’oblitération des vaisseaux par une inflammation de la paroi signe la vascularite
- D on peut observer de la nécrose fibrinoïde
- E il n’est pas utile de biopsier simultanément le muscle
![]() Question 10 – QRM
Question 10 – QRM
Vous mettez en évidence une vascularite de type panartérite du nerf et concluez à une vascularite isolée du nerf périphérique sans cause trouvée.
Quelle est votre prise en charge ?
- A traitement corticoïde
- B immunoglobulines intraveineuses
- C échanges plasmatiques
- D anti-inflammatoires non stéroïdiens
- E immunosuppresseurs en urgence
630Dossier progressif 31
Une femme de 28 ans, droitière, non fumeuse, sans enfant, consulte pour une céphalée survenant par crises. Les crises ont débuté il y a une dizaine d’années. La patiente consulte car ses maux de tête ne sont plus soulagés par le paracétamol (1 g, 4 fois par jour).
Lors de la consultation, elle n’a pas de céphalée. Elle suit une contraception par pilule œstroprogestative. L’examen clinique est strictement normal.
![]() Question 1 – QRU
Question 1 – QRU
Si les autres critères diagnostiques sont présents, vous retiendrez un diagnostic de migraine sans aura si la patiente vous dit que ses crises, non soulagées par le paracétamol, durent :
- A 6 à 12 heures
- B 15 à 180 minutes
- C quelques minutes
- D deux jours
- E une semaine
![]() Question 2 – QRU
Question 2 – QRU
La patiente décrit des crises de céphalée durant 12 à 48 heures, de topographie unilatérale à bascule, droite ou gauche, orbitotemporale, pulsatile, accompagnée d’une photophobie, d’une phonophobie et de nausées. Depuis 1 an, après un déménagement et une rupture sentimentale, la patiente a deux ou trois crises chaque mois, dont une au moment des règles, et doit parfois interrompre ses activités en raison de l’intensité de la douleur.
Parmi les diagnostics suivants, lequel évoquez-vous ?
- A migraine ophtalmique
- B algie vasculaire de la face
- C migraine sans aura
- D céphalée de tension musculaire
- E céphalée due à un état dépressif
![]() Question 3 – QRM
Question 3 – QRM
Concernant des investigations complémentaires, quelle(s) est (sont) la (les) proposition(s) exacte(s) ?
- A bilan biologique à faire avant la consultation de suivie
- B IRM cérébrale à faire avant la consultation de suivie
- C IRM cérébrale à faire rapidement
- D imagerie cérébrale inutile au diagnostic
- E examen ORL à faire avant la consultation de suivie
![]() Question 4 – QRM
Question 4 – QRM
La patiente traite ses crises par du paracétamol en comprimé 1 000 mg. Elle est très partiellement soulagée en 4 heures, puis doit reprendre trois comprimés à 1 000 mg dans la journée (total 4 g par jour de crise). Malgré le paracétamol, elle doit s’allonger et passer une journée dans le noir au moins une fois par mois.
Vous proposez une prise en charge comportant :
- A identification et éviction des facteurs déclenchants des crises
- B optimisation du traitement de crise
- C prescription d’antalgiques opioïdes
- D discussion d’une prophylaxie médicamenteuse
- E autosurveillance des crises par un agenda
![]() Question 5 – QRM
Question 5 – QRM
Parmi les traitements suivants, lequel (lesquels) est (sont) recommandé(s) en traitement de crise ?
- A ibuprofène
- B zolmitriptan
- C tramadol et paracétamol
- D almotriptan
- E propranolol
![]() Question 6 – QRM
Question 6 – QRM
Parmi les traitements suivants, lequel (lesquels) est (sont) indiqué(s) en prophylaxie de la migraine sans aura ?
- A propranolol
- B carbamazépine
- C métoprolol
- D vérapamil
- E topiramate
![]() Question 7 – QRM
Question 7 – QRM
La patiente a suivi une prophylaxie médicamenteuse pendant 1 an puis, en raison de la diminution de fréquence des crises, a pu la stopper.
Elle revient consulter à 31 ans. Elle décrit toujours des crises de céphalées à maximum orbitaire, droite ou gauche, durant 12 à 48 heures, deux fois par mois dont une au moment des règles. Les douleurs sont accompagnées de photophobie et de nausées. Depuis 2 ans, ses céphalées sont précédées d’un flou visuel avec ensuite des zigzags lumineux durant 30 à 45 minutes, parfois du côté droit de son champ de vision, et parfois à gauche. Environ 20 % des crises comportent ce trouble visuel.
Son examen clinique est strictement normal.
Vous retenez les diagnostics de :
- A crises de migraine sans aura
- B épisodes de cécité monoculaire transitoire
- C crises de migraine avec aura
- D crises épileptiques partielles visuelles
- E crises d’algie vasculaire de la face
![]() Question 8 – QRM
Question 8 – QRM
Quels conseils devez-vous donner à la patiente ?
- A arrêt de la contraception œstroprogestative
- B contraception par un progestatif pur
- C surveillance annuelle de la pression artérielle
- D ne plus prendre de triptan lors des crises avec aura
- E lutter contre la sédentarité
631![]() Question 9 – QRM
Question 9 – QRM
La patiente a du mal à soulager les crises de migraine avec aura. Que lui conseillez-vous ?
- A triptan dès le début de la céphalée
- B AINS dès le début de l’aura
- C triptan dès le début de l’aura
- D AINS dès le début de la céphalée
- E triptan seulement après la disparition de l’aura
Dossier progressif 32
Une jeune femme de 33 ans consulte aux urgences pour l’apparition d’une diplopie horizontale. Elle n’a pas d’antécédent connu. Il existe une fluctuation et une aggravation le soir lorsqu’elle regarde la télévision. À l’examen, on retrouve un déficit de l’adduction de l’œil droit.
![]() Question 1 – QRU
Question 1 – QRU
Quel est le diagnostic le plus probable ?
- A AVC du tronc
- B anévrisme carotidien
- C sclérose en plaques
- D myasthénie
- E tumeur du tronc cérébral
![]() Question 2 – QRM
Question 2 – QRM
Dans une paralysie du III, on peut retrouver les signes suivants :
- A déficit de l’adduction
- B strabisme
- C ptosis
- D myosis
- E déficit de la verticalité
![]() Question 3 – QRU
Question 3 – QRU
Si la patiente avait un déficit de l’abduction, on évoquerait plutôt une atteinte :
- A du II
- B du III
- C du IV
- D du VI
- E du VIII
![]() Question 4 – QRM
Question 4 – QRM
Si la patiente avait une atteinte du nerf oculomoteur (IIIe nerf crânien) droit et une atteinte pyramidale controlatérale, on évoquerait :
- A une myopathie
- B une neuropathie périphérique
- C une lésion vasculaire du tronc cérébral
- D une myasthénie
- E une lésion tumorale du tronc cérébral
![]() Question 5 – QRM
Question 5 – QRM
Dans la myasthénie, le déficit musculaire touche plutôt :
- A les ceintures
- B les extrémités
- C les petits muscles notamment oculomoteurs et des paupières
- D entraîne souvent une amyotrophie focale
- E peut entraîner une chute de la tête vers l’avant
![]() Question 6 – QRM
Question 6 – QRM
Vous avez posé le diagnostic de myasthénie. Quels signes cliniques seraient en faveur du diagnostic ?
- A troubles de la déglutition
- B troubles de la phonation
- C fatigabilité à la marche
- D paresthésies
- E signe de Babinski
![]() Question 7 – QRM
Question 7 – QRM
Quels examens effectuez-vous pour confirmer le diagnostic ?
- A recherche de bloc neuromusculaire par stimulation répétitive
- B IRM cérébrale
- C dosage des anticorps antirécepteurs de l’acétyl-choline
- D fond d’œil
- E échographie cardiaque
![]() Question 8 – QRU
Question 8 – QRU
Quel examen radiologique est utile dans le bilan d’extension ?
- A scanner thymique
- B IRM cérébrale
- C TEP « corps entier »
- D scintigraphie pulmonaire
- E oculomotilogramme
![]() Question 9 – QRM
Question 9 – QRM
Le diagnostic de myasthénie se confirme. Quelles sont les maladies associées à rechercher systématiquement en cas de myasthénie ?
- A cancer pulmonaire
- B cancer du sein
- C thymome malin
- D thymome bénin
- E cancer de la plèvre
![]() Question 10 – QRM
Question 10 – QRM
Quelles sont les maladies auto-immunes fréquemment associées à la myasthénie ?
- A maladie de Basedow
- B thyroïdite d’Hashimoto
- C 632lupus
- D neuromyélite optique
- E maladie de Biermer
![]() Question 11 – QRM
Question 11 – QRM
Quelles recommandations donnez-vous à la patiente ?
- A liste des médicaments contre-indiqués
- B déclaration en ALD-30
- C faire du sport de manière intensive
- D port d’une carte précisant la maladie
- E conseil génétique
![]() Question 12 – QRM
Question 12 – QRM
Sur le plan thérapeutique, vous recommandez :
- A un traitement par anticholinesterasiques
- B d’éviter les médicaments aggravant la myasthénie
- C immunoglobulines polyvalentes en cas de rechute
- D échanges plasmatiques en cas de résistance aux immunoglobulines
- E thymectomie en cas de thymome
![]() Question 13 – QROC
Question 13 – QROC
Si la patiente avait eu un ptosis unilatéral et douloureux, quel aurait été le diagnostic à évoquer en priorité ?
![]() Question 14 – QROC
Question 14 – QROC
En cas de poussée myasthénique sévère, où la patiente doit-elle être hospitalisée ?
![]() Question 15 – QRM
Question 15 – QRM
L’évolution est bonne et la patiente vous demande quel est son avenir. Que lui répondez-vous ?
- A il est imprévisible
- B la patiente aura un handicap irréversible
- C la patiente peut rencontrer des périodes d’intense fatigue
- D la myasthénie n’est pas une maladie dégénérative
- E les traitements permettent habituellement de contrôler la maladie
![]() Question 16 – QRM
Question 16 – QRM
Concernant les médicaments contre-indiqués dans la myasthénie, on retrouve :
- A les anticoagulants
- B l’insuline
- C certains antibiotiques
- D les psychotropes
- E le paracétamol
Dossier progressif 33
Monsieur D., 70 ans, consulte aux urgences pour l’apparition de vertiges depuis quelques jours. Il a comme principaux antécédents une hypertension artérielle équilibrée, un adénome de prostate et une cholécystectomie. Il consomme quotidiennement deux verres de vin et fume un paquet de cigarettes depuis l’âge de 25 ans. Il est traité par valsartan 80 mg par jour et hydrochorothiazide 25 mg par jour.
Il raconte que, depuis 10 jours, il a présenté quatre épisodes identiques : il décrit un vertige rotatoire Intense qui survient brutalement et qui régresse en moins d’une minute. Il n’avait jamais eu ce type de symptômes auparavant.
![]() Question 1 – QRM
Question 1 – QRM
Parmi les éléments suivants, le(s)quel(s) défini(ssen)t un vertige ?
- A malaise
- B lipothymie
- C instabilité
- D illusion de déplacement de l’environnement
- E illusion de déplacement de soi-même dans l’environnement
![]() Question 2 – QRM
Question 2 – QRM
Parmi les symptômes suivants, le(s)quel(s) fait (font) partie du syndrome vestibulaire ?
- A oscillation du corps en tous sens lors de la manœuvre de Romberg
- B dysmétrie à l’épreuve doigt-nez
- C déviation en étoile à la marche aveugle
- D latérodéviation à la manœuvre de Fukuda
- E hypoacousie
![]() Question 3 – QRM
Question 3 – QRM
Concernant Monsieur D., quelle(s) est (sont) la (les) proposition(s) exacte(s) ?
- A les symptômes sont caractéristiques d’une maladie de Menière
- B la présence d’un acouphène associé à la symptomatologie vertigineuse évoque une névrite vestibulaire
- C les symptômes sont compatibles avec un accident ischémique transitoire
- D les symptômes sont compatibles avec un vertige positionnel paroxystique bénin
- E les symptômes sont compatibles avec une migraine vestibulaire
![]() Question 4 – QRM
Question 4 – QRM
Le patient est reçu aux urgences et un diagnostic de vertige positionnel paroxystique bénin est évoqué. Parmi ces items, quel(s) est (sont) l’(les) élément(s) de l’examen clinique qui permet(tent) de proposer ce diagnostic ?
- A description du déclenchement du vertige en se retournant dans son lit
- B association à des acouphènes ou une hypoacousie
- C diplopie au cours du vertige
- D observation du déclenchement du vertige par la manœuvre de Dix et Hallpike
- E 633observation d’un nystagmus vertico-rotatoire battant vers le sol pendant le vertige
![]() Question 5 – QRM
Question 5 – QRM
Si le diagnostic de vertige positionnel paroxystique bénin est retenu, parmi les items suivants, quel(s) est (sont) celui (ceux) que vous prescrivez ?
- A IRM encéphalique
- B exploration audiovestibulaires
- C bétahistine
- D manœuvre libératoire
- E acétylleucine
![]() Question 6 – QRM
Question 6 – QRM
Quelques jours plus tard, le patient est adressé aux urgences pour l’apparition brutale d’un vertige rota-toire intense associé à des vomissements. Les symptômes persistent depuis 3 heures.
Parmi les symptômes suivants, le(s)quel(s) peut-on rencontrer dans un syndrome vestibulaire droit secondaire à une névrite vestibulaire ?
- A diplopie
- B nystagmus horizonto-rotatoire battant du côté gauche
- C paralysie faciale périphérique droite
- D déficit du réflexe vestibulo-oculaire au head impulse test à droite
- E vomissements
![]() Question 7 – QRM
Question 7 – QRM
Parmi les propositions suivantes, quelle(s) est (sont) celle(s) qui serai(en)t suggestive(s) d’un syndrome ves-tibulaire central ?
- A céphalées
- B nystagmus horizontal
- C vomissements
- D signe de Claude Bernard-Horner
- E déviation latéralisée à l’épreuve de Romberg
![]() Question 8 – QRM
Question 8 – QRM
Parmi les symptômes suivants, le(s)quel(s) peut-on rencontrer dans un syndrome vestibulaire central secondaire à un infarctus cérébelleux ?
- A diplopie
- B nystagmus horizonto-rotatoire battant du côté gauche
- C paralysie faciale périphérique droite
- D absence de déficit du réflexe vestibulo-oculaire au head impulse test à droite
- E vomissements
![]() Question 9 – QRU
Question 9 – QRU
L’examen clinique met en évidence un nystagmus horizonto-rotatoire battant vers la gauche, une déviation des index vers la droite, une dysmétrie touchant les membres inférieurs et supérieurs droits, une paralysie pharyngée droite et un signe de Claude Bernard-Horner droit.
Vous évoquez le diagnostic d’infarctus cérébral. Où se situerait la lésion ?
- A partie antérieure et médiane de la moelle allongée
- B fossette latérale droite de la moelle allongée
- C fossette latérale gauche de la moelle allongée
- D vermis cérébelleux
- E partie médiane du pont
![]() Question 10 – QRM
Question 10 – QRM
Vous évoquez le diagnostic d’infarctus de la fossette latérale droite de la moelle allongée (syndrome de Wallenberg).
Quel(s) autre(s) signe(s) clinique(s) appartien(nen)t à ce syndrome ?
- A hypoesthésie thermoalgique de l’hémiface ipsilaté-rale à l’infarctus
- B déficit proprioceptif de l’hémicorps controlatéral à la lésion
- C hypoacousie droite
- D déficit moteur de l’hémicorps controlatéral à la lésion
- E paralysie de l’hémilangue ipsilatérale à la lésion
![]() Question 11 – QRM
Question 11 – QRM
Parmi les territoires vasculaires suivants, le(s)quel(s) peu(ven)t être responsable(s) d’un vertige rotatoire ?
- A artère cérébrale antérieure
- B artère cérébelleuse postéro-inférieure
- C artère vertébrale
- D artère cérébrale postérieure
- E artère cérébelleuse antéro-inférieure
![]() Question 12 – QRU
Question 12 – QRU
Quel est l’examen radiologique à réaliser en urgence chez ce patient ?
- A scanner cérébral avec angioscanner
- B Doppler cervical
- C IRM encéphalique
- D scanner thoraco-abdominal
- E IRM cervicale
![]() Question 13 – QRM
Question 13 – QRM
Vous réalisez chez ce patient une IRM encéphalique. Les résultats principaux sont sur la figure 31.40.
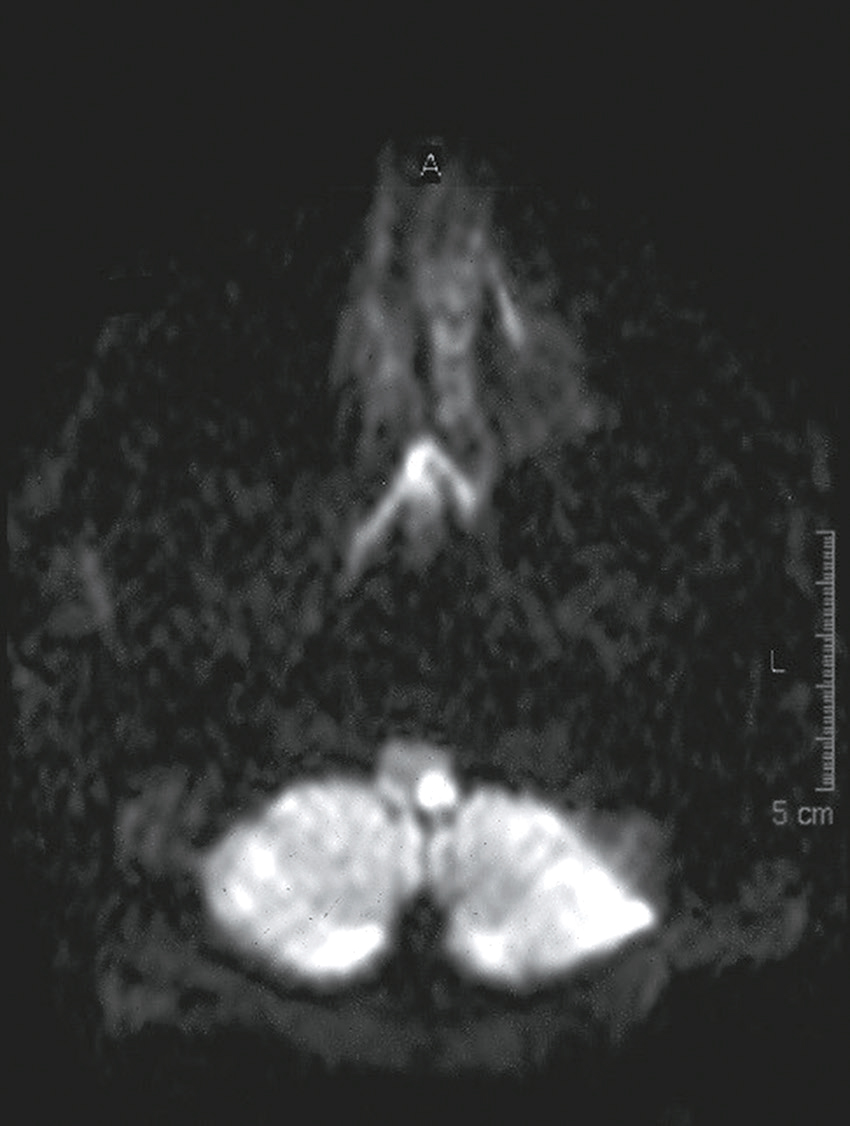
L’image fournie est une représentation en imagerie médicale, probablement une IRM ou un scanner, qui montre une coupe transversale d’une région anatomique. On observe des structures distinctes, avec des zones plus claires et plus sombres correspondant aux différences de densité des tissus. L’image semble illustrer une section du cerveau ou de la moelle épinière, où certaines parties apparaissent en hyperintensité, indiquant une différence dans la composition ou l’activité des tissus. L’imagerie par résonance magnétique, abrégée en IRM, est une technique qui utilise des champs magnétiques puissants et des ondes radio pour produire des images détaillées des organes et tissus internes. Elle est souvent utilisée pour examiner des anomalies structurelles, des inflammations, des lésions ou des pathologies affectant le système nerveux central. Dans cette image, la partie inférieure montre probablement une section du cervelet, impliqué dans la coordination des mouvements, tandis que la zone plus foncée au centre pourrait correspondre à la moelle épinière ou à une autre structure nerveuse. L’IRM est une méthode essentielle pour analyser ces structures avec précision, en offrant une visualisation détaillée sans recours aux rayons X. Ce type d’imagerie est utilisé dans divers contextes médicaux pour mieux comprendre la structure et l’état des tissus, permettant ainsi une analyse approfondie des éléments internes du corps humain.
634Concernant cette IRM, parmi les items suivants, le(s) quel(s) est (sont) juste(s) ?
- A séquence de diffusion
- B séquence T1 avec injection de gadolinium
- C coupe centrée sur le pont (ou protubérance)
- D coupe centrée sur la moelle allongée
- E lésion en hypersignal latéralisée à gauche
![]() Question 14 – QRU
Question 14 – QRU
Quel est votre diagnostic définitif ?
- A accident vasculaire ischémique transitoire
- B accident vasculaire ischémique constitué
- C accident vasculaire hémorragique
- D tumeur
- E sclérose en plaques
![]() Question 15 – QRM
Question 15 – QRM
Vous retenez définitivement le diagnostic d’accident ischémique constitué de la fossette latérale droite de la moelle allongée (syndrome de Wallenberg). Parmi les items suivant, le(s)quel(s) doi(ven)t dicter votre conduite à tenir immédiate ?
- A demande de mutation en unité neurovasculaire
- B demande de mutation en unité de neurologie conventionnelle
- C prise de pression artérielle
- D électrocardiogramme
- E mise sous anticoagulants
![]() Question 16 – QRM
Question 16 – QRM
Une fois la prise en charge neurologique instaurée en unité neurovasculaire, quel(s) est (sont) le(s) traitement(s) que vous pouvez proposer à visée antivertigineuse ?
- A manœuvre libératoire
- B méclozine (Agyrax®)
- C acétylleucine (Tanganil®)
- D bétahistine (Serc®)
- E acétazolamide (Diamox®)
Dossier progressif 34
Une femme âgée de 72 ans vous consulte pour la première fois pour des troubles de la marche qui évoluent progressivement depuis environ 1 an. Elle a constaté que ses déplacements à l’extérieur du domicile étaient moins rapides, sans troubles de l’équilibre associés. Elle rapporte également une plus grande lenteur pour la réalisation des activités quotidiennes, notamment à l’utilisation de la main droite. De temps en temps se manifeste un tremblement de la main droite, qui cesse immédiatement dès qu’une action est entreprise. Elle signale qu’elle est gênée par ces symptômes.
La patiente présente comme principaux antécédents une cholécystectomie et une migraine qui est responsable d’une à deux crises par mois d’intensité modérée à sévère pour lesquelles elle prend un traitement par almotriptan.
![]() Question 1 – QRU
Question 1 – QRU
Quel diagnostic évoquez-vous en premier lieu ?
- A syndrome parkinsonien vasculaire
- B atrophie multisystématisée
- C syndrome parkinsonien induit par les traitements
- D maladie de Parkinson
- E paralysie supranucléaire progressive
![]() Question 2 – QRU
Question 2 – QRU
Devant la présence d’un syndrome parkinsonien asymétrique avec tremblement de repos, vous suspectez une maladie de Parkinson. Par quel examen confirmez-vous votre diagnostic ?
- A atrophie du putamen à l’IRM
- B dénervation du putamen au DaTSCAN®
- C hypométabolisme du putamen au HMPAO SPECT
- D hypométabolisme du putamen au FDG-PET
- E aucune réponse n’est correcte
![]() Question 3 – QRU
Question 3 – QRU
Si la patiente avait en plus présenté une diminution des mouvements oculaires de la verticalité, quel aurait été votre diagnostic ?
- A maladie de Wilson
- B atrophie multisystématisée
- C démence à corps de Lewy
- D 635syndrome parkinsonien vasculaire
- E paralysie supranucléaire progressive
![]() Question 4 – QRM
Question 4 – QRM
À ce stade, quelle(s) est (sont) la (les) alternative(s) thérapeutique(s) potentielle(s) chez cette patiente ?
- A lévodopa + inhibiteur de la dopa décarboxylase
- B agoniste dopaminergique
- C ICOMT
- D IMAO-B
- E anticholinergique
![]() Question 5 – QRM
Question 5 – QRM
Compte tenu de l’âge de la patiente (72 ans), vous choisissez un traitement par lévodopa/carbidopa. Quelle(s) est (sont) la (les) caractéristique(s) pharmacologique(s) de la lévodopa ?
- A elle est un précurseur de la dopamine
- B elle est un antagoniste des récepteurs NMDA
- C son site d’absorption est entérique
- D elle est stockée dans les vésicules post-synaptiques
- E sa demi-vie est de 24 heures
![]() Question 6 – QRM
Question 6 – QRM
Chez des patients plus jeunes, l’initiation d’un traitement par agoniste dopaminergique aurait été une alternative. Dans ce cas, de quels effets secondaires potentiels du traitement par agoniste devriez-vous prévenir les patients ?
- A trouble du contrôle des impulsions
- B somnolence diurne
- C rétention urinaire
- D hypotension orthostatique
- E œdèmes des membres inférieurs
![]() Question 7 – QRU
Question 7 – QRU
Pendant plusieurs années, la situation reste dans l’ensemble bien contrôlée sous couvert d’une augmentation progressive du traitement dopaminergique.
La patiente, maintenant âgée de 76 ans, reçoit actuellement un traitement par lévodopa/carbidopa matin, midi et soir. Lors de la consultation, elle vous signale une majoration des signes moteurs environ une à deux heures avant la prise de lévodopa/carbidopa le soir. De quel phénomène s’agit-il ?
- A dyskinésies de pic de dose
- B akinésie paradoxale
- C akinésie de fin de dose
- D dyskinésies biphasiques
- E aucune réponse n’est correcte
![]() Question 8 – QRU
Question 8 – QRU
Vous optez pour le fractionnement du traitement par lévodopa/carbidopa en passant à quatre prises par jour. Au cours du suivi, vous continuez à augmenter la posologie de lévodopa/carbidopa par prise et associez un inhibiteur de la COMT à chaque prise.
Lors d’une consultation de suivi, la patiente vous signale l’apparition de mouvements involontaires. Ces mouvements sont arythmiques, brusques, imprévisibles et chaotiques, touchant les membres supérieurs et le tronc. De quel type de mouvements involontaires s’agit-il ?
- A myoclonies
- B dystonie
- C chorée
- D tremblement
- E tics
![]() Question 9 – QRM
Question 9 – QRM
La patiente, âgée de 81 ans, se plaint de chutes fréquentes. Selon sa description, les chutes surviennent uniquement lorsque les pieds restent « collés au sol » à l’initiation de la marche, parfois au cours de déplacement. Dans quel(s) contexte(s) les chutes s’inscrivent-elles très probablement ?
- A une camptocormie
- B une hypotension orthostatique
- C une festination
- D un trouble du contrôle postural
- E un enrayement cinétique
![]() Question 10 – QRM
Question 10 – QRM
La patiente a présenté une chute sévère au domicile il y a quelques jours, qui vous amène à réaliser un scanner cérébral (fig. 31.41).
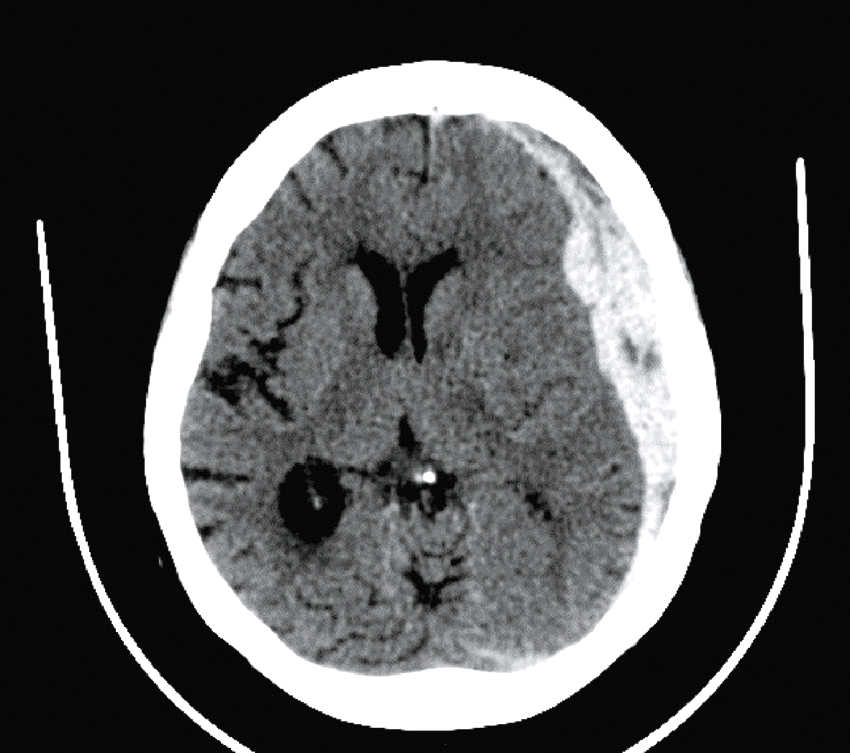
L'image montre une coupe transversale d'un scanner cérébral, utilisée pour examiner les structures internes du cerveau et détecter des anomalies. On y voit les différentes zones du cerveau, telles que la matière grise et la matière blanche. La matière grise, responsable du traitement de l'information, apparaît plus foncée, tandis que la matière blanche, composée de fibres nerveuses, apparaît plus claire. Les os du crâne, visibles en blanc autour de l'image, protègent le cerveau. Les ventricules cérébraux, des cavités remplies de liquide céphalorachidien, apparaissent comme des zones sombres en forme de papillon au centre de l'image. Ce liquide aide à protéger le cerveau et à éliminer les déchets métaboliques. Les nuances de gris sur l'image montrent les différentes densités des tissus cérébraux, permettant aux médecins d'identifier des anomalies telles que des tumeurs, des hémorragies ou des infections. Cette image permet de visualiser l'intérieur du cerveau sans intervention chirurgicale et d'évaluer la santé cérébrale, en aidant les professionnels de la santé à planifier des traitements adaptés.
Comment interprétez-vous les anomalies ?
- A hématome lobaire
- B hématome sous-dural chronique
- C hématome épidural aigu
- D hémorragie sous-arachnoïdienne
- E hématome sous-dural aigu
![]() Question 11 – QRM
Question 11 – QRM
Il s’agit d’un hématome sous-dural aigu. Quelle(s) est (sont) la (les) situation(s) qui peu(ven)t favoriser la chronicité de cet hématome ?
- A l’âge avancé
- B la prise du traitement antiparkinsonien
- C la prise d’antiagrégants
- D la prise du traitement par almotriptan
- E un éthylisme chronique
636Dossier progressif 35
Un patient âgé de 62 ans consulte en raison d’un tremblement des mains apparu depuis quelques mois, notamment lors des émotions. Il dit ne pas avoir d’antécédent particulier et ne prendre aucun traitement, mis à part un somnifère depuis 2 ans. Ce tremblement le gêne dans la vie quotidienne.
![]() Question 1 – QRM
Question 1 – QRM
Que recherchez-vous à l’interrogatoire ?
- A des antécédents de maladie de Wilson
- B le nom du somnifère
- C s’il s’agit d’un tremblement de repos ou d’action
- D une prise de neuroleptique
- E des antécédents familiaux de tremblement
![]() Question 2 – QRM
Question 2 – QRM
Ce somnifère s’avère être le Théralène® (aliméma-zine). Quelles sont les affirmations correctes ?
- A il faut arrêter ce traitement totalement et immédiatement
- B il faut arrêter ce traitement de façon progressive
- C il faut augmenter la posologie de ce traitement pour lutter contre le tremblement lié à l’émotion
- D l’alimémazine est une benzodiazépine
- E l’alimémazine est un neuroleptique (antipsychotique) caché
![]() Question 3 – QRM
Question 3 – QRM
Que recherchez-vous à l’examen neurologique ?
- A une hypermétrie
- B un tremblement d’action
- C une chorée
- D une akinésie
- E une paralysie des saccades oculaires verticales
![]() Question 4 – QROC
Question 4 – QROC
Vous effectuez un DaTSCAN® qui est anormal. Quel est le diagnostic le plus probable ?
![]() Question 5 – QRM
Question 5 – QRM
Quels sont les « drapeaux rouges » devant un syndrome parkinsonien ?
- A absence de réponse prolongée à la lévodopa
- B chutes précoces
- C atteinte pyramidale associée
- D aphasie
- E asthénie
![]() Question 6 – QRM
Question 6 – QRM
S’il devait s’agir en fait d’une atrophie multisystéma-tisée, quelle(s) anomalie(s) pourriez-vous retrouver à l’examen neurologique ?
- A une paralysie supranucléaire des saccades oculaires Verticales
- B une ataxie cérébelleuse
- C une chorée
- D une apraxie
- E des hallucinations visuelles
![]() Question 7 – QRM
Question 7 – QRM
Le tableau neurologique évoque finalement une maladie de Parkinson. Parmi les options thérapeutiques suivantes, indiquez celle(s) que vous pouvez envisager chez cet homme de 62 ans qui est gêné par ses symptômes ?
- A instauration d’un traitement par lévodopa associée à un inhibiteur de la dopa décarboxylase en monothérapie
- B instauration d’un traitement inhibiteur de la catéchol-O-méthyl-transférase en monothérapie
- C instauration d’un traitement inhibiteur de l’acétyl-choline estérase en monothérapie
- D instauration d’un traitement par agoniste dopaminergique en monothérapie
- E instauration d’un traitement par amantadine en monothérapie
![]() Question 8 – QRM
Question 8 – QRM
Vous optez pour un traitement par agoniste dopa-minergique en monothérapie. Quels sont les effets secondaires principaux à rechercher lors du suivi du patient ?
- A une somnolence diurne
- B une rétention aiguë d’urine
- C des hallucinations visuelles
- D une hypersexualité
- E un tremblement
![]() Question 9 – QRM
Question 9 – QRM
Quelques années plus tard, le patient se plaint de l’apparition de mouvements et de postures incontrôlés des mains et du cou à certains moments de la journée au cours desquels l’effet du traitement (qui repose désormais sur la L-dopa en association à un agoniste dopa-minergique) sur le syndrome parkinsonien est bon. Que vous évoque cette donnée de l’interrogatoire ?
- A un trouble du contrôle des impulsions
- B des dyskinésies de pic de dose induites par le traitement antiparkinsonien
- C des fluctuations motrices
- D un syndrome dysexécutif
- E 637il ne s’agit pas d’une maladie de Parkinson mais d’une maladie de Huntington
![]() Question 10 – QRM
Question 10 – QRM
Quelques années plus tard, l’épouse du patient signale la présence d’hallucinations visuelles vespérales qui sont parfois anxiogènes et associées à des idées délirantes de persécution. Quelles sont les options thérapeutiques préférentielles ?
- A poursuite du traitement à l’identique car il s’agit de l’évolution naturelle de la maladie de Parkinson
- B baisse progressive de la posologie de l’agoniste dopaminergique
- C instauration d’un traitement par clozapine
- D instauration d’un traitement par inhibiteur de l’acétylcholine estérase
- E baisse du traitement par lévodopa
![]() Question 11 – QROC
Question 11 – QROC
Quelques années plus tard, l’épouse du patient sollicite une consultation car ce dernier est l’objet d’une altération marquée de la capacité d’organiser sa vie quotidienne avec des troubles attentionnels et une altération de sa mémoire de travail. Quelles fonctions supérieures sont atteintes ?
![]() Question 12 – QRM
Question 12 – QRM
Quels sont les signes moteurs axiaux ?
- A freezing
- B festination
- C syndrome dysexécutif
- D troubles dysautonomiques
- E dysarthrie
![]() Question 13 – QRM
Question 13 – QRM
Parmi les mouvements anormaux suivants, indiquez ceux que l’on peut rencontrer dans la maladie de Parkinson au cours de son évolution sous traitement :
- A tremblement
- B tic
- C chorée
- D dystonie
- E ataxie cérébelleuse
Dossier progressif 36
Vous recevez en urgence un patient de 48 ans, sans antécédent notable, qui présente des céphalées d’aggravation progressive depuis 6 semaines et des troubles visuels récents. Dans la salle d’attente, il présente un malaise avec vomissements et perte d’urine. Un traitement antihypertenseur a été introduit par son médecin traitant 1 mois plus tôt et le scanner cérébral non injecté réalisé à ce moment n’avait pas mis en évidence d’anomalie particulière.
![]() Question 1 – QRU
Question 1 – QRU
Quel examen réalisez-vous en première intention ?
- A scanner cérébral
- B ponction lombaire
- C IRM cérébrale
- D électroencéphalogramme
- E échographie cardiaque
![]() Question 2 – QRU
Question 2 – QRU
Vous faites réaliser une IRM cérébrale (fig. 31.42).
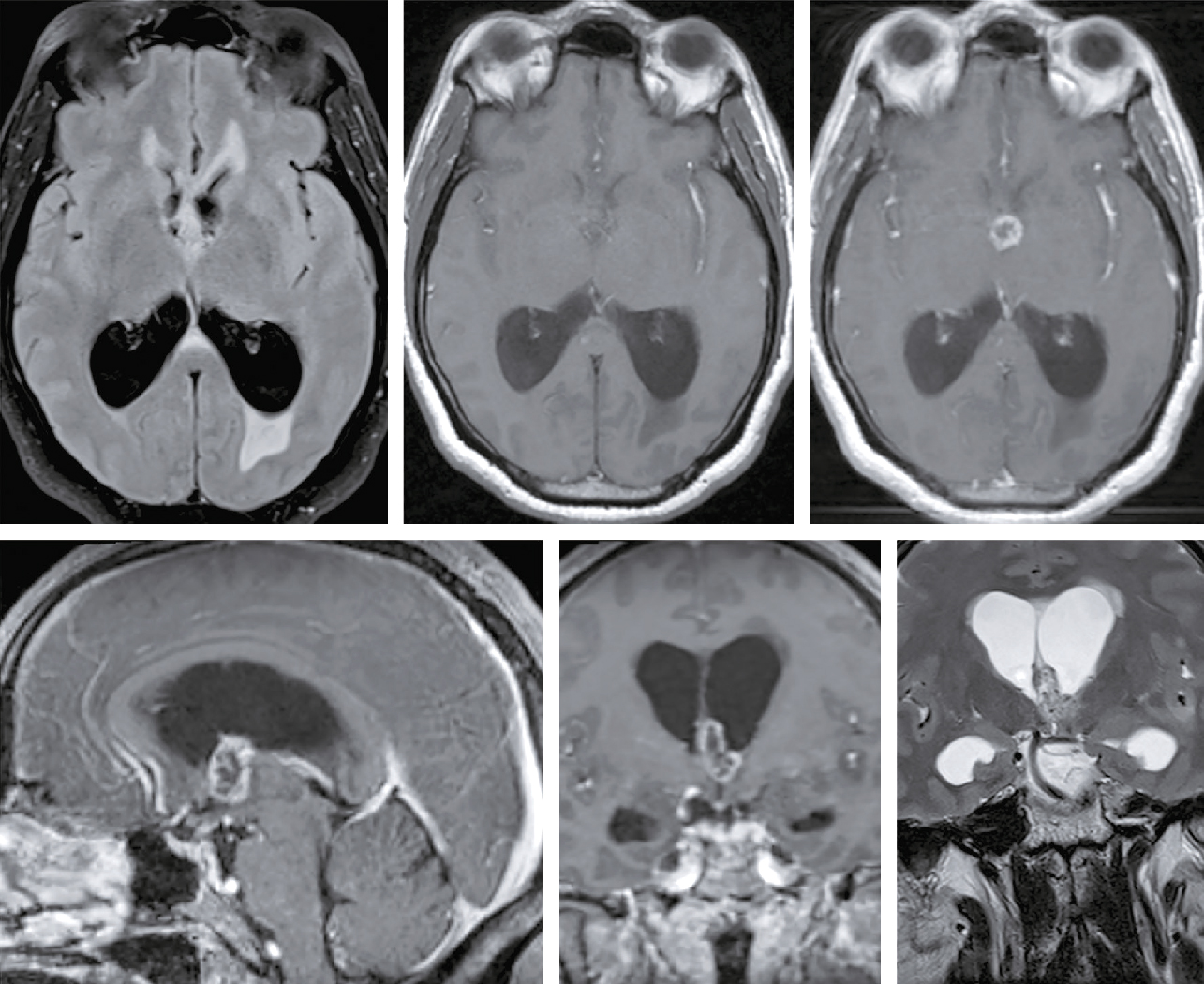
L'image montre une série de scans IRM du cerveau, comprenant des coupes axiales, sagittales et coronales. Les trois premières images en haut sont des coupes axiales montrant différentes sections du cerveau. Les deux premières images semblent être des coupes T1 avec contraste, tandis que la troisième pourrait être une coupe T2. Les images montrent des structures cérébrales telles que les ventricules latéraux, le corps calleux et les noyaux gris centraux. Les trois images en bas montrent des coupes sagittales et coronales. La première image en bas à gauche est une coupe sagittale montrant le profil du cerveau, y compris le tronc cérébral et le cervelet. La deuxième image en bas au centre est une coupe coronale montrant les ventricules latéraux et la région du thalamus. La troisième image en bas à droite est une coupe coronale T2 montrant les ventricules latéraux et les structures environnantes. Ces images sont intéressantes car elles permettent de visualiser les différentes structures du cerveau et peuvent être utilisées pour diagnostiquer des pathologies neurologiques.
Quel diagnostic évoquez-vous ?
- A 638abcès cérébral
- B adénome hypophysaire
- C tumeur cérébrale primitive
- D métastase
- E méningiome
![]() Question 3 – QRU
Question 3 – QRU
Quelle(s) autre(s) anomalie(s) est (sont) associé(es) ?
- A œdème périlésionnel
- B hématome sous-dural
- C hémorragie sous-arachnoïdienne
- D hydrocéphalie communicante
- E hydrocéphalie non communicante
![]() Question 4 – QRM
Question 4 – QRM
Sur l’imagerie, quelle est l’origine de la dilatation ven-triculaire ?
- A obstruction des ouvertures latérales du quatrième ventricule (trous de Luschka)
- B obstruction de l’ouverture médiane du quatrième ventricule (trou de Magendie)
- C obstruction des foramens interventriculaires (trous de Monro)
- D obstruction de l’aqueduc du mésencéphale (aqueduc de Sylvius)
- E obstructions des villosités arachnoïdiennes (granulations de Pacchioni)
![]() Question 5 – QRU
Question 5 – QRU
Sur cette imagerie, quelle est l’origine la plus probable de l’hypersignal FLAIR périventriculaire ?
- A œdème périlésionnel
- B résorption transépendymaire
- C leucopathie vasculaire
- D affection démyélinisante primitive
- E vieillissement physiologique
![]() Question 6 – QRM
Question 6 – QRM
Vous diagnostiquez une hydrocéphalie non communicante secondaire à une lésion tumorale obstruant les foramens interventriculaires. Lesquels des signes/ symptômes suivants ne peuvent pas être associés à cette pathologie ?
- A troubles visuels
- B crises d’épilepsie
- C troubles de la conscience
- D douleurs abdominales
- E hypertension artérielle
![]() Question 7 – QRU
Question 7 – QRU
Vous suspectez une tumeur cérébrale intraventricu-laire occasionnant une hydrocéphalie biventriculaire aiguë. Quelle est l’urgence thérapeutique ?
- A traitement de l’hydrocéphalie
- B exérèse de la tumeur
- C réalisation d’un bilan d’extension
- D consultation ophtalmologique
- E ponction lombaire
Question 8 – QRM
Un scanner cérébral a été réalisé après la prise en charge chirurgicale (fig. 31.43).
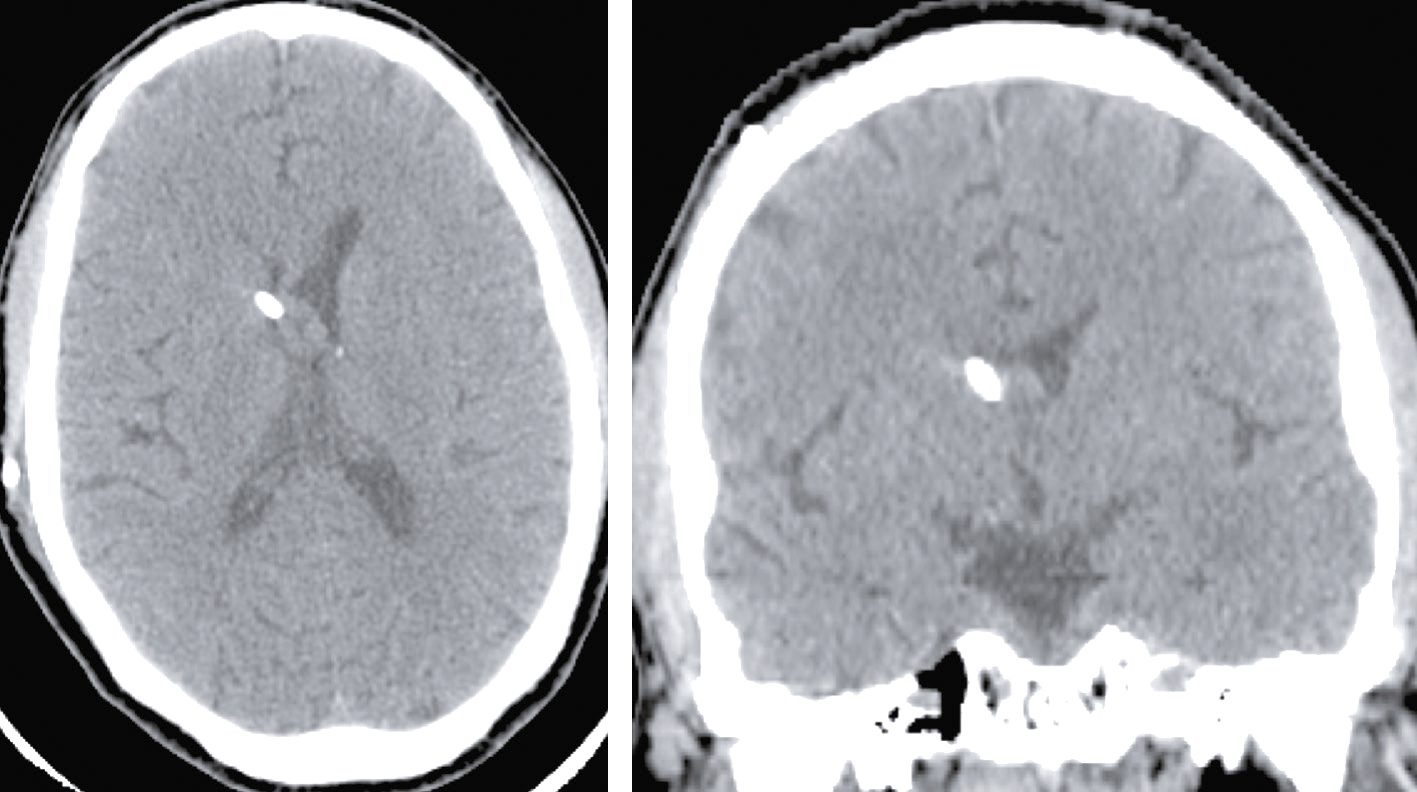
L'image montre deux coupes de tomodensitométrie (CT scan) du cerveau. La première image à gauche est une coupe axiale, une vue horizontale du cerveau, tandis que la deuxième image à droite est une coupe coronale, une vue verticale du cerveau. Ces images sont utilisées pour examiner les structures internes du cerveau et détecter des anomalies telles que des tumeurs, des hémorragies, des infarctus ou d'autres pathologies. Les zones plus claires sur les images représentent des structures plus denses, comme les os ou les calcifications, tandis que les zones plus sombres représentent des tissus plus mous. Les ventricules cérébraux, des cavités remplies de liquide céphalorachidien, sont visibles au centre des images. Ces images sont importantes pour les professionnels de la santé car elles permettent de diagnostiquer et de planifier le traitement des maladies neurologiques. Les variations de densité des tissus permettent d'identifier les anomalies et d'évaluer l'état général du cerveau.
Quel a été le geste effectué par le chirurgien ?
- A exérèse tumorale
- B traitement de l’hydrocéphalie
- C évacuation d’un hématome intracérébral
- D craniectomie décompressive
- E biopsie tumorale
639![]() Question 9 – QRM
Question 9 – QRM
Environ un an après le diagnostic et le traitement adjuvant, comprenant une chimiothérapie et une radiothérapie focalisées, le patient présente un déficit moteur brutal, régressif après quelques jours. Une IRM cérébrale est réalisée (fig. 31.44).
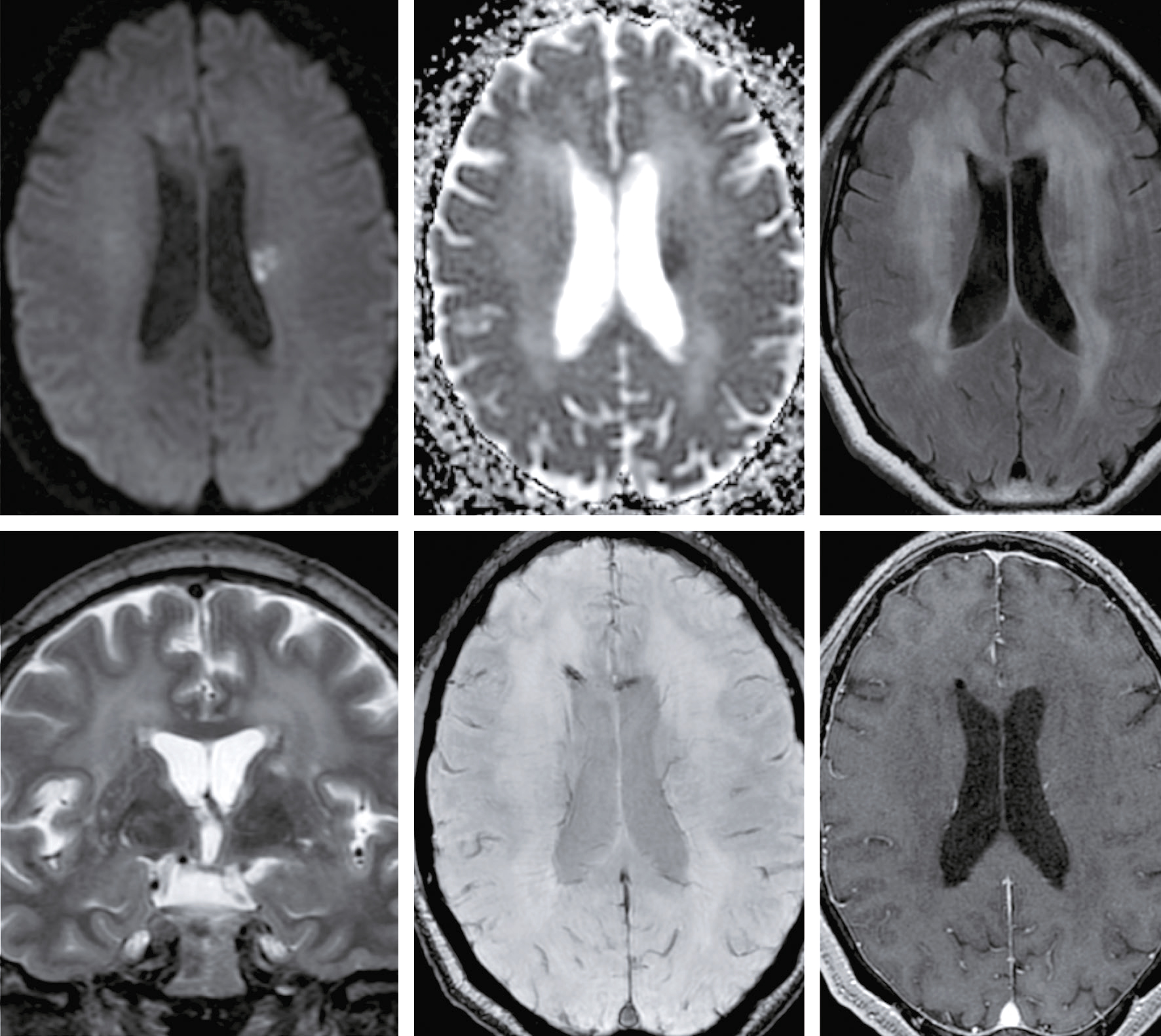
L'image montre six coupes d'IRM cérébrale, disposées en deux rangées de trois images chacune. Ces images sont des exemples de différentes séquences d'IRM utilisées pour visualiser le cerveau et ses structures internes. Dans la rangée supérieure, la première image à gauche est une séquence FLAIR (Fluid-Attenuated Inversion Recovery) qui montre des zones de signal hyperintense dans la substance blanche, souvent associées à des lésions ou des anomalies. La deuxième image est une carte ADC (Apparent Diffusion Coefficient), utilisée pour évaluer la diffusion de l'eau dans les tissus cérébraux, souvent utile pour détecter les accidents vasculaires cérébraux aigus. La troisième image est une autre séquence FLAIR, similaire à la première, montrant des anomalies dans la substance blanche. Dans la rangée inférieure, la première image à gauche est une séquence T2, qui montre les structures cérébrales avec un contraste élevé entre la substance grise et la substance blanche. La deuxième image est une séquence SWI (Susceptibility Weighted Imaging), utilisée pour détecter les hémorragies et les dépôts de fer dans le cerveau. La troisième image est une séquence T1 post-contraste, qui montre les structures cérébrales après l'injection d'un agent de contraste, souvent utilisé pour détecter les tumeurs ou les inflammations. Ces images montrent comment différentes séquences d'IRM peuvent être utilisées pour visualiser diverses anomalies et pathologies dans le cerveau, offrant ainsi des informations cruciales pour le diagnostic et la recherche médicale.
Elle retrouve :
- A une récidive tumorale
- B une récidive de l’hydrocéphalie
- C un accident vasculaire ischémique récent
- D une hémorragie cérébrale
- E une leucoencéphalopathie
![]() Question 10 – QRU
Question 10 – QRU
Le patient présente au cours des mois suivants des accidents vasculaires ischémiques disséminés à répétition. Les bilans cardiovasculaire, infectieux et d’hémostase sont sans anomalie; la tumeur cérébrale est en rémission. Quelle est l’origine la plus probable de ces accidents vasculaires ?
- A emboles d’origine cardiaque
- B vascularite post-radique des petites artères
- C vascularite infectieuse
- D emboles tumoraux
- E dissection artérielle
Dossier progressif 37
Une patiente de 32 ans, migraineuse, consulte pour une céphalée brutale (EVA 10/10), rétro-orbitaire survenue alors qu’elle faisait cours il y a 2 jours. Ces céphalées sont différentes des céphalées habituelles. La crise douloureuse a duré 1 heure et a laissé place à un fond douloureux permanent d’intensité moindre. La patiente ne décrit pas de frissons, ni de nausées, ni de photo/phonophobie, ni de troubles visuels, ni de symptômes neurologiques.
La patiente a des antécédents personnels de migraine (céphalées en hémicrânies, pulsatiles, avec photo/phonophobie) sans aura, fume un paquet de cigarettes par jour et prend une contraception orale œstroprogestative normodosée.
![]() Question 1 – QRP
Question 1 – QRP
Quelles sont, à l’anamnèse, les deux caractéristiques de la céphalée pertinentes pour l’orientation diagnostique ?
- A 640mode d’installation
- B l’absence de nausées
- C le caractère inhabituel
- D l’absence de troubles visuels
- E les antécédents de migraine
![]() Question 2 – QRU
Question 2 – QRU
Devant le caractère brutal et inhabituel de la céphalée, quelle hypothèse étiologique cherchez-vous à éliminer en premier ?
- A accident vasculaire cérébral ischémique
- B crise de migraine
- C méningite
- D hémorragie sous-arachnoïdienne
- E algie vasculaire de la face
![]() Question 3 – QRM
Question 3 – QRM
Les examens neurologique et somatique sont normaux; la pression artérielle est à 130/85 mmHg. Vous suspectez une hémorragie sous-arachnoïdienne. Un scanner cérébral a été effectué. Il est normal. Quelle est votre prise en charge ?
- A retour à domicile
- B réalisation d’une ponction lombaire
- C scanner de contrôle dans une semaine
- D bilan biologique avec NFS-plaquettes, TP, TCA
- E radiographie standard des sinus
![]() Question 4 – QRM
Question 4 – QRM
Le bilan suivant est effectué : GB : 5 700 G/L, Hb : 12,8 g/dL, plaquettes : 255 000/mm3, TP : 100 %, TCA : 28/32, ponction lombaire : « eau de roche », 100 hématies, 2 éléments, protéines : 0,39 g/L, glyco-rachie : 3,2 mmol/L, mesure de pression : 26 cmH2O. Quelle est votre interprétation de la ponction lombaire et votre diagnostic ?
- A hémorragie sous-arachnoïdienne
- B méningite
- C hypertension du liquide cérébrospinal
- D protéinorachie normale
- E bilan dans les limites de la normale
![]() Question 5 – QRM
Question 5 – QRM
Vous retenez le diagnostic d’hémorragie sous-arachnoïdienne et une artériographie conventionnelle est réalisée (fig. 31.45).
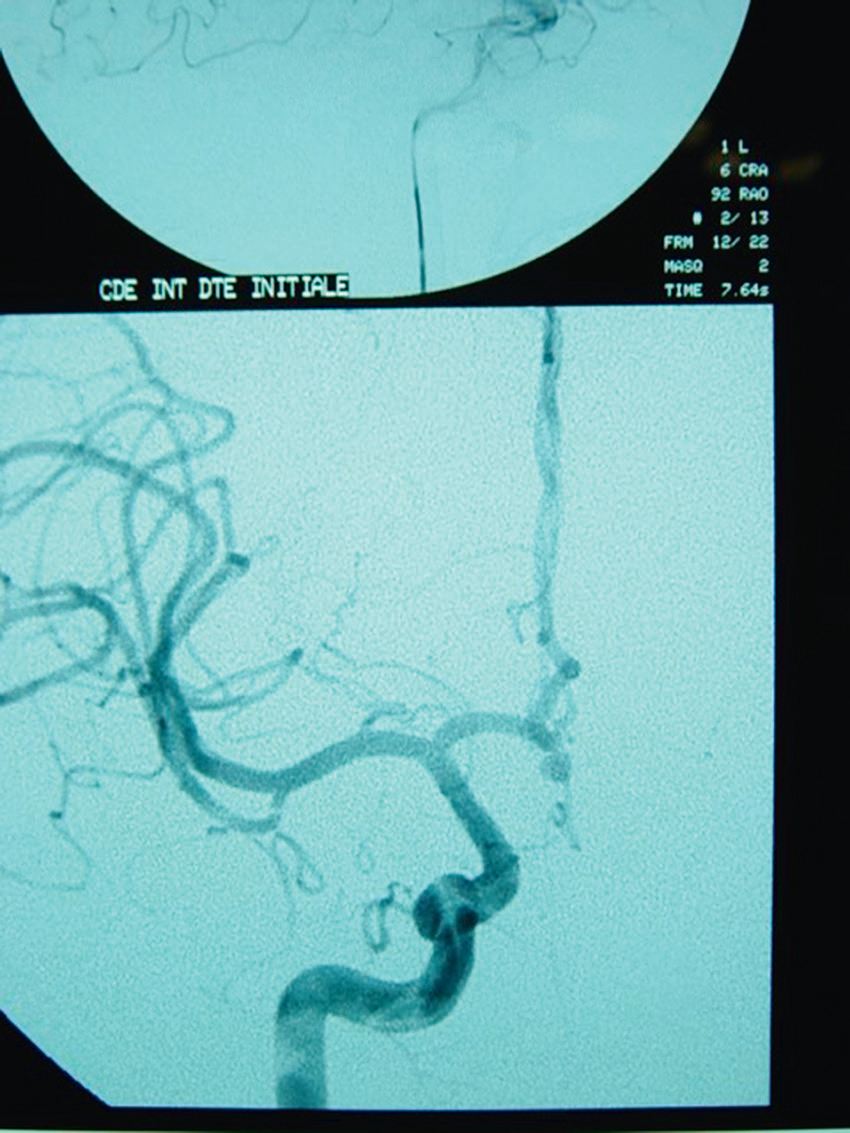
L'image montre une angiographie cérébrale, utilisée pour visualiser les vaisseaux sanguins du cerveau. Cette procédure implique l'injection d'un agent de contraste dans les artères, ce qui permet de voir les vaisseaux sanguins sur les radiographies. L'image est divisée en deux parties : la partie supérieure montre une vue d'ensemble des vaisseaux sanguins cérébraux, tandis que la partie inférieure offre une vue plus détaillée d'une section spécifique des artères cérébrales. Les vaisseaux apparaissent en noir sur un fond clair, permettant de distinguer clairement leur forme et leur parcours. Les annotations sur l'image incluent des informations techniques telles que les paramètres de l'examen, qui sont des détails importants pour les professionnels de la santé interprétant l'angiographie. Cette image permet de détecter des anomalies vasculaires comme les anévrismes, les sténoses ou les malformations artérioveineuses. Ces informations sont cruciales pour le diagnostic et le traitement des maladies cérébrovasculaires. Les différents éléments visibles sur cette image offrent une compréhension détaillée de l'état des vaisseaux sanguins dans le cerveau.
Comment l’interprétez-vous ?
- A examen normal
- B présence d’un vasospasme de l’artère cérébrale moyenne droite
- C anévrisme de la communicante antérieure
- D sténose du tronc basilaire
- E thrombose veineuse du sinus latéral
Dossier progressif 38
Un homme de 45 ans se présente à votre cabinet pour une diplopie évoluant depuis 24 heures. Son épouse vous apprend qu’il est hypertendu mais qu’il n’a jamais suivi de traitement, qu’il est tabagique à 25 paquets-années et qu’il consomme régulièrement du whisky à raison d’au moins un verre tous les soirs (et plus le week-end), accompagné de 2 à 3 verres de vin par repas, depuis au moins 10 ans. À l’examen clinique, vous constatez un nystagmus dans les deux regards latéraux, un élargissement du polygone de sustentation et une abolition des réflexes achilléens.
![]() Question 1 – QROC
Question 1 – QROC
Quel est votre diagnostic principal (ne proposer qu’un seul diagnostic) ?
![]() Question 2 – QRP longue
Question 2 – QRP longue
Quels autres signes cliniques allez-vous rechercher en faveur de votre diagnostic ?
- A 641hypertonie oppositionnelle
- B akinésie
- C abolition des réflexes rotuliens
- D désorientation temporo-spatiale
- E paralysie oculomotrice
- F une morsure du bord latéral de la langue
- G des hallucinations visuelles
- H une glossite
- I une fluctuation de la vigilance
- J une dysarthrie
- K un flapping tremor
![]() Question 3 – QRM
Question 3 – QRM
Quelle prise en charge proposez-vous pour cette encé-phalopathie de Gayet-Wernicke ?
- A lactulose en per os
- B benzodiazépine per os
- C hospitalisation
- D benzodiazépine en intraveineuse
- E vitamine PP en intraveineuse
- F vitamine B1 en intraveineuse
- G neuroleptique per os
- Dossier progressif 39
- Monsieur X., 60 ans, alcoolo-tabagique, consulte pour une dysphonie qui s’est installée de manière progressive au cours des 2 derniers mois. L’examen clinique de la région cervicale et de la cavité buccale ne révèle pas d’anomalie. Vous complétez votre examen clinique par une laryngoscopie indirecte.
-
 Question 1 – QRM
Question 1 – QRM - Quelles sont les propositions exactes concernant la laryngoscopie directe ?
-
- A elle doit être réalisée devant toute dysphonie
- B elle est réalisée sous anesthésie générale
- C elle permet d’obtenir une vue précise du larynx
- D elle permet d’accéder au larynx par voie endosco-pique pour effectuer des gestes thérapeutiques
- E elle permet d’obtenir des renseignements précis sur la mobilité du larynx et des cordes vocales
![]() Question 2 – QRM
Question 2 – QRM
Quelles sont les étiologies susceptibles d’expliquer cette dysphonie ?
-
- A néoplasie thyroïdienne
- B cancer du larynx
- C nodule des cordes vocales
- D laryngite chronique
- E cancer pulmonaire
Dossier progressif 40
Une femme de 36 ans migraineuse sans aura connue, ne prenant aucun traitement, présente brutalement des difficultés d’élocution pendant 5 minutes suivies de cervicalgies droites et des céphalées ayant les caractéristiques de sa migraine habituelle. Elle ne prend aucun traitement. L’examen neurologique est normal.
![]() Question 1 – QRU
Question 1 – QRU
Parmi les propositions suivantes quelle est l’hypothèse diagnostique qui vous paraît la plus probable ? migraine avec aura
- B accident ischémique transitoire
- C crise d’épilepsie
- D Hypoglycémie
- E céphalée cervicogénique
![]() Question 2 – QRM
Question 2 – QRM
L’IRM cérébrale est normale et l’IRM cervicale en coupe axiale est la suivante (fig. 31.46). Quelle est votre interprétation ?
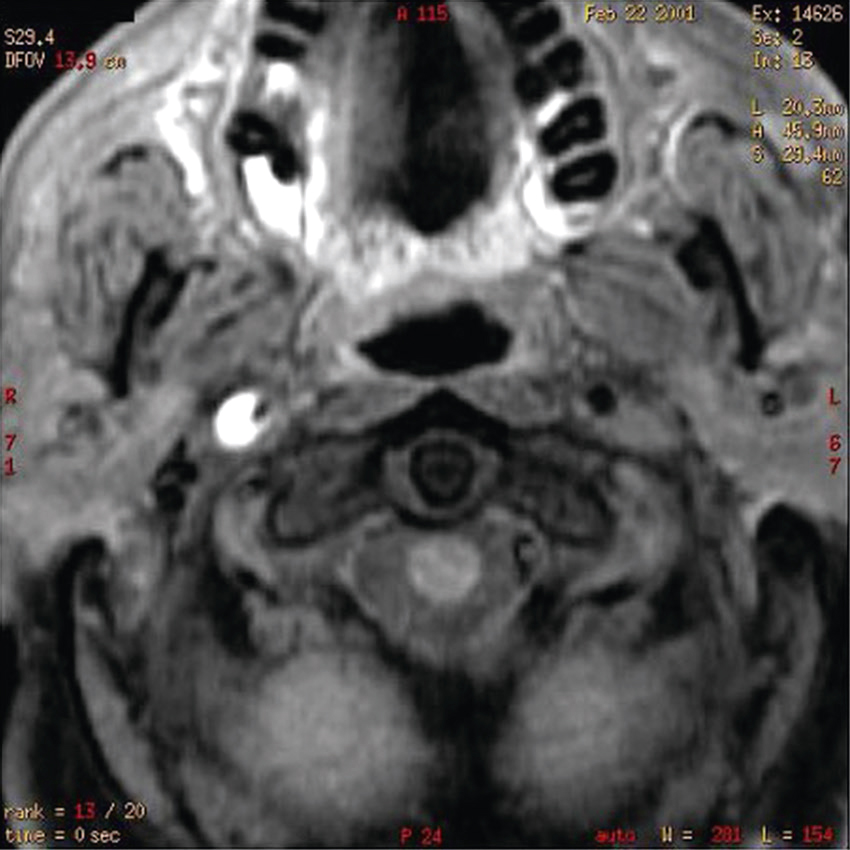
L'image montre une IRM (Imagerie par Résonance Magnétique) de la tête, prise dans un plan axial. L'IRM utilise des champs magnétiques et des ondes radio pour créer des images détaillées des structures internes du corps. Cette image particulière se concentre sur le cerveau et ses structures environnantes. On observe des cavités nasales, des sinus et diverses structures cérébrales. Les annotations indiquent des mesures et des paramètres techniques de l'IRM tels que "S29.4", "DFOV 19.9 cm", "TR = 14626", "TE = 80", "slice = 0.9 sec". Les lettres "R" et "L" désignent les côtés droit et gauche du patient. Les chiffres "7" et "1" à côté des lettres "R" et "L" pourraient correspondre à des niveaux spécifiques de coupe. L'IRM permet de visualiser des détails anatomiques précis pour diagnostiquer des conditions médicales, planifier des interventions chirurgicales ou surveiller l'évolution de certaines maladies. Les professionnels de la santé utilisent ces images pour obtenir des informations cruciales sur la santé du patient et prendre des décisions éclairées concernant les soins.
- A hématome de paroi de l’artère carotide interne droite
- B dissection de l’artère carotide interne droite
- C imagerie normale
- D athérome de l’artère carotide interne droite
- E artérite de l’artère carotide interne gauche
![]() Question 3 – QRU
Question 3 – QRU
Quel est le lien entre les différents symptômes et les résultats de l’imagerie chez cette patiente ?
- A cervicalgie droite en lien avec la dissection
- B AIT secondaire à la dissection
- C 642migraine sans aura déclenchée par la dissection
- D migraine avec aura en lien avec la dissection
- E aucun lien entre les différents symptômes
Dossier progressif 41
Un patient, âgé de 59 ans, se présente aux urgences pour des vertiges évoluant depuis quelques jours. Il a comme antécédents une hypertension artérielle, un diabète de type 2 et une hypercholestérolémie.
Il décrit une sensation de chute dans un trou assez brutale, transitoire, de quelques secondes, uniquement lorsqu’il se retourne vers la droite alors qu’il est couché. Les symptômes sont isolés et il ne présente aucune gêne entre ces crises.
![]() Question 1 – QRU
Question 1 – QRU
Parmi ces hypothèses diagnostiques, laquelle vous paraît la plus probable ?
- A maladie de Menière
- B schwannome vestibulaire
- C névrite vestibulaire
- D vertige paroxystique positionnel bénin
- E accident ischémique transitoire
![]() Question 2 – QRM
Question 2 – QRM
Parmi ces éléments cliniques, quel(s) est (sont) celui (ceux) qui permet(tent) de confirmer le diagnostic de vertige paroxystique positionnel bénin ?
- A nystagmus spontané horizonto-rotatoire battant à gauche
- B déviation posturale latéralisée à droite lors de la manœuvre de Fukuda
- C vertige et nystagmus vertico-rotatoire transitoire lors de la manœuvre de Hallpike droite
- D diplopie avec strabisme vertical
- E saccade de refixation à la manœuvre du head impulse test à droite
![]() Question 3 – QRM
Question 3 – QRM
Dans l’hypothèse d’un vertige paroxystique positionnel bénin, parmi les items suivants, quel(s) est (sont) celui (ceux) que vous prescrivez ?
- A IRM encéphalique
- B vidéonystamogramme
- C bétahistine
- D manœuvre libératoire
- E acétylleucine
Dossier progressif 42
Un homme âgé de 55 ans vous consulte pour la première fois pour des troubles de la marche qui évoluent progressivement depuis 2 ans. Le patient a constaté que ses déplacements à l’extérieur du domicile étaient moins rapides, sans troubles de l’équilibre associés, sans notion de fatigabilité. Sa gestuelle semble également affectée, avec une lenteur actuellement peu gênante pour la réalisation des activités quotidiennes, notamment à l’utilisation de la main droite. De temps en temps, se manifeste un tremblement de la main droite, qui cesse immédiatement dès qu’une action est entreprise.
Ce patient présente comme principaux antécédents une hernie hiatale qui évolue depuis un an pour laquelle il prend parfois des pansements gastriques et une migraine ancienne pour laquelle il reçoit un traitement de fond.
![]() Question 1 – QRU
Question 1 – QRU
Quelle entité sémiologique est évoquée par ces signes cliniques ?
- A un syndrome cérébelleux
- B un syndrome parkinsonien
- C un syndrome myogène
- D un syndrome neurogène
- E un syndrome médullaire
![]() Question 2 – QRU
Question 2 – QRU
Le patient reçoit un traitement de fond pour sa migraine. Lequel de ces traitements peut potentiellement induire un syndrome parkinsonien iatrogène ?
- A topiramate
- B propranolol
- C flunarizine
- D pizotifène
- E amitriptyline
![]() Question 3 – QRM
Question 3 – QRM
Devant la présence d’un syndrome parkinsonien asymétrique avec tremblement de repos et d’un traitement de fond par propranolol pour sa migraine, vous suspectez une maladie de Parkinson. Quelles sont les caractéristiques du tremblement de repos chez les patients parkinsoniens ?
- A il est rapide
- B il touche les membres
- C il persiste lors du mouvement
- D il est aggravé par les émotions
- E il est unilatéral ou asymétrique
![]() Question 4 – QRM
Question 4 – QRM
Quels autres signes révélateurs d’une maladie de Parkinson recherchez-vous à l’interrogatoire pour étoffer votre suspicion ?
- A hallucinations
- B hyposmie
- C stridor
- D troubles du sommeil paradoxal
- E constipation
643![]() Question 5 – QRM
Question 5 – QRM
Votre examen confirme la présence d’un syndrome parkinsonien asymétrique et conforte le diagnostic d’une maladie de Parkinson. Quels sont les éléments physiopathologiques caractéristiques de cette affection ?
- A agrégats contenant de la protéine TDP-43
- B perte de neurones de la voie nigro-striatale
- C perte de neurones du cervelet
- D déficit en dopamine
- E présence de corps de Lewy
![]() Question 6 – QRM
Question 6 – QRM
Quelles sont les observations lors de la consultation qui seraient incompatibles avec ce diagnostic ?
- A hallucinations
- B hypotension orthostatique sévère
- C bradykinésie
- D syndrome pyramidal
- E rigidité de type plastique
![]() Question 7 – QRM
Question 7 – QRM
Par quelle observation confirmez-vous votre diagnostic ?
- A atrophie du putamen à l’IRM
- B dénervation du putamen au DaTSCAN®
- C hypométabolisme du putamen au HMPAO SPECT
- D hypométabolisme du putamen au FDG PET
- E aucune réponse n’est correcte
![]() Question 8 – QRM
Question 8 – QRM
Quelle(s) alternative(s) thérapeutique(s) pouvez-vous proposer à ce patient qui a peu de plaintes ?
- A lévodopa/inhibiteur de la dopadécarboxylase (DDC)
- B agoniste dopaminergique
- C ICOMT
- D IMAO-B
- E anticholinergique
![]() Question 9 – QRM
Question 9 – QRM
En raison du jeune âge et parce que les troubles moteurs semblent peu gênants, vous initiez un traitement par agoniste dopaminergique. Quel est l’intérêt de ce choix à ce stade par rapport à un traitement par lévodopa/inhibiteur de la dopadécarboxylase (DDC) ?
- A retardement des dyskinésies
- B retardement des troubles cognitifs
- C retardement de la dysautonomie
- D retardement des fluctuations motrices
- E retardement des signes axiaux
![]() Question 10 – QRM
Question 10 – QRM
De quel(s) effet(s) secondaire(s) potentiel(s) du traitement par agoniste dopaminergique prévenez-vous le patient ?
- A trouble du contrôle des impulsions
- B dyspnée
- C somnolence diurne
- D rétention urinaire
- E nausées
![]() Question 11 – QRU
Question 11 – QRU
En raison de l’apparition d’un jeu pathologique dès l’initiation du traitement par agoniste dopaminer-gique, vous le remplacez par de la lévodopa/inhibi-teur de la DDC (matin, midi et soir). Sous ce régime, la situation reste bien contrôlée pendant plusieurs années sous couvert d’une augmentation progressive de la posologie. Lors de la consultation, le patient âgé de 62 ans vous signale une majoration des signes moteurs vers 18 heures. De quel phénomène s’agit-il ?
- A dyskinésies de pic de dose
- B akinésie du petit matin
- C akinésie de fin de dose
- D dyskinésies biphasiques
- E phénomène « on/off »
![]() Question 12 – QRU
Question 12 – QRU
Vous ajoutez une prise de lévodopa/inhibiteur de la DDC dans l’après-midi. Deux semaines plus tard, le patient vous appelle pour vous signaler l’apparition de mouvements involontaires des membres et du tronc se manifestant régulièrement entre 17 h 30 et 19 heures. De quel phénomène s’agit-il ?
- A dyskinésies de pic de dose
- B myoclonies généralisées
- C hémiballisme
- D dyskinésies biphasiques
- E dyskinésies circadiennes
![]() Question 13 – QRU
Question 13 – QRU
Le patient est maintenant âgé de 75 ans. Il vous signale lors de la consultation plusieurs chutes survenues dans le contexte de pieds qui restent « collés au sol » à l’initiation de la marche. De quel phénomène s’agit-il ?
- A camptocormie
- B enrayement cinétique
- C festination
- D triple flexion
- E syndrome de Pise
![]() Question 14 – QRM
Question 14 – QRM
Cette manifestation correspond au stade du déclin moteur et cognitif. Quelle(s) autre(s) manifestation(s) typique(s) pour ce stade recherchez-vous à la consultation ?
- A troubles de la déglutition
- B hallucinations
- C phénomène « on/off »
- D troubles du contrôle postural
- E troubles proprioceptifs
644![]() Question 15
Question 15
Le patient a présenté une chute sévère au domicile qui vous amène à réaliser un scanner cérébral révélant un hypersignal spontané du côté gauche (fig. 31.47).
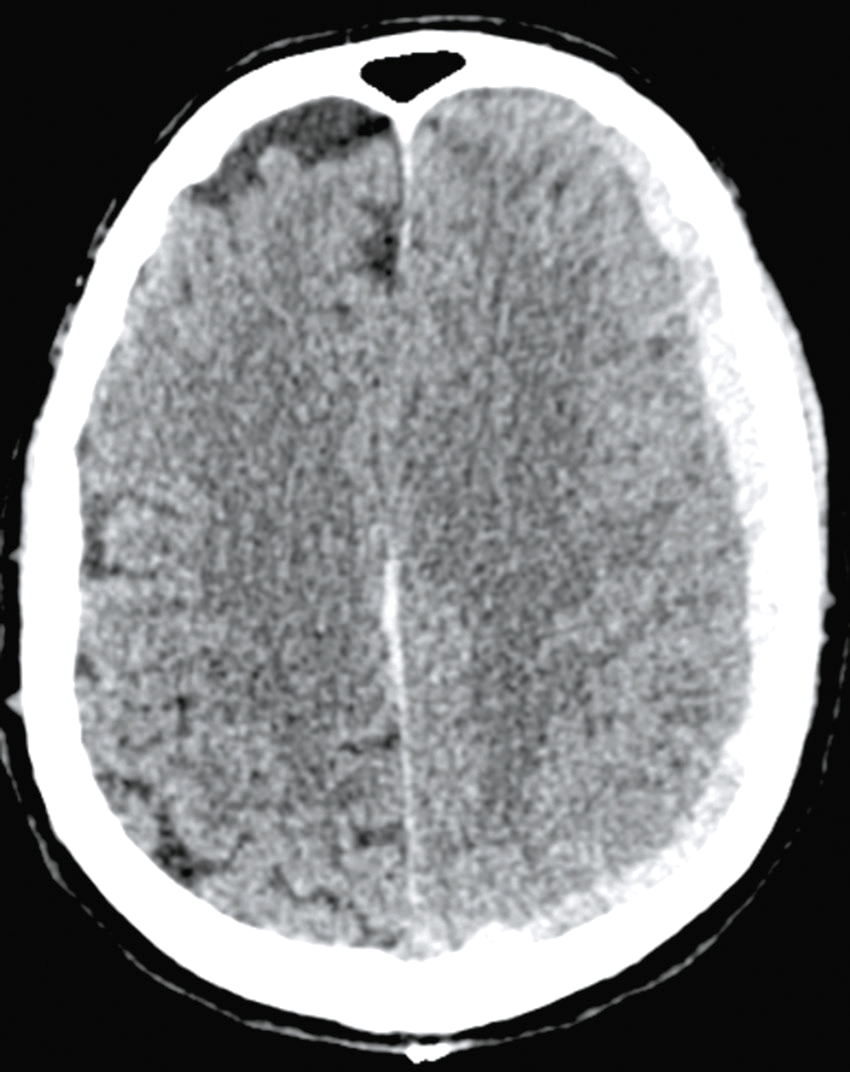
L'image montre une coupe transversale d'un scanner cérébral. Ce type d'image permet d'examiner les structures internes du cerveau et de détecter des anomalies. Sur cette image, les différentes zones du cerveau sont visibles en nuances de gris. La matière grise, responsable du traitement de l'information, apparaît plus foncée, tandis que la matière blanche, composée de fibres nerveuses, apparaît plus claire. Les os du crâne, qui protègent le cerveau, sont visibles en blanc autour de l'image. Les ventricules cérébraux, des cavités remplies de liquide céphalorachidien, apparaissent comme des zones sombres au centre de l'image. Ce liquide aide à protéger le cerveau et à éliminer les déchets. Les contours distincts et les variations de teintes permettent d'identifier des anomalies comme les tumeurs, les hémorragies ou les infections. Cette image est utilisée pour visualiser l'intérieur du cerveau sans intervention chirurgicale, aidant ainsi les professionnels de la santé à planifier des traitements adaptés et à évaluer la santé cérébrale.
Comment interprétez-vous les anomalies ?
- A hématome épidural chronique
- B hématome sous-dural aigu
- C hématome sous-dural chronique
- D hématome épidural aigu
- E hémorragie sous-arachnoïdienne
Dossier progressif 43
Vous voyez un jeune patient de 10 ans accompagné par sa mère qui s’inquiète en raison de mouvements anormaux permanents depuis plus de 2 ans, qui peuvent correspondre à un clignement des yeux, excessif et fréquent, un haussement des épaules, avec l’apparition depuis plus de 1 an aussi de racle-ments de gorge. L’enfant ressent une envie de faire ces mouvements juste avant leur apparition, mais est capable de les contrôler pendant quelques secondes s’il se concentre. Il explique que ces manifestations le dérangent dans la vie de tous les jours et notamment à l’école ou lors des repas pris en famille. Votre examen neurologique constate en effet ces mouvements anormaux, sans aucune autre anomalie particulière.
![]() Question 1 – QRM
Question 1 – QRM
Que retenez-vous parmi les options suivantes ?
- A il s’agit de mouvements choréiques du visage, du tronc et du pharynx
- B il s’agit de tics moteurs isolés
- C il s’agit de tics vocaux isolés
- D il s’agit d’une maladie de Huntington
- E il s’agit d’un syndrome de Gilles de la Tourette
![]() Question 2 – QRM
Question 2 – QRM
Quel(s) examen(s) complémentaire(s) effectuez-vous ?
- A IRM cérébrale
- B électroencéphalogramme
- C analyse génétique
- D scintigraphie cérébrale
- E aucun examen complémentaire
Dossier progressif 44
Interne de neurologie, vous passez la visite avec votre chef de clinique dans une aile du service dédiée aux mouvements anormaux. Vous présentez chaque patient et votre chef de clinique vous demande finalement le diagnostic que vous évoquez et les examens complémentaires appropriés. Dans la première chambre, le patient, âgé de 58 ans, se plaint de l’apparition insidieuse et progressive depuis quelques mois de troubles de la marche et de l’équilibre, d’une voix mal articulée, et d’un tremblement présent à l’action, notamment lors de l’arrivée à la cible.
![]() Question 1 – QRM
Question 1 – QRM
Quelle(s) hypothèse(s) peu(ven)t être formulée(s) ?
- A il s’agit d’un tremblement essentiel
- B il s’agit d’un tremblement parkinsonien
- C il s’agit d’un tremblement cérébelleux
- D il s’agit d’une exagération de tremblement physiologique
- E aucune de ces réponses n’est correcte
![]() Question 2 – QRM
Question 2 – QRM
Le chef de clinique vous interroge sur les causes possibles de ce syndrome cérébelleux. Que lui répondez-vous ?
- A sclérose en plaques
- B syndrome de Wallenberg
- C atrophie multisystématisée
- D encéphalopathie de Gayet-Wernicke
- E hypothyroïdie
![]() Question 3 – QRM
Question 3 – QRM
L’hypothèse de l’atrophie multisystématisée retient l’attention de votre chef de clinique, qui vous demande quels signes supplémentaires seraient en faveur de cette hypothèse diagnostique. Que lui répondez-vous ?
- A une dysautonomie
- B 645un syndrome pyramidal
- C un syndrome extrapyramidal
- D une apraxie
- E une paralysie des mouvements oculaires verticaux
![]() Question 4 – QRU
Question 4 – QRU
Le voisin de chambre de ce patient est âgé de 64 ans et est également hospitalisé en raison d’un tremblement. Il s’agit aussi d’un tremblement d’action évoluant depuis une dizaine d’années, touchant principalement les mains, de façon bilatérale et symétrique, ainsi que le chef. Il est gêné pour écrire et lorsqu’il porte une fourchette à sa bouche ou encore lorsqu’il verse de l’eau dans son verre. Votre examen neurologique ne décèle aucune anomalie à part ce tremblement d’action dont la fréquence est évaluée à 6 Hz, et le patient ne suit aucun traitement particulier, mais son père souffrait également d’un tremblement dont la cause n’a jamais été identifiée à sa connaissance. Quelle(s) hypothèse(s) peu(ven)t être formulée(s) ?
- A il s’agit d’un tremblement essentiel
- B il s’agit d’un tremblement parkinsonien
- C il s’agit d’un tremblement cérébelleux
- D il s’agit d’une exagération de tremblement physiologique
- E aucune de ces réponses n’est correcte
![]() Question 5 – QRM
Question 5 – QRM
Votre chef de clinique vous demande quels examens complémentaires vous préconisez devant ce tremblement essentiel. Vous proposez :
- A une IRM cérébrale
- B un DaTSCAN®
- C un électroencéphalogramme
- D une sérologie VIH
- E aucun de ces examens
![]() Question 6 – QRM
Question 6 – QRM
Votre chef de clinique, qui n’a pas réussi à vous piéger jusqu’ici, vous demande quel(s) traitement(s) médicamenteux peu(ven)t être instauré(s) chez ce patient gêné par son tremblement. Vous proposez :
- A amitriptyline
- B propranolol
- C primidone
- D clozapine
- E pramipexole
Dossier progressif 45
Madame C., 54 ans, hypertendue, est admise dans le service des urgences pour des troubles de la vigilance fluctuants évoluant depuis 48 heures.
À son arrivée, elle présente un coma Glasgow 10 (E3, M6, V1), une température à 38,4 °C. L’examen neurologique retrouve un signe de Babinski bilatéral, un réflexe palmo-mentonnier bilatéral, pas de déficit moteur, pas de syndrome méningé.
![]() Question 1 – QRU
Question 1 – QRU
Quel diagnostic évoquez-vous en première intention ?
- A une tumeur cérébrale
- B une encéphalite infectieuse
- C un accident vasculaire cérébral
- D une hémorragie méningée
- E un coma d’origine métabolique
![]() Question 2 – QRM
Question 2 – QRM
Quels examens réalisez-vous en première intention ?
- A une ponction lombaire
- B une NFS
- C des hémocultures
- D un ionogramme sanguin une IRM cérébrale
![]() Question 3 – QRM
Question 3 – QRM
L’entourage décrit depuis 2 mois, une perte de poids de 25 kg, un ralentissement idéo-moteur et des troubles de la mémoire. À propos de l’IRM cérébrale (figure 31.48), quelles sont les propositions exactes ?
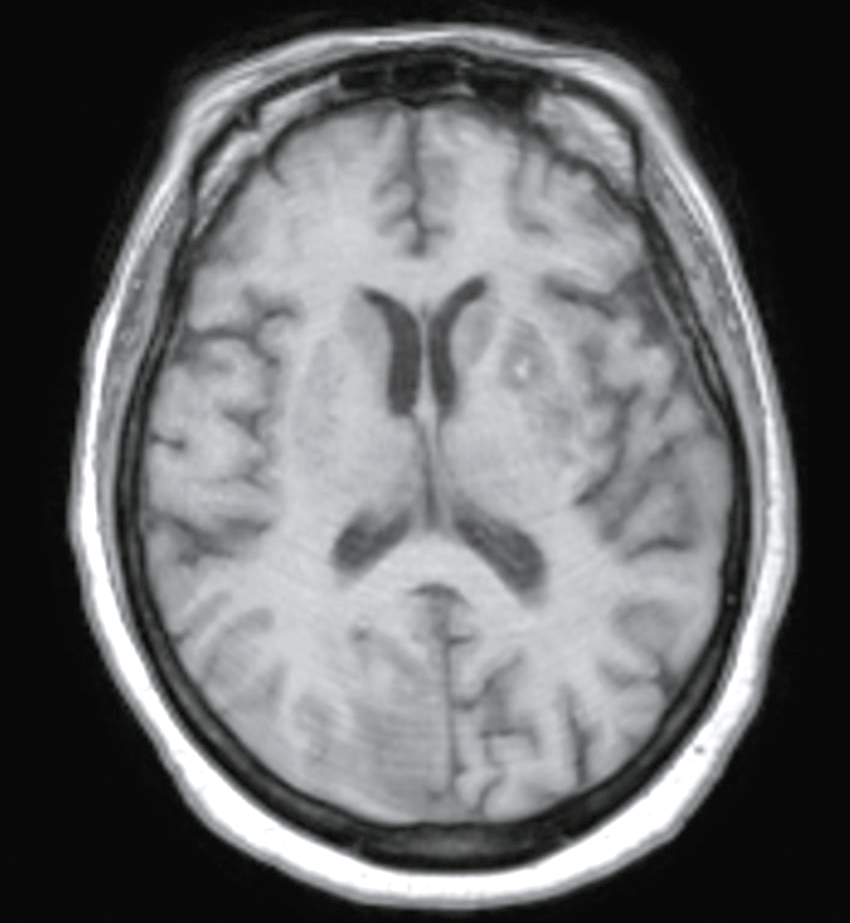
L'image montre une coupe transversale d'un cerveau humain obtenue par imagerie par résonance magnétique (IRM). Cette image est en noir et blanc et présente les structures internes du cerveau, y compris les ventricules latéraux, qui apparaissent comme des espaces sombres en forme de papillon au centre de l'image. Les contours du cerveau sont bien définis, et on peut observer les différentes zones de matière grise et de matière blanche. Les ventricules latéraux sont des cavités remplies de liquide céphalorachidien, qui joue un rôle crucial dans la protection et le soutien du cerveau. Cette image est intéressante car elle permet de visualiser l'anatomie interne du cerveau de manière non invasive, ce qui est essentiel pour le diagnostic et le suivi de diverses conditions neurologiques. Les détails visibles dans cette IRM peuvent aider les professionnels de la santé à identifier des anomalies ou des pathologies, telles que des tumeurs, des hémorragies, ou des maladies dégénératives. L'IRM est une technique d'imagerie médicale avancée qui utilise des champs magnétiques et des ondes radio pour produire des images détaillées des organes et des tissus internes, sans utiliser de rayons X.
- A il s’agit d’une séquence Flair sans injection
- B il s’agit d’une séquence Flair avec injection
- C il s’agit d’une séquence T1 avec injection de gadolinium
- D les coupes sont réalisées en axial
- E Les coupes sont coronales
![]() Question 4 – QRU
Question 4 – QRU
Après avoir regardé la figure 31.48 et 31.49, les diagnostics que vous évoquez sont :
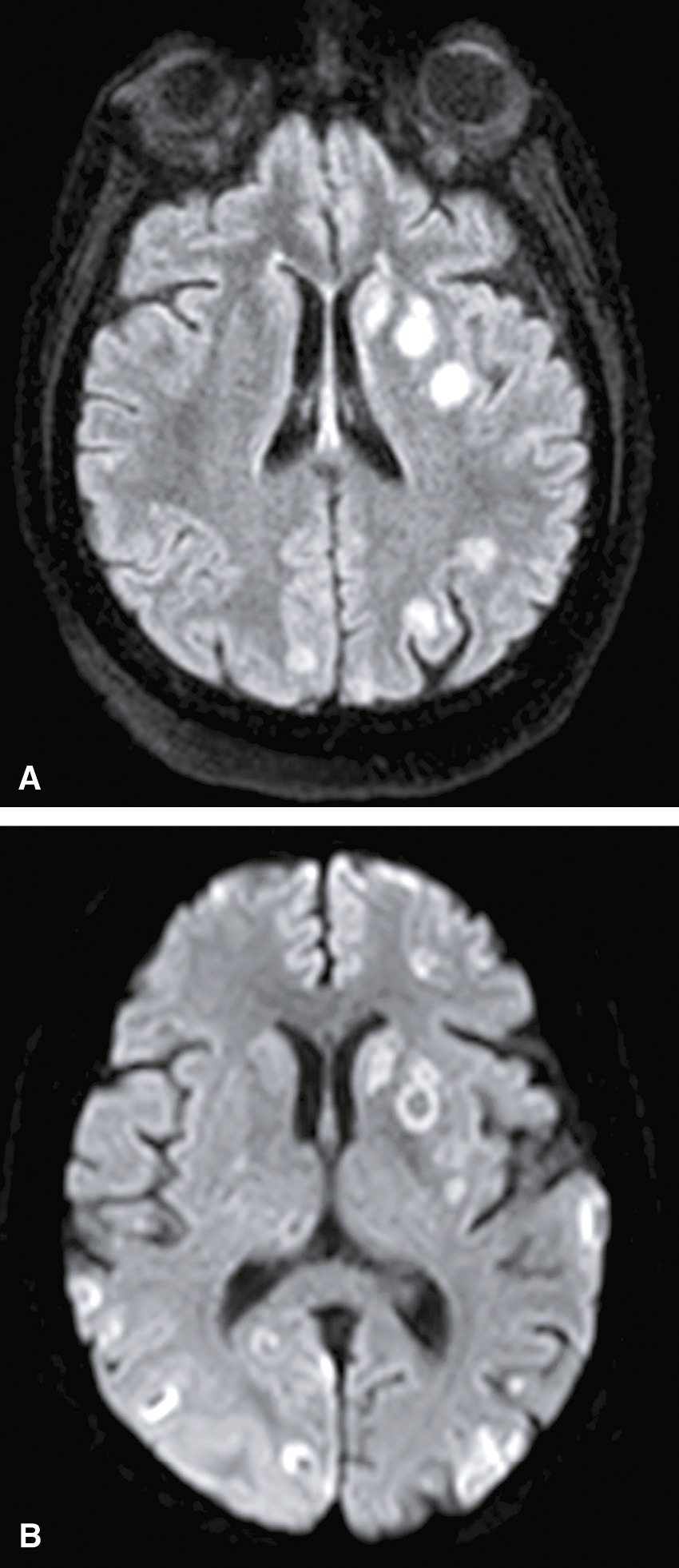
L'image montre une coupe transversale d'un cerveau humain obtenue par imagerie par résonance magnétique (IRM). Sur cette image, on peut observer les différentes structures internes du cerveau, y compris les ventricules latéraux, qui apparaissent comme des cavités sombres en forme de papillon au centre de l'image. Ces ventricules sont remplis de liquide céphalorachidien, qui joue un rôle crucial dans la protection et le soutien du cerveau. La matière grise, responsable du traitement de l'information, apparaît plus foncée, tandis que la matière blanche, composée de fibres nerveuses qui connectent différentes régions du cerveau, est plus claire. Les os du crâne, visibles en blanc autour de l'image, protègent le cerveau des chocs et des blessures. Les variations de teintes et les détails visibles sur cette image permettent d'identifier des anomalies potentielles telles que des tumeurs, des hémorragies ou des infections. L'IRM est une technique d'imagerie médicale non invasive qui utilise des champs magnétiques et des ondes radio pour produire des images détaillées des tissus mous, offrant ainsi une vue claire et précise de l'anatomie interne du cerveau. Grâce à cette technologie, les professionnels de la santé peuvent diagnostiquer diverses conditions neurologiques et surveiller leur évolution au fil du temps. En résumé, cette image d'IRM cérébrale offre une vue détaillée du cerveau, essentielle pour évaluer la santé cérébrale et planifier les traitements nécessaires.
- A 646un infarctus cérébral
- B une thrombophlébite cérébrale
- C un abcès cérébral
- D une méningo-encéphalite herpétique
- E un hématome intracérébral
![]() Question 5 – QRU
Question 5 – QRU
La PL retrouve 0 leucocyte, une protéinorachie à 1,99 g/L et une glycorachie normale. La sérologie VIH se révèle positive avec un taux de CD4 à 29/ mm3. Au vu de ces éléments et des séquences d’IRM ci-dessous (fig. 31.49), quel est le diagnostic le plus probable ?
- A une toxoplasmose cérébrale
- B une encéphalite à CMV
- C une cryptococcose cérébrale
- D une tuberculose cérébro-méningée
- E une encéphalite à VIH
Dossier progressif 46
Un patient de 85 ans – aux antécédents d’hypertension artérielle sous amlodipine 5 mg le matin, de diabète de type II sous metformine 1000 3 fois par jour et de tabagisme à 20 cigarettes par jour depuis 40 ans – présente brutalement une hémiplégie gauche avec dysarthrie alors qu’il fait ses courses à 14 heures.
![]() Question 1 – QRM
Question 1 – QRM
Quelle est la conduite à tenir face à cette symptomatologie ?
- A allonger le patient
- B accompagner le patient à l’hôpital le plus proche
- C appeler le 15
- D appeler son médecin traitant
- E lui donner du sucre
![]() Question 2 – QRM
Question 2 – QRM
Le 15 a été appelé, le patient est acheminé à l’hôpital le plus proche. Une IRM cérébrale est réalisée. Quels sont les résultats qui évoqueront un infarctus cérébral récent non constitué en lien avec les symptômes ?
- A un hypersignal dans le territoire sylvien droit sur la séquence de diffusion
- B un hypersignal dans le territoire sylvien gauche sur la séquence de diffusion
- C un hypersignal dans le territoire sylvien gauche sur la séquence FLAIR
- D l’absence d’hypersignal dans le territoire sylvien gauche sur la séquence FLAIR
- E l’absence d’hypersignal dans le territoire sylvien droit sur la séquence FLAIR
![]() Question 3 – QRU
Question 3 – QRU
Voici l’angio-IRM cérébrale du patient (fig. 31.50). Quelle est l’artère occluse ?
L'image montre une angiographie cérébrale, qui est une technique d'imagerie médicale utilisée pour visualiser les vaisseaux sanguins dans le cerveau. Les artères principales visibles incluent les artères carotides internes et les artères cérébrales antérieures et moyennes. Les structures blanches et lumineuses représentent les vaisseaux sanguins remplis de produit de contraste, ce qui permet de les visualiser clairement sur l'image. Cette technique est souvent utilisée pour détecter des anomalies telles que des anévrismes, des sténoses ou des malformations artérioveineuses. L'angiographie est cruciale pour diagnostiquer et planifier le traitement des maladies vasculaires cérébrales. Les détails de l'image, tels que les formes et les parcours des vaisseaux, aident les professionnels de la santé à identifier les anomalies et à comprendre l'état des vaisseaux sanguins dans le cerveau. En résumé, cette image offre une vue détaillée des artères cérébrales et de leur état de santé, essentielle pour la prise en charge médicale.
- A 647l’artère cérébrale moyenne gauche
- B l’artère cérébrale moyenne droite
- C l’artère cérébrale antérieure gauche
- D l’artère cérébrale antérieure droite
- E l’artère cérébrale postérieure droite
![]() Question 4 – QRM
Question 4 – QRM
Vous avez objectivé un infarctus cérébral sylvien droit récent non constitué en FLAIR avec occlusion de l’artère cérébrale moyenne droite. Quelle est la stratégie thérapeutique immédiate ?
- A aspirine
- B anticoagulant
- C thrombolyse
- D aspirine + anticoagulant
- E pas de traitement antithrombotique
![]() Question 5 – QRM
Question 5 – QRM
Vous avez débuté la thrombolyse et le patient s’améliore très rapidement cliniquement. Le lendemain, il est asymptomatique. Le scanner cérébral est normal 24 heures après la thrombolyse. Le bilan étiologique fait état d’une sténose athéromateuse de l’artère carotide interne gauche à 75 %. Quelle est la stratégie thérapeutique à adopter ?
- A stenting de l’artère carotide interne droite
- B endartérectomie de l’artère carotide interne droite
- C pas de geste sur cette sténose asymptomatique
- D traitement par anti-agrégant plaquettaire
- E traitement par anticoagulant
![]() Question 6 – QRM
Question 6 – QRM
Que proposez-vous pour prendre en charge les facteurs de risque cardiovasculaires après cet infarctus cérébral ?
- A sevrage du tabac
- B antidiabétique
- C anti-hypertenseur
- D éviter l’activité physique
- E traitement anti-agrégant plaquettaire à vie
![]() Question 7 – QRU
Question 7 – QRU
Quel est le pronostic après un AVC ?
- A mortalité de 20 % à 1 mois
- B mortalité de 30 % à 1 mois
- C mortalité de 40 % à 1 mois
- D mortalité de 50 % à 1 mois
- E mortalité de 60 % à 1 mois
Dossier progressif 47
Un jeune homme de 28 ans vient aux urgences pour diplopie depuis moins d’une semaine.
![]() Question 1 – QROC
Question 1 – QROC
Quelle caractéristique vous indique qu’il s’agit d’une diplopie d’origine neurologique ?
![]() Question 2 – QRP longue
Question 2 – QRP longue
Quels sont les cinq items associés à la nécessité d’une imagerie cérébrale en urgence dans ce contexte ?
- A une exacerbation des symptômes le soir
- B des céphalées
- C 648des vomissements
- D son association à une anisocorie
- E une fluctuation des symptômes
- F un ptosis, un déficit de l’élévation et de l’adduction d’un œil, et des douleurs
- G un œdème papillaire
- H sa survenue progressive
- I une paralysie du VI
- J une paralysie du III avec mydriase
- K une paralysie du IV
- L une ophtalmoplégie internucléaire
![]() Question 3 – QRM
Question 3 – QRM
Voici son examen oculomoteur (vidéo 31.1).
L'image montre un visage humain en gros plan. On peut distinguer clairement les traits du visage, y compris les yeux, le nez, la bouche et les oreilles. Les yeux sont ouverts et regardent droit devant. Les sourcils sont également visibles, encadrant les yeux. Le nez est centré entre les yeux et la bouche, avec des narines symétriques. La bouche est fermée, avec des lèvres bien définies. Les oreilles sont situées de chaque côté de la tête et sont partiellement visibles dans cette vue de face. La peau du visage présente des contours et des nuances qui définissent les traits et les expressions. Les cheveux, s'ils sont visibles, encadrent le visage et peuvent être coiffés de différentes manières. Cette image détaillée du visage humain aide à comprendre et visualiser les différentes parties et leur disposition sur le visage. Elle peut être utilisée à des fins éducatives, pour décrire les caractéristiques faciales et leur rôle dans l'expression et la communication humaine. En résumé, cette image offre une vue claire et détaillée des principaux traits du visage humain.
Quelles sont les trois réponses justes ?
- A déficit de l’adduction de l’œil droit
- B déficit de l’adduction de l’œil gauche
- C déficit de l’abduction de l’œil droit
- D déficit de l’abduction de l’œil gauche
- E atteinte du III droit
- F atteinte du III gauche
- G nystagmus de l’œil en abduction
- H nystagmus de l’œil en adduction
- I défaut de convergence
- J convergence conservée
![]() Question 4 – QROC
Question 4 – QROC
Quel est le syndrome neurologique observé et à quelle topographie lésionnelle est-il associé ?
Dossier progressif 48
Un homme âgé de 55 ans vous consulte pour la première fois pour des troubles de la marche qui évoluent progressivement depuis 1 an. Le patient a constaté que ses déplacements à l’extérieur du domicile étaient moins rapides, sans troubles de l’équilibre associés, sans notion de fatigabilité. Sa gestuelle semble également affectée, avec une lenteur actuellement peu gênante pour la réalisation des activités quotidiennes, notamment à l’utilisation de la main droite. De temps en temps, se manifeste un tremblement de la main droite, qui cesse immédiatement dès qu’une action est entreprise.
Ce patient ne présente aucun antécédent particulier et ne prend aucun traitement.
![]() Question 1 – QROC
Question 1 – QROC
Quel diagnostic évoquez-vous en première intention ?
![]() Question 2 – QRP longue
Question 2 – QRP longue
Lesquels des quatre signes à l’interrogatoire et/ou à l’examen sont compatibles avec votre hypothèse diagnostique ?
- A constipation
- B troubles oculomoteurs
- C atteinte pyramidale
- D incontinence urinaire
- E dysmétrie
- F 649hyposmie
- G astéréognosie
- H dysphagie
- I troubles de l’humeur
- J hypotension orthostatique sévère
- K troubles cognitifs
- L troubles du sommeil paradoxal
- M apraxie
- N aphasie
- O dysarthrie sévère
![]() Question 3 – QRM
Question 3 – QRM
Par quel examen confirmez-vous votre hypothèse diagnostique ?
- A DaTSCAN®
- B IRM cérébrale
- C Dosage de dopamine dans le LCS
- D Fluoro-dopa TEP
- E Aucun
Dossier progressif 49
Un patient de 58 ans, droitier, journaliste sportif, consulte en raison d’un tremblement des mains apparu depuis 2 ans. Il a été opéré pour une cholé-cystectomie 3 ans auparavant, est traité par panto-prazole en raison d’un reflux gastro-œsophagien et sa mère est décédée d’une maladie d’Alzheimer.
![]() Question 1 – QRM
Question 1 – QRM
Quelles pathologies pouvez-vous évoquer ?
- A un tremblement iatrogène, lié aux inhibiteurs de la pompe à protons
- B une maladie d’Alzheimer
- C une maladie de Parkinson
- D une maladie de Huntington
- E un tremblement essentiel
![]() Question 2 – QRU
Question 2 – QRU
Si l’examen clinique mettait en évidence, comme seule anomalie, un tremblement des mains principalement présent à l’action, d’une amplitude d’un centimètre, gênant dans la vie quotidienne, quel serait votre diagnostic ?
- A maladie de Wilson
- B maladie de Parkinson
- C tremblement essentiel
- D syndrome de Gilles de la Tourette
- E exagération du tremblement physiologique
![]() Question 3 – QRM
Question 3 – QRM
En fait, votre examen neurologique révèle non pas un tremblement d’action mais un tremblement de repos associé à une akinésie et à une raideur extrapyramidale des membres supérieurs prédominant nettement à droite. Ces symptômes sont handicapants dans la vie quotidienne. Quel(s) drapeau(x) rouge(s) recherchez-vous à l’examen clinique ?
- A un syndrome du canal carpien
- B une ataxie cérébelleuse
- C des fuites urinaires
- D une dépression
- E une hypersexualité
![]() Question 4 – QRM
Question 4 – QRM
En dehors du syndrome akinéto-rigide et tremblant asymétrique, votre examen est normal. Vous évoquez une maladie de Parkinson. Quel(s) examen(s) complémentaire(s) faites-vous ?
- A TSH
- B scintigraphie cérébrale au DaTSCAN®
- C IRM cérébrale
- D dosage de l’alpha-synucléine dans le sang
- E aucun
![]() Question 5 – QRM
Question 5 – QRM
Quel(s) traitement(s) pouvez-vous débuter du fait de la gêne motrice existante ?
- A abstention thérapeutique
- B clonazépam
- C agoniste dopaminergique
- D lévodopa-carbidopa
- E baclofène
![]() Question 6 – QRM
Question 6 – QRM
Vous débutez un traitement par agoniste dopami-nergique. Quel(s) effet(s) secondaire(s) est (sont) possible(s) ?
- A somnolence diurne
- B agranulocytose
- C jeu pathologique
- D syndrome du QT long
- E hypotension orthostatique
Dossier progressif 50
Un patient de 65 ans vient vous voir en consultation en raison d’un tremblement des mains apparu progressivement depuis 2 ou 3 ans.
![]() Question 1 – QRM
Question 1 – QRM
Il a très peur d’avoir une maladie de Huntington car son meilleur ami est atteint par cette affection. Vous lui indiquez que les principales manifestations cliniques de la maladie de Huntington sont les suivantes :
- A troubles cognitifs de type dysexécutif
- B tremblement d’action des mains
- C ataxie cérébelleuse
- D chorée
- E troubles cognitifs de type hippocampique
650![]() Question 2 – QRU
Question 2 – QRU
Le patient ne prend aucun traitement, et n’a aucun antécédent particulier. Ce tremblement est symétrique, présent à l’action, par exemple lorsque le patient verse de l’eau ou porte une fourchette à sa bouche. L’écriture est tremblée. Le tremblement est absent au repos. La tête semble trembler aussi de même que la voix. Il n’y a pas d’autre anomalie à l’examen neurologique. Vous évoquez :
- A une maladie de Wilson
- B une démence à corps de Lewy
- C un tremblement cérébelleux
- D un tremblement essentiel
- E une maladie d’Alzheimer
![]() Question 3 – QRM
Question 3 – QRM
Vous êtes convaincu qu’il s’agit d’un tremblement essentiel. Quel(s) examen(s) complémentaire(s) effectuez-vous ?
- A IRM cérébrale
- B bilan cuprique
- C DaTSCAN®
- D ponction lombaire pour étude du liquide cérébrospinal
- E aucun de ces examens complémentaires
![]() Question 4 – QRM
Question 4 – QRM
La fille du patient, qui est spécialisée en médecine générale, vous demande de bien vouloir lui rappeler quels sont les médicaments responsables de syndrome parkinsonien iatrogène. Vous lui citez les médicaments suivants :
- A métoclopramide
- B lévodopa-carbidopa
- C lithium
- D clonazépam
- E corticoïdes
![]() Question 5 – QRU
Question 5 – QRU
Vous remarquez que son petit-fils, qui l’accompagne aussi en consultation pendant les vacances scolaires, et qui est âgé de 8 ans, présente depuis 2 ans des mouvements anormaux qui se répètent fréquemment, brefs, à type de clignements des yeux, de rotations brèves et stéréotypées de la tête vers la gauche, et parfois de reniflements. Ces mouvements anormaux sont précédés d’une sensation prémonitoire et peuvent être transitoirement contrôlés par la volonté. Le garçon semble aller très bien à part cela et a de bons résultats scolaires. Cela vous évoque l’affection suivante :
- A maladie de Parkinson
- B tremblement essentiel
- C syndrome de Gilles de la Tourette
- D accident vasculaire cérébral
- E maladie de Huntington
Réponses
Dossier progressif 1
Question 1
Item 102
Vrai : A
Question 2
Item 102
Vrai : D
Question 3
Item 102
Réponse : droit
Question 4
Item 102
Vrai : C
Question 5
Item 104
Vrai : E
Question 6
Item 104
Vrai : A, E
Question 7
Item 104
Vrai : A, E
Question 8
Item 104
Vrai : B, D
Question 9
Item 104
Vrai : C, E
Question 10
Item 104
Réponse : sclérose en plaques
Question 11
Item 104
Vrai : B, C, E
Question 12
Item 104
Vrai : A, B
Question 13
Item 102
Vrai : C
Question 14
Item 102
Vrai : C
Dossier progressif 2
651Question 1
Item 97
Vrai : C
Question 2
Item 101
Vrai : A, B, E
Question 3
Item 97
Vrai : C, D
Question 4
Item 97
Vrai : C
Question 5
Item 97
Vrai : A, D
Question 6
Item 97
Vrai : B, C, E
Question 7
Item 76
Vrai : D
Question 8
Item 76
Vrai : A, C, E
Question 9
Item 76
Vrai : C, D
Question 10
Item 97
Vrai : A, B, E
Question 11
Item 97
Vrai : A, B
Dossier progressif 3
Question 1
Item 104
Vrai : B
Question 2
Item 104
Vrai : E
Question 3
Item 104
Vrai : D
Question 4
Item 104
Vrai : A, C, D
Question 5
Item 104
Vrai : A
Question 6
Item 104
Vrai : B, E
652Question 7
Item 104
Vrai : A, B, E
Question 8
Item 91
Vrai : D
Question 9
Item 104
Vrai : B, C, D
Question 10
Item 104
Vrai : A, B, C, D
Question 11
Item 100
Vrai : B
Question 12
Item 100
Vrai : C, D, E
Question 13
Item 100
Vrai : B, D
Question 14
Item 100
Vrai : B, D, E
Dossier progressif 4
Question 1
Item 91
Vrai : A, B
Question 2
Item 91
Vrai : A, C, E
Question 3
Item 91
Vrai : A, C, D, E
Question 4
Item 104
Vrai : B
Question 5
Item 104
Vrai : D
Question 6
Item 104
Vrai : A, E
Question 7
Item 104
Vrai : A, B, D
Question 8
Item 104
Vrai : A, B
Question 9
Item 104
Vrai : B, C, D
Question 10
Item 104
Vrai : C, E
Question 11
Item 104
Vrai : A, C
Question 12
Item 104
Vrai : B, C, D
Question 13
Item 104
Vrai : A, B, C, E
Dossier progressif 5
Question 1
Item 97
Vrai : C
Question 2
Item 97
Vrai : B, C
Question 3
Item 97
Vrai : A, B, D
Question 4
Item 97
Réponse : dissociation albuminocytologique (ou de manière plus appropriée : hyperprotéinorachie isolée)
Question 5
Item 97
Vrai : B
Question 6
Item 97
Vrai : B, C, D
Question 7
Item 97
Réponse : réanimation ou neurologie à proximité de la réanimation ou soins intensifs de neurologie
Question 8
Item 97
Vrai : B, C
Question 9
Item 97
Vrai : A, C, D
Question 10
Item 97
Vrai : A, B, C
Question 11
Item 97
Vrai : A, B, D, E
Question 12
Item 97
Vrai : B, C
Question 13
Item 169
Réponse : primo-infection
Question 14
Item 97
Vrai : A, B, C, E
Dossier progressif 6
Question 1
Item 91
Vrai : B, C, D
Question 2
Item 98
Vrai : A
Question 3
Item 98
Vrai : A, B, C, D, E
Question 4
Item 98
Vrai : A, B, D, E, F
Question 5
Item 98
Vrai : A, D
Question 6
Item 98
Vrai : B, D, E
Question 7
Item 98
Vrai : D
Question 8
Item 98
Vrai : D, E
Question 9
Item 98
Vrai : A, E
Question 10
Item 98
Vrai : A, B, C, D, E, F, G
Question 11
Item 98
Vrai : A, B, F
Question 12
Item 98
Vrai : B, C, D
Question 13
Item 98
Vrai : B, C, D
Question 14
Item 95
Vrai : A
Question 15
Item 95
Vrai : B, D
Question 16
Item 98
Vrai : B, D, E
Question 17
Item 98
Vrai : C, D
Dossier progressif 7
Question 1
Item 99
Vrai : D
Question 2
Item 99
Vrai : A, E
Question 3
Item 99
Vrai : E
Question 4
Item 99
Vrai : A, C, D, E
Question 5
Item 99
Vrai : B, D
Dossier progressif 8
Question 1
Item 100
Vrai : B
Question 2
Item 341
Réponse : mode d’installation brutal (ou survenue brutale, ou début brutal)
Question 3
Item 341
Vrai : A
Question 4
Item 341
Vrai : A
Question 5
Item 99
Réponse : migraine sans aura
Question 6
Item 99
Vrai : A, E
Question 7
Item 99
Vrai : E
Question 8
Item 99
Vrai : B
Question 9
Item 99
Vrai : D
Question 10
Item 99
Vrai : D, E
Question 11
Item 91
Vrai : D
Question 12
Item 91
Vrai : B, E
Question 13
Item 99
Vrai : A, C, F, H
Question 14
Item 99
Vrai : B
Question 15
Item 99
Vrai : A, E
Dossier progressif 9
Question 1
Item 99
Vrai : A, D
Question 2
Item 99
Vrai : A, E
Question 3
Item 99
Vrai : D
Question 4
Item 102
Vrai : E
Question 5
Item 100
Vrai : B, C, D
Question 6
Item 100
Vrai : A, B
Question 7
Item 104
Vrai : D
Question 8
Item 104
Vrai : A, C, E
Question 9
Item 104
Vrai : B
Question 10
Item 104
Vrai : A, B, C
Question 11
Item 104
Vrai : A, E
Question 12
Item 104
Vrai : A, B, C
Question 13
Item 104
Vrai : A, E
Question 14
Item 104
Vrai : D
Question 15
Item 104
Vrai : A, C
Dossier progressif 10
Question 1
Item 103
Vrai : C
Question 2
Item 103
Vrai : A, B, C, E
Question 3
Item 103
Vrai : B
Question 4
Item 103
Vrai : B, E
Question 5
Item 91
Vrai : E
Question 6
Item 340
Vrai : A, C
Question 7
Item 340
Vrai : B
Question 8
Item 340
Vrai : A, B
Dossier progressif 11
Question 1
Item 92
Vrai : D
Question 2
Item 92
Vrai : A, B, C, D, E
Question 3
Item 92
Réponse : non car il n’y a pas de syndrome lésionnel. Le niveau de l’atteinte est situé entre C1 et T10
Question 4
Item 92
Vrai : D
Question 5
Item 104
Vrai : A, B, D
Question 6
Item 104
Réponse : hypersignaux de la substance blanche en IRM T2
Question 7
Item 104
Vrai : A
Question 8
Item 104
Vrai : D
Question 9
Item 104
Réponse : deux épisodes neurologiques en 1 an traduisant une dissémination dans le temps et dans l’espace : diagnostic de sclérose en plaques à forme rémittente confirmé
Question 10
Item 104
Vrai : A, C, D, F
Question 11
Item 104
Vrai : A, B, E
653654655Dossier progressif 12
Question 1
Item 92
Vrai : B, C, E
Question 2
Item 92
Vrai : A, C
Question 3
Item 92
Vrai : E
Question 4
Item 92
Vrai : B
Question 5
Item 104
Vrai : B, C
Question 6
Item 104
Réponse : spatiale (ou dans l’espace), temporelle (ou dans le temps)
Question 7
Item 104
Réponse : IRM cérébrale, ponction lombaire (ou PL, ou analyse du liquide cérébrospinal…), potentiels évoqués visuels
Question 8
Item 104
Vrai : B
Question 9
Item 104
Vrai : A, C, D
Question 10
Item 104
Vrai : B, C
Question 11
Item 104
Vrai : C, E
Question 12
Item 104
Vrai : C
Question 13
Item 104
Vrai : C, E
Dossier progressif 13
Question 1
Item 342
Vrai : B, C, E
Question 2
Item 342
Vrai : D
Question 3
Item 342
Vrai : B, E
Question 4
Item 105
Vrai : A, B, C, E
Question 5
Item 105
Vrai : C
Question 6
Item 105
Vrai : B, C
Question 7
Item 105
Vrai : E
Question 8
Item 105
Vrai : A, D
Question 9
Item 105
Vrai : B, E
Question 10
Item 105
Vrai : A
Question 11
Item 105
Vrai : D
Dossier progressif 14
Question 1
Item 105
Vrai : C
Question 2
Item 105
Vrai : C
Question 3
Item 105
Vrai A, D
Question 4
Item 105
Vrai : B, D, E
Question 5
Item 105
Vrai : B
Question 6
Item 105
Vrai : B, E
656Question 7
Item 342
Vrai : A, C, D
Question 8
Item 342
Vrai : B
Question 9
Item 105
Vrai : B
Question 10
Item 105
Vrai : B, C
Dossier progressif 15
Question 1
Item 105
Vrai : C
Question 2
Item 105
Vrai : E
Question 3
Item 105
Vrai : A, D, E
Question 4
Item 105
Vrai : B
Question 5
Item 105
Vrai : A
Question 6
Item 105
Vrai : A, B, D
Question 7
Item 105
Vrai : C, E
Question 8
Item 105
Vrai : B
Question 9
Items 100 et 105
Vrai : A, C
Question 10
Item 105
Vrai : A, B
Question 11
Item 105
Vrai : B
Question 12
Item 105
Vrai : D
Question 13
Item 105
Vrai : C
Dossier progressif 16
Question 1
Item 106
Vrai : B, E
Question 2
Item 106
Vrai : C, E, F
Question 3
Item 106
Vrai : C
Question 4
Item 106
Réponse : non
Commentaire : non, car il manque la dopasensibilité
Question 5
Item 106
Vrai : C
Question 6
Item 106
Vrai : F
Question 7
Item 106
Vrai : A, D
Question 8
Item 106
Vrai : E
Question 9
Item 106
Vrai : A, B, D
Question 10
Item 107
Réponse : dyskinésies
Question 11
Item 106
Vrai : D, E
Question 12
Item 108
Vrai : A, B, C, D, E
Question 13
Item 108
Vrai : A, B, C, E
Question 14
Item 106
Vrai : A, B, D, E
657Dossier progressif 17
Question 1
Item 107
Vrai : A, B, D, E
Question 2
Item 106
Vrai : C, E
Question 3
Item 106
Vrai : A
Question 4
Item 106
Vrai : A, B, D, E
Question 5
Item 106
Vrai : E
Question 6
Item 106
Vrai : A, D, E
Question 7
Item 106
Vrai : B
Question 8
Item 106
Vrai : A, C, D, E
Question 9
Item 106
Vrai : A, C, D
Question 10
Item 106
Vrai : B, E
Dossier progressif 18
Question 1
Item 106
Vrai : B, D
Question 2
Item 106
Vrai : A, D
Question 3
Item 106
Vrai : E
Question 4
Item 106
Vrai : B, C
Question 5
Item 131
Vrai : C
Question 6
Item 106
Vrai : B, D
Question 7
Item 106
Vrai : A, B, D, E
Dossier progressif 19
Question 1
Item 106
Vrai : D
Question 2
Item 106
Vrai : E
Question 3
Item 106
Vrai : C
Question 4
Item 106
Vrai : B
Question 5
Item 106
Vrai : B
Question 6
Item 106
Vrai : A
Question 7
Item 106
Vrai : C
Question 8
Item 107
Vrai : D
Question 9
Item 106
Vrai : A, B, D
Question 10
Item 131
Vrai : B
Dossier progressif 20
Question 1
Item 74
Vrai : A, B, D
Question 2
Item 107
Vrai : A, B, E
Question 3
Item 131
Vrai : A
658Question 4
Item 109
Vrai : A, D, E
Question 5
Item 109
Vrai : C, E
Question 6
Item 131
Vrai : A, B, E
Question 7
Item 131
Vrai : D
Question 8
Item 131
Vrai : C
Question 9
Item 107
Vrai : A, B, E
Question 10
Item 106
Vrai : A, C, D
Question 11
Item 106
Vrai : B, D
Question 12
Item 106
Vrai : C, D
Dossier progressif 21
Question 1
Item 109
Vrai : A, B, E
Question 2
Item 109
Vrai : D
Question 3
Item 131
Vrai : C, E
Question 4
Item 109
Vrai : A, B, C
Question 5
Item 109
Vrai : A, B, D
Question 6
Items 109 et 131
Vrai : B, C, D
Question 7
Item 125
Vrai : C, D
Question 8
Item 106
Vrai : B, D
Question 9
Item 106
Vrai : B, C, E
Question 10
Item 106
Vrai : A, D
Question 11
Items 91 et 92
Vrai : A, C, D, E
Question 12
Item 106
Vrai : A, B, D, E
Question 13
Item 131
Vrai : A, C, D
Question 14
Items 109 et 121
Vrai : A, B, D
Question 15
Item 106
Vrai : D, E
Dossier progressif 22
Question 1
Item 100
Vrai : A, C, D
Question 2
Item 100
Vrai : C
Question 3
Item 151
Vrai : B
Question 4
Item 151
Vrai : C, D
Question 5
Item 151
Vrai : B, D, E
Question 6
Items 105 et 342
Vrai : E
Question 7
Item 105
Vrai : A, C, E
Question 8
Item 105
Vrai : A
659Question 9
Item 105
Vrai : D, E
Question 10
Item 340
Vrai : B
Dossier progressif 23
Question 1
Item 100
Vrai : B, C, D
Question 2
Item 100
Vrai : A, B, D
Question 3
Item 100
Vrai : D
Question 4
Item 299
Vrai : D
Question 5
Item 299
Vrai : E
Question 6
Item 82
Vrai : D
Question 7
Item 82
Vrai : C
Question 8
Item 299
Vrai : C, D
Question 9
Item 91
Vrai : A, E
Question 10
Item 336
Vrai : A, D, E
Dossier progressif 24
Question 1
Item 100
Vrai : A, B, E
Question 2
Item 101
Vrai : A
Question 3
Item 102
Vrai : D
Question 4
Items 299 et 340
Vrai : B, E
Question 5
Item 102
Vrai : B
Question 6
Item 299
Vrai : A, C, D
Question 7
Item 299
Vrai : A, B
Question 8
Item 336
Vrai : E
Question 9
Item 299
Vrai : C
Question 10
Item 343
Vrai : B
Question 11
Item 343
Vrai : A, B, C, D
Question 12
Item 343
Vrai : A, C, D, E
Question 13
Item 343
Vrai : A
Question 14
Item 105
Vrai : A, B
Question 15
Item 105
Vrai : C
Dossier progressif 25
Question 1
Item 340
Vrai : E
Question 2
Item 340
Vrai : C
Question 3
Item 340
Vrai : C
Question 4
Item 340
Vrai : A, D
660Question 5
Item 340
Vrai : A, C, E
Question 6
Item 340
Vrai : A
Question 7
Item 340
Vrai : C, E
Question 8
Item 232
Vrai : A
Question 9
Item 340
Vrai : B, C, D
Question 10
Item 340
Vrai : B
Question 11
Item 340
Vrai : C
Dossier progressif 26
Question 1
Item 340
Vrai : A, B
Question 2
Item 340
Vrai : C
Question 3
Item 340
Vrai : C, D, E
Question 4
Item 340
Vrai : A
Question 5
Item 340
Vrai : E
Question 6
Item 340
Vrai : C, D
Question 7
Item 340
Vrai : B
Question 8
Item 340
Vrai : C, D
Question 9
Item 340
Vrai : D, E
Question 10
Item 340
Vrai : C, D
Dossier progressif 27
Question 1
Item 340
Vrai : B, C
Question 2
Item 340
Réponse : quelle est la dernière heure où le patient a été vu sans symptômes neurologiques ?
Question 3
Item 340
Vrai : C
Question 4
Item 340
Vrai : A, C, E
Question 5
Item 340
Vrai : D
Question 6
Item 340
Vrai : A, C, D
Question 7
Item 340
Vrai : A, B, E
Question 8
Item 340
Réponse : endartériectomie carotidienne gauche dans les 15 jours
Question 9
Item 340
Vrai : A, B, C, D
Question 10
Item 340
Vrai : C, D
Question 11
Item 340
Réponse : épilepsie partielle simple symptomatique sur séquelle d’AVC
Question 12
Item 105
Vrai : B, C
Question 13
Item 340
Réponse : trouble du sommeil, syndrome anxiodépressif, syndrome de fatigue post-AVC, douleur chronique, sévérité du handicap physique (choisir parmi)
Question 14
Item 108
Vrai : B, D, E
661Question 15
Item 108
Vrai : A, C, D
Dossier progressif 28
Question 1
Item 102
Vrai : D
Question 2
Item 102
Vrai : A, B, E
Question 3
Item 102
Vrai : A, C
Question 4
Item 341
Vrai : D, E
Question 5
Item 341
Vrai : A
Question 6
Item 341
Vrai : D
Question 7
Item 341
Vrai : A, B, C, D
Question 8
Item 336
Vrai : C
Question 9
Item 341
Vrai : A, C
Question 10
Item 341
Vrai : D, E
Question 11
Item 341
Vrai : A, B, D
Question 12
Item 341
Vrai : A, D
Question 13
Item 341
Vrai : A, D
Dossier progressif 29
Question 1
Item 96
Vrai : B, E
Les réponses A et C seraient en faveur d’une atteinte centrale, tandis que la normalité de la pallesthésie ne donne pas d’information.
Question 2
Item 96
Vrai : A, C, D
L’électromyogramme n’est pas recommandé en première intention dans ce cadre, tout comme la biopsie nerveuse, réservée aux cas sans étiologie déterminée.
Question 3
Item 96
Vrai : A, B
Aucun déficit ici ne justifie de kinésithérapie ou d’un arrêt de travail; de même, les benzodiazépines ne sont pas données dans ce cadre (le clonazépam peut parfois être prescrit à visée antalgique, mais la patiente ne présente pas de douleur dans le cas présent).
Question 4
Item 343
Vrai : B, C
Il n’y a pas ici de description de délire à proprement parler; l’ictus amnésique et le syndrome de Korsakoff s’expriment plutôt par des troubles mnésiques au premier plan sans confusion.
Question 5
Item 343
Vrai : D
Les signes physiques accompagnateurs et la durée de surveillance orientent vers un sevrage, tandis que la normalité de l’examen neurologique est en défaveur d’une encéphalopathie hépatique ou de Gayet-Wernicke.
Question 6
Item 76
Vrai : B
Les benzodiazépines sont données par voie parenté-rale sans traitement systématique par neuroleptique ou antiépileptique; la supplémentation en vitamine B1 ne traite pas le sevrage mais prévient ses complications.
Question 7
Item 76
Vrai : D, E
L’association confusion-ataxie-trouble oculomoteur doit faire évoquer une encéphalopathie de Gayet-Wernicke, mais on ne peut formellement écarter un AVC de la fosse postérieure chez cette patiente hypertendue.
Dossier progressif 30
Question 1
Item 96
Vrai : B, C, E
Les réponses A et D sont en faveur d’une atteinte du système nerveux central. Le déficit proportionnel au membre inférieur et au membre supérieur témoigne d’une atteinte hémiparétique. Une atteinte du releveur 662du pied gauche suggère un déficit du nerf fibulaire et des troubles sensitifs du cou-de-pied et de la plante du pied sont compatibles avec une atteinte de la branche sensitive du nerf fibulaire et du nerf sural.
Question 2
Item 96
Vrai : A, B, D, E
Certains éléments sont utiles pour le diagnostic de l’atteinte. Un diabète est source de neuropathie, le tabagisme peut être associé à une atteinte paranéo-plasique. Sur le plan sémiologique, des troubles de l’équilibre évoquent une ataxie périphérique, la survenue simultanée (1) ou pas (2) des troubles est en faveur d’une atteinte de type polyneuropathique (1) ou de type mononeuropathie multiple (2). Les diarrhées précédant les polyradiculonévrites chroniques surviennent en général 1 semaine avant les troubles.
Question 3
Item 96
Vrai : B
L’atteinte asymétrique touchant des territoires tron-culaires est caractéristique d’une mononeuropathie multiple.
Question 4
Item 96
Vrai : B, E
L’atteinte du releveur du pied gauche accompagnée d’un trouble sensitif du cou-de-pied gauche remontant sur la face latérale de la jambe est caractéristique d’une atteinte du nerf fibulaire moteur et sensitif. L’atteinte du bord latéral du pied est celle du nerf sural. On peut y ajouter le nerf plantaire sous le pied.
Question 5
Item 96
Vrai : A, D
Le diabète est une cause de mononeuropathie multiple même si ce n’est pas la première à laquelle penser dans le cas présent car l’atteinte du nerf sural y est rare. La présence d’une mononeuropathie multiple douloureuse aiguë est évocatrice avant tout d’une vascularite du nerf. La présence d’une éruption cutanée sur les zones douloureuses suggère une vascu-larite cutanée locale. Les diarrhées à Campylobacter jejuni sont source de polyradiculonévrites (AMAN). C et E : produisent des polyneuropathies.
Question 6
Item 96
Vrai : A, B C, D, E
Tous les éléments sont corrects. Ils sont évocateurs soit de manifestations systémiques d’une pathologie inflammatoire, soit de manifestations ischémiques donc douloureuses du nerf périphérique telles qu’on les observe dans les vascularites isolées ou pas du nerf périphérique.
Question 7
Item 96
Vrai : B
A : faux, puisqu’il existe une atteinte infraclinique. C : l’atteinte est typiquement axonale avec des diminutions des amplitudes. D : le caractère longueur-dépendant des polyneuropathies signifie longueur des fibres et non distalité dans les membres; les fibres nerveuses des membres supérieurs sont plus courtes que de nombreuses fibres nerveuses des membres inférieurs. E : l’ischémie peut toucher uniquement les nerfs sensitifs.
Question 8
Item 96
Vrai : A, B, D
A et B : ce sont des bilans biologiques à la recherche de causes inflammatoires susceptibles d’entraîner une vascularite du nerf. C : les propositions sont des éléments métaboliques causes de polyneuropathie. D : la biopsie neuromusculaire est l’examen clé permettant de mettre en évidence la vascularite. E : l’examen du liquide cérébrospinal n’est pas urgent dans ce contexte, puisqu’il n’y a pas d’arguments pour une pathologie proximale ou démyélinisante.
Question 9
Item 96
Vrai : B, C, D
A : seule la biopsie d’un nerf sensitif est réalisée, sur un nerf déjà lésé sur l’électromyogramme, car la biopsie réalise une amputation. B : la perte inhomogène témoigne du caractère vasculaire et incomplet de la nécrose. C : c’est la définition même. D : caractéristique de la panartérite noueuse. E : l’examen simultané du muscle permet d’augmenter la chance de mettre en évidence une lésion caractéristique.
Question 10
Item 96
Vrai : A
Les immunoglobulines intraveineuses et les échanges plasmatiques sont un traitement des polyradiculo-névrites. Les AINS ne sont pas indiqués. Quant aux immunosuppresseurs, ils n’ont pas d’indication en urgence mais se discuteront par la suite. Seuls les corticoïdes à forte dose doivent être initiés en urgence pour sauvegarder le nerf périphérique non lésé.
Dossier progressif 31
Question 1
Item 99
Vrai : A et D
Migraine sans aura = crises de céphalées durant 4 à 72 heures (sans traitement ou, si traitement, inefficace); voir les critères ICHD-3.
Question 2
Item 99
Vrai : C
Les crises satisfont les critères diagnostiques de la migraine sans aura selon la classification internationale des céphalées.
663Question 3
Item 99
Vrai : D
Chez cette jeune femme, les critères diagnostiques de la migraine sans aura sont tous présents; il n’y a pas eu de modification récente des céphalées (elles ont augmenté depuis 1 an) et elle est parfaitement asymptomatique entre deux crises (pas de céphalée et examen normal). Il n’y a pas de nécessité de faire des examens complémentaires.
Question 4
Item 99
Vrai : A, B, D, E
A, B, D et E : recommandations sur la prise en charge thérapeutique de la migraine (mais aussi simple bon sens). C : non; les antalgiques opioïdes ne sont pas recommandés en traitement de crise de migraine, car : ils augmentent les troubles digestifs de la crise migraineuse (nausées, vomissements) et ils sont associés à un risque élevé de céphalée par abus médicamenteux. Lorsque les antalgiques simples (paracétamol) ne sont pas efficaces, il faut proposer (en l’absence de contre-indication) un AINS et un triptan sur la même ordonnance.
Question 5
Item 99
Vrai : A, B, D.
Dans la migraine, les traitements de crise recommandés sont les AINS et les triptans. Les antalgiques opioïdes ne sont pas recommandés (voir question 4). Le propranolol est un traitement de fond, inefficace en crise.
Question 6
Item 99
Vrai : A, C, E
B : faux; carbamazépine = traitement de fond de la névralgie essentielle du trijumeau (et antiépilep-tique). D : faux; vérapamil = traitement de fond de l’algie vasculaire de la face (et anticalcique antihy-pertenseur).
Question 7
Item 99
Vrai : A et C
Elle a des crises de migraine avec et aussi sans aura satisfaisant les critères diagnostiques ICHD-3. B : la cécité monoculaire transitoire donne une perte de la vue monoculaire, brève. D : des crises partielles visuelles seraient plus courtes et stéréotypées, toujours du même côté.
Question 8
Item 99
Vrai : A, B, C, E.
A et B : en raison du risque vasculaire (la migraine avec aura double le risque d’infarctus cérébral), la contraception œstroprogestative est contre-indiquée chez la femme ayant une migraine avec aura. Une contraception purement progestative ou un autre moyen de contraception doivent être privilégiés. C et E : par ailleurs, une prise en charge des facteurs de risque vasculaire est souhaitable (prévention primaire des AVC) : dépistage d’une éventuelle HTA, lutte contre la sédentarité, lutte contre le surpoids et ne pas fumer. D : les triptans ne sont pas contre-indiqués dans la migraine avec aura.
Question 9
Item 99
Vrai : A et B
Traitement de crise dans la migraine avec aura : de l’aspirine (au moins 1,5 à 2 g, en cp. à croquer) ou un AINS peuvent être pris dès que l’aura débute afin d’écourter et de diminuer l’intensité de la céphalée ultérieure. En revanche, les triptans ne doivent être pris que lorsque la céphalée a débuté, car ils sont inefficaces sur la douleur s’ils sont pris avant son début. Ils peuvent être pris dès que la céphalée démarre, pendant l’aura si la céphalée démarre avant la fin de celle-ci. Aucun traitement n’a d’efficacité démontrée pour écourter l’aura.
Dossier progressif 32
Question 1
Item 102
Vrai : D
Question 2
Item 102
Vrai : A, B, C, E
Question 3
Item 102
Vrai : D
Question 4
Item 102
Vrai : C, E
Question 5
Item 98
Vrai : A, C, E
Question 6
Item 98
Vrai : A, B, C
Question 7
Item 98
Vrai : A, C
Question 8
Item 98
Vrai : A
Question 9
Item 98
Vrai : C, D
Question 10
Item 98
Vrai : A, B, C, D, E
664Question 11
Item 98
Vrai : A, B, D
Question 12
Item 98
Vrai : A, B, C, D, E
Question 13
Item 102
Réponse : anévrisme du sinus caverneux ou anévrisme
Question 14
Item 98
Réponse : réanimation ou soins intensifs de neurologie
Question 15
Item 98
Vrai : A, C, D, E
Question 16
Item 98
Vrai : C, D
Dossier progressif 33
Question 1
Item 103
Vrai : D, E
Question 2
Item 103
Vrai : C, D
Question 3
Item 103
Vrai : C, D
Question 4
Item 103
Vrai : A, D, E
Question 5
Item 103
Vrai : D
Question 6
Item 103
Vrai : B, D, E
Question 7
Item 103
Vrai : A, D
Question 8
Item 103
Vrai : A, B, D, E
Question 9
Item 103
Vrai : B
Question 10
Item 340
Vrai : A, B
Question 11
Item 340
Vrai : B, C
Question 12
Item 340
Vrai : C
Question 13
Item 340
Vrai : A, D
Question 14
Item 340
Vrai : B
Question 15
Item 340
Vrai : A, C, D
Question 16
Item 103
Vrai : B, C
Dossier progressif 34
Question 1
Item 106
Vrai : D
Question 2
Item 106
Vrai : B, E
Question 3
Item 106
Vrai : E
Question 4
Item 106
Vrai : A, D
Question 5
Item 106
Vrai : A, C
Question 6
Item 106
Vrai : A, B, D, E
Question 7
Item 106
Vrai : C
Question 8
Item 107
Vrai : C
Question 9
Item 106
Vrai : C, E
Question 10
Item 109
Vrai : E
665Question 11
Item 109
Vrai : A, C, E
Dossier progressif 35
Question 1
Item 106
Vrai : B, C, D, E
Question 2
Item 74
Vrai : B, E
Question 3
Item 106
Vrai : A, B, C, D, E
Question 4
Item 106
Réponse : maladie de Parkinson, Parkinson, maladie de Parkinson idiopathique, Parkinson idiopathique. (Syndrome parkinsonien = faux.) La cause la plus fréquente de syndrome parkinsonien (notamment dégénératif c’est-à-dire avec DaTSCAN® anormal) est la maladie de Parkinson.
Question 5
Item 106
Vrai : A, B, C, D
Question 6
Item 106
Vrai : B
Question 7
Item 106
Vrai : A, D
Question 8
Item 106
Vrai : A, C, D
Question 9
Item 106
Vrai : B
Question 10
Item 106
Vrai : B, C
Question 11
Item 132
Réponse : exécutives/frontales
Question 12
Item 106
Vrai : A, B, E
Question 13
Item 106
Vrai : A, C, D
Dossier progressif 36
Question 1
Item 100
Vrai : C
Les signes cliniques du patient (céphalées, troubles visuels, hypertension artérielle d’allure secondaire) évoquent un syndrome d’hypertension intracrâ-nienne. Le scanner cérébral n’ayant pas permis d’établir un diagnostic un mois plus tôt, une IRM cérébrale est recommandée d’emblée.
Question 2
Item 100
Vrai : C, D
Le rehaussement hétérogène de la lésion, mais aussi ses caractéristiques avant l’injection du gadolinium excluent un abcès cérébral ou un méningiome. La localisation extrasellaire de la lésion élimine un adénome. Une métastase ne peut pas être éliminée malgré l’absence d’antécédents oncologiques.
Question 3
Item 100
Vrai : E
L’hydrocéphalie est non communicante puisqu’il existe une dilation seulement des ventricules latéraux, le troisième et le quatrième ventricule ayant une taille normale.
Question 4
Item 299
Vrai : C
Les foramens de Monro sont situés entre les ventricules latéraux et le troisième ventricule et sont ici obstrués par la tumeur, ce qui provoque une dilatation biventriculaire.
Question 5
Item 299
Vrai : B
La résorption transépendymaire est due à un passage du liquide cérébrospinal dans le tissu cérébral à travers l’épendyme ventriculaire. Il est donc localisé dans les régions périventriculaires.
Question 6
Item 299
Vrai : D
L’hydrocéphalie provoque une hypertension intra-crânienne. Afin de maintenir une perfusion cérébrale correcte, la tension artérielle augmente. Les troubles visuels reflètent un œdème papillaire. Des troubles de la conscience apparaissent au cours de l’évolution d’une hydrocéphalie aiguë non traitée. Toute lésion cérébrale peut induire des crises d’épilepsie.
Question 7
Item 299
Vrai : A
L’hydrocéphalie aiguë est une urgence thérapeutique car, non traitée, elle provoque des troubles neurologiques irréversibles et entraîne le décès du patient.
666Question 8
Item 299
Vrai : B, E
L’hydrocéphalie a été traitée par une dérivation ventriculaire (cathéter visible sur le scanner) après la réalisation d’une septostomie (ouverture du septum pel-lucidum) par voie endoscopique. La tumeur n’a pas été réséquée et est toujours visible sous forme d’un épaississement dans la partie antérieure du septum pellucidum. Le diagnostic a été établi après une biopsie lors du geste endoscopique.
Question 9
Item 299
Vrai : C, E
L’AVC récent est visible sous forme d’un hypersignal en séquence de diffusion et d’un hyposignal en ADC dans la région périventriculaire gauche. La leucoencé-phalopathie est visible sous forme d’un hypersignal FLAIR étendu dans la substance blanche des deux hémisphères.
Question 10
Item 340
Vrai : B
L’artériopathie post-radique est localisée dans les régions irradiées et son apparition est tardive. Les vaisseaux atteints (par des athéromes) peuvent être sté-nosés ou dilatés (anévrismes) et des complications aiguës (thromboses, emboles) provoquent des AVC au niveau cérébral.
Dossier progressif 37
Question 1
Items 99 et 100
Vrai : A, C
Question 2
Item 100
Vrai : D
Question 3
Item 341
Vrai : B, D
Question 4
Item 341
Vrai : A, C, D
Question 5
Item 341
Vrai : C
Dossier progressif 38
Question 1
Item 92
Devant un nystagmus et un syndrome cérébelleux chez un éthylique chronique, le diagnostic d’encéphalopathie de Gayet-Wernicke doit être évoqué en priorité.
Question 2
Item 76
L’encéphalopathie de Gayet-Wernicke associe des signes de syndrome confusionnel (D et I), de troubles oculomoteurs (E), de syndrome cérébelleux statique, et d’hypertonie oppositionnelle (A). L’abolition des réflexes (C) est en faveur d’une neuropathie associée, la morsure du bord de la langue (F) d’une crise d’épilepsie, les hallucinations visuelles (G) d’un delirium tremens, la glossite (H) d’une encéphalo-pathie pellagreuse, la dysarthrie (J) d’une maladie de Marchiafava-Bignami, et le flapping tremor (K) d’une encéphalopathie hépatique.
Question 3
Item 76
Le traitement de l’encéphalopathie de Gayet-Wernicke Implique l’injection parentérale de vitamine B1 (F), ce qui se fait en hospitalisation (C). En cas de sevrage durant l’hospitalisation, une hydratation adaptée et l’usage de benzodiazépine en intraveineuse (D), voire de neuroleptique (G) sera probablement nécessaire, tout comme une prévention par vitamine PP (E), notamment si le patient est dénutri, mais il ne s’agit pas du traitement de l’encéphalopathie de Gayet-Wernicke per se.
Dossier progressif 39
Question 1
Item 88
Vrai : C, E
Question 2
Item 88
Vrai : A, B, D, E
Dossier progressif 40
Question 1
Item 100
Vrai : B
Question 2
Item 340
Vrai : A, B
Question 3
Item 340
Vrai : A, B, C
Dossier progressif 41
Question 1
Item 103
Vrai : D
667Question 2
Item 103
Vrai : C
Une déviation posturale latéralisée évoque une ataxie d’origine vestibulaire.
Question 3
Item 103
Vrai : D
La triade d’un syndrome vestibulaire associe vertiges, trouble postural et nystagmus.
Dossier progressif 42
Question 1
Item 106
Vrai : B
Question 2
Item 106
Vrai : C
Question 3
Item 106
Vrai : B, D, E
Question 4
Item 106
Vrai : B, D, E
Question 5
Item 106
Vrai : B, D, E
Question 6
Item 106
Vrai : A, B, D
Question 7
Item 106
Vrai : E
Question 8
Item 106
Vrai : B, D
Question 9
Item 106
Vrai : A, D
Question 10
Item 106
Vrai : C, E
Question 11
Item 106
Vrai : C
Question 12
Items 106 et 107
Vrai : A
Question 13
Item 106
Vrai : B
Question 14
Item 106
Vrai : A, B, D
Question 15
Item 109
Vrai : B
Dossier progressif 43
Question 1
Item 107
Vrai : E
Question 2
Item 107
Vrai : E
Dossier progressif 44
Question 1
Item 106
Vrai : C
Question 2
Item 91
Vrai : A, C, E
Question 3
Item 106
Vrai : A, B, C
Question 4
Item 107
Vrai : A
Question 5
Item 107
Vrai : E
Question 6
Items 106 et 107
Vrai : B, C
Dossier progressif 45
Question 1
Item 151
Vrai : B
Question 2
Item 151
Vrai : B, C, D, E
Question 3
Item 151
Vrai : C, D
Question 4
Item 151
Vrai : C
668Question 5
Item 151
Vrai : A
Dossier progressif 46
Question 1
Item 340
Vrai : A, C
Question 2
Item 340
Vrai : A, E
Question 3
Item 340
Vrai : B
Question 4
Item 340
Vrai : C
Question 5
Item 340
Vrai : C, D
Question 6
Item 340
Vrai : A, B, C, E
Question 7
Item 340
Vrai : A
Dossier progressif 47
Question 1
Item 102
Réponse : il s’agit d’une diplopie binoculaire, cela veut dire qu’elle disparaît à l’occlusion d’un œil. Points attribués si mots « diplopie binoculaire » présents.
Question 2
Item 102
Vrai : B, C, F, G, J
Question 3
Item 102
Vrai : A, G, J
Question 4
Item 102
Réponse : une ophtalmoplégie internucléaire droite avec une lésion attendue sur le trajet du faisceau longitudinal médian à la partie postérieure du pont et ici plutôt à droite.
Points attribués si mots « ophtalmoplégie internucléaire », « faisceau longitudinal médian », « partie postérieure du pont » sont présents.
Dossier progressif 48
Question 1
Item 106
Réponse : maladie de Parkinson
Question 2
Item 106
Vrai : A, F, I, L
Question 3
Item 106
Réponse : E
Dossier progressif 49
Question 1
Item 106
Vrai : C, E
Question 2
Item 107
Vrai : C
Question 3
Item 106
Vrai : B, C
Question 4
Item 106
Vrai : E
Question 5
Item 106
Vrai : C, D
Question 6
Item 106
Vrai : A, C, E
Dossier progressif 50
Question 1
Item 107
Vrai : A, D
Question 2
Item 107
Vrai : D
Question 3
Item 107
Vrai : E
Question 4
Item 106
Vrai : A, C
Question 5
Item 107
Vrai : C
