700Énoncés et questions
KFP 1
Un homme de 63 ans se présente à votre cabinet pour une plainte mnésique évoluant depuis 2 ans. Sa fille vous apprend qu’il ne prend aucun traitement, qu’il est tabagique à 50 paquets-années et qu’il consomme régulièrement de la bière, deux à trois canettes tous les soirs (et plus le week-end), depuis au moins 20 ans. À l’examen clinique, vous confirmez l’existence de troubles mnésiques sévères.
![]() Question 1 – QRM
Question 1 – QRM
Quels sont les diagnostics que vous pouvez évoquer parmi les suivants ?
- A encéphalopathie de Gayet-Wernicke
- B encéphalopathie pellagreuse
- C troubles cognitifs liés à l’alcool
- D syndrome de Korsakoff
- E maladie de Marchiafava-Bignami
- F myélinolyse centropontine
- G encéphalopathie hépatique
![]() Question 2 – QRM
Question 2 – QRM
Quels signes cliniques associés allez-vous rechercher en faveur du diagnostic de maladie de Marchiafava-Bignami ?
- A un syndrome dysexécutif
- B des hallucinations visuelles
- C une astasie-abasie
- D une dysarthrie
- E des fausses reconnaissances
- F un mutisme akinétique
- G des fabulations
- H un syndrome pyramidal
- I des signes de déconnexion calleuse
- J une épilepsie
- K une hyperesthésie des membres inférieurs
![]() Question 3 – QRM
Question 3 – QRM
Quels signes radiologiques sont en faveur d’une maladie de Marchiafava-Bignami ?
- A atrophie cérébelleuse
- B atrophie corticale frontale bilatérale
- C atrophie des corps mamillaires
- D atrophie des nerfs optiques
- E atrophie musculaire diffuse
- F hypersignal T2 du corps calleux
- G hypersignal T2 de la protubérance
- H hyposignal T1 du corps calleux
- I hyposignal T1 de la protubérance
KFP 2
Monsieur X., 60 ans, alcoolo-tabagique, consulte pour une dysphonie qui s’est installée de manière progressive au cours des 2 derniers mois. L’examen clinique de la région cervicale et de la cavité buccale ne révèle pas d’anomalie. Vous complétez votre examen clinique par une laryngoscopie indirecte.
![]() Question 1 – QRM
Question 1 – QRM
Quelles sont les propositions exactes concernant la laryngoscopie directe ?
- A elle doit être réalisée devant toute dysphonie
- B elle est réalisée sous anesthésie générale
- C elle permet d’obtenir une vue précise du larynx
- D elle permet d’accéder au larynx par voie endo-scopique pour effectuer des gestes thérapeutiques
- E elle permet d’obtenir des renseignements précis sur la mobilité du larynx et des cordes vocales
![]() Question 2 – QRM
Question 2 – QRM
Quelles sont les étiologies susceptibles d’expliquer cette dysphonie ?
- A néoplasie thyroïdienne
- B cancer du larynx
- C nodule des cordes vocales
- D laryngite chronique
- E cancer pulmonaire
701KFP 3
Une patiente de 50 ans, hypertendue connue et traitée, consulte car elle a présenté, il y a 2 jours, des troubles visuels transitoires.
![]() Question 1 – QRM
Question 1 – QRM
Lister parmi les arguments cliniques suivants les cinq qui évoqueront plutôt une aura migraineuse :
- A l’âge de la patiente
- B le caractère brutal des symptômes
- C l’antécédent de migraine
- D l’antécédent d’hypertension artérielle
- E le caractère progressif des symptômes
- F la présence de phénomènes visuels positifs
- G l’antécédent de symptômes identiques
- H la présence de phénomènes visuels négatifs
- I la durée des symptômes
- J la résolution rapide des troubles
![]() Question 2 – QRM
Question 2 – QRM
Parmi les déficits neurologiques récents suivants, lister les quatre qui sont plus volontiers transitoires :
- A l’hypoglycémie
- B la compression médullaire
- C l’aura migraineuse
- D la myélite inflammatoire
- E l’accident ischémique transitoire
- F la tumeur cérébrale
- G l’hématome sous-dural
- H la crise d’épilepsie
- I la neuropathie multifocale
KFP 4
Un homme de 67 ans consulte pour une asymétrie faciale installée depuis la veille. Vous observez une paralysie faciale droite nette.
![]() Question 1 – QRM
Question 1 – QRM
Parmi les symptômes et signes cliniques suivants, quels sont les deux les plus en faveur d’une paralysie faciale périphérique ?
- A douleur périorbitaire
- B chute de la commissure labiale à droite
- C effacement des rides du front à droite
- D quasi-disparition de l’asymétrie faciale au sourire spontané
- E impossibilité de siffler
- F hypoesthésie de l’hémilangue droite
- G hypersécrétion salivaire
- H absence de fermeture palpébrale à droite
![]() Question 2 – QROC
Question 2 – QROC
Vous confirmez le diagnostic de paralysie faciale périphérique. La paralysie s’accompagne d’une gêne sensitive inhabituelle de la joue droite. Quelle zone cutanée devez-vous examiner attentivement ? (2 à 4 mots)
![]() Question 3 – QRM
Question 3 – QRM
Vous retenez finalement le diagnostic de paralysie faciale périphérique a frigore. Concernant la prise en charge de ce patient dans les 24 premières heures, quelle(s) est (sont) la (les) proposition(s) exacte(s) ?
- A prescription d’un électroneuromyogramme
- B prescription d’une ponction lombaire
- C prescription d’une corticothérapie per os à fortes doses pour quelques jours
- D prescription d’une consultation chirurgicale pour envisager une décompression du nerf
- E prescription de larmes artificielles
KFP 5
Une jeune femme de 34 ans consulte pour une paralysie faciale gauche périphérique apparue depuis plusieurs jours.
![]() Question 1 – QRM
Question 1 – QRM
Parmi les symptômes et signes suivants, quels sont ceux que vous devez rechercher à visée étiologique ?
- A une éruption vésiculaire sur la région jugale
- B un placard érythémateux dans les jours précédents
- C un écoulement auriculaire homolatéral
- D une atteinte d’autres paires crâniennes
- E une sensibilité à la palpation du cou
- F une raideur de nuque
- G un signe de Charles Bell
- H une gêne à la mastication
![]() Question 2 – QRP
Question 2 – QRP
La patiente vous apprend qu’elle a présenté 3 mois plus tôt une gêne visuelle. Elle n’est pas capable de vous décrire précisément le trouble, mais se souvient que la prescription de comprimés de prednisolone pendant quelques jours a fait disparaître cette gêne. Quelle(s) étiologie(s) cette nouvelle information vous fait-elle suspecter ?
- A zona du ganglion géniculé
- B sclérose en plaques
- C oreillons
- D sarcoïdose
- E polyradiculonévrite aiguë
![]() Question 3 – QROC
Question 3 – QROC
La patiente retrouve le courrier de l’ophtalmologue consulté lors de l’atteinte visuelle : le diagnostic de névrite optique rétrobulbaire avait été porté. Vous suspectez une sclérose en plaques. Où se situerait l’atteinte du nerf facial dans cette hypothèse ? (3 à 5 mots)
702KFP 6
Vous voyez en consultation un patient de 62 ans qui se plaint d’un tremblement des mains apparu de façon insidieuse depuis 1 an, d’aggravation progressive. Ce tremblement touche les deux mains. Il n’est pas présent au repos et votre examen clinique ne décèle pas d’akinésie ni de rigidité.
![]() Question 1 – QRM
Question 1 – QRM
De quel(s) type(s) de tremblement peut-il s’agir ?
- A tremblement lié à la maladie de Wilson
- B tremblement cérébelleux
- C tremblement essentiel
- D maladie de Parkinson
- E maladie de Huntington
![]() Question 2 – QRM
Question 2 – QRM
Vous notez une marche instable avec des embardées, une hypermétrie et une dysarthrie. Quel(s) diag-nostic(s) peut-on évoquer ?
- A maladie de Charcot-Marie-Tooth
- B accident vasculaire cérébral ischémique dans le territoire vertébrobasilaire
- C sclérose en plaques
- D atrophie multisystématisée
- E intoxication alcoolique chronique
![]() Question 3 – QRM
Question 3 – QRM
Votre interne vous interroge sur un possible tremblement fonctionnel (ou psychogène). Quels arguments auraient été en faveur de cette hypothèse ?
- A tremblement présent à la fois au repos et à l’action
- B tremblement d’apparition brutale
- C tremblement distractible
- D la fréquence du tremblement peut être entraînée
- D présence de pointes-ondes à l’électroencéphalo-gramme
KFP 7
Vous êtes médecin au SAMU et vous êtes amené à intervenir auprès d’un homme de 56 ans présentant une crise convulsive généralisée avec morsure de langue et perte des urines, suivie maintenant d’un coma. Il aurait fait plusieurs crises mais vous n’avez pas plus d’informations.
Vous arrivez sur les lieux et constatez que le patient est allongé, calme, non réactif spontanément avec une respiration stertoreuse et encombrée.
![]() Question 1 – QRM
Question 1 – QRM
Parmi ces propositions, quels sont les premiers gestes que vous allez réaliser immédiatement et en urgence vitale (3 réponses attendues) ?
- A demander des informations aux témoins
- B évaluer les fonctions vitales du patient
- C reprendre les antécédents et traitements du patient
- D contacter la régulation pour transporter le patient aux urgences
- E réaliser une glycémie capillaire
- F mettre en place un traitement antiépileptique type clonazépam
- G mettre en place un collier cervical
- H évaluer la sévérité de l’altération de la conscience
-
 Question 2 – QROC
Question 2 – QROC - Vous souhaitez évaluer le niveau de conscience du patient de manière facile, rapide et adaptée. Comment faites-vous (réponse courte, 3 mots au maximum) ?
-
 Question 3 – QRP
Question 3 – QRP - Votre patient est stabilisé sur le plan hémodynamique; apyrétique, il présente un coma profond évalué Glasgow 6; il présente une respiration stertoreuse et encombrée. La saturation est à 92 % sous 6 L/min d’O2. La glycémie capillaire est normale. Vous apprenez qu’il présente une épilepsie traitée, mais qu’il n’a pas pu prendre ses traitements suite à des vomissements sur une gastro-entérite aiguë. Il présente des signes de déshydratation; il n’y a pas de récidive de crise. Vous proposez de transférer ce patient à l’hôpital en service de soins intensifs.
- Quels sont les éléments de prise en charge avant le transfert (maximum 2 réponses attendues) ?
-
- A le patient est stable et aucune prise en charge complémentaire n’est nécessaire
- B intubation orotrachéale pour protection des voies aériennes supérieures
- C perfusions de clonazépam en intraveineux
- D mise en place de soluté isotonique en intraveineux
- E mise en place d’une antibiothérapie intraveineuse
- F organisation du transport sous surveillance scope
- KFP 8
- Un homme de 78 ans, droitier, veuf, est admis aux urgences à 12 h 00 pour un trouble du langage à type de mutisme et une paralysie faciale centrale droite. Il a dîné chez son fils la veille au soir jusqu’à 20 h 30, puis est rentré seul chez lui avec sa voiture. Il s’est couché à 22 h 00 puis s’est levé à 2 h 30 pour uriner. Il s’est réveillé à 7 h 45 et a préparé son petit déjeuner tout en regardant la télévision. Son fils lui a rendu visite à 10 h 30, heure à laquelle il constate les troubles du langage et donne l’alerte.
- Dans les antécédents du patient, on note un infarctus sylvien droit superficiel responsable d’une dysarthrie transitoire il y a 2 ans, une hypertension artérielle, un diabète non insulino-dépendant, une coronaropathie stentée, une fibrillation atriale sous AVK avec un INR à 2,3 il y a 2 jours. En dehors des anomalies neurologiques persistantes, l’examen objective un souffle de rétrécissement mitral et un souffle carotidien gauche. 703Le patient est apyrétique et la tension à l’entrée est à 195/105 mmHg.
-
 Question 1 – QRU
Question 1 – QRU - Quel horaire de début des symptômes considérez-vous pour votre prise en charge ?
-
 20 h 30
20 h 30 -
 22 h 00
22 h 00 -
 2 h 30
2 h 30 - D 7 h 45
- E 10 h 30
![]() Question 2 – QRM
Question 2 – QRM
Quels examens sont indispensables pour décider de votre prise en charge thérapeutique de phase aiguë ?
-
- A IRM cérébrale
- B angio-IRM des troncs supra-aortiques
- C ECG
- D NFS
- E bilan de coagulation
![]() Question 3 – QRU
Question 3 – QRU
L’imagerie exclut une hémorragie cérébrale. Compte tenu de l’ensemble des éléments dont vous disposez, quelle étiologie est la plus probable pour expliquer ces symptômes ?
-
- A infarctus cérébral sur fibrillation atriale
- B infarctus cérébral sur endocardite
infarctus cérébral sur sténose carotidienne
- D infarctus cérébral par microangiopathie
- E épilepsie partielle symptomatique sur séquelle d’infarctus cérébral
KFP 9
Interne de neurologie de garde, vous êtes appelé aux urgences pour un jeune homme de 25 ans, fumeur, sans antécédent ni traitement. Il a été admis pour la survenue ce jour de deux crises tonicocloniques généralisées. Il présente des céphalées inhabituelles depuis 4 jours. À l’examen, il existe un ralentissement idéo-moteur, une obnubilation, une désorientation temporospatiale et un trouble de compréhension des ordres simples. On note par ailleurs un déficit d’abduction de l’œil droit.
![]() Question 1 – QRM
Question 1 – QRM
Quel(s) examen(s) demandez-vous en urgence ?
- A IRM cérébrale
- B IRM médullaire
- C ponction lombaire
- D électroencéphalogramme
- E test de Lancaster
![]() Question 2 – QRM
Question 2 – QRM
Quel(s) est (sont) votre (vos) diagnostic(s) devant cette IRM (fig. 33.1) ?
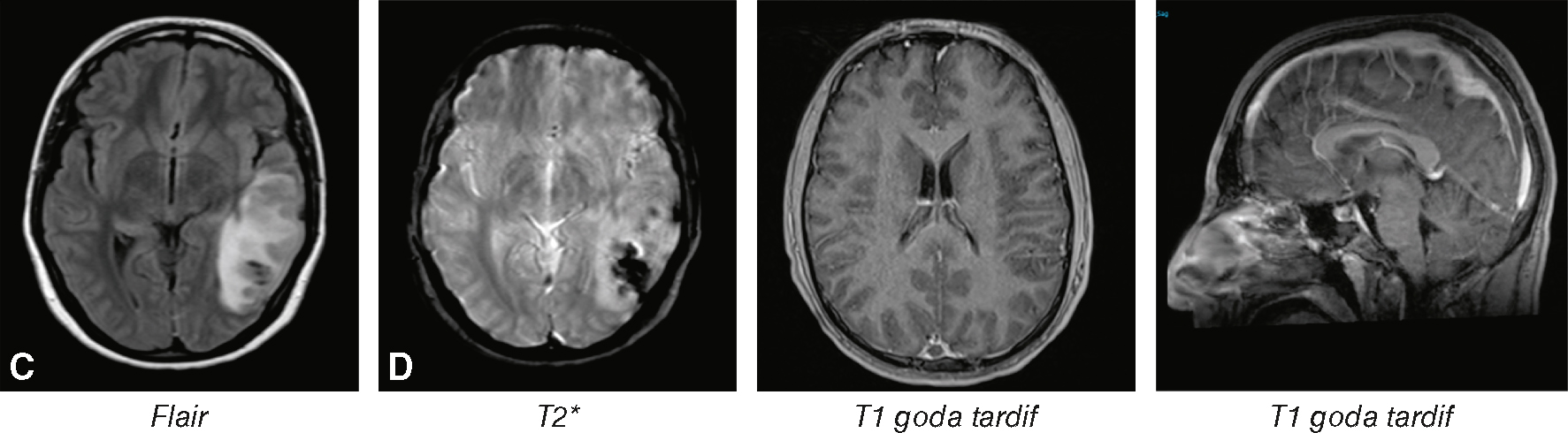
L'image montre quatre coupes d'IRM cérébrale, chacune utilisant une séquence différente pour visualiser différentes caractéristiques du cerveau. La première image, étiquetée "Flair", montre une coupe axiale du cerveau avec une séquence FLAIR (Fluid Attenuated Inversion Recovery), qui est utile pour détecter les lésions cérébrales, en particulier les zones de démyélinisation ou d'œdème. La deuxième image, étiquetée "T2", montre une coupe axiale avec une séquence T2 (T2 étoile), qui est sensible aux dépôts de fer et aux saignements, souvent utilisée pour détecter les microhémorragies. La troisième image, étiquetée "T1 gado tardif", montre une coupe axiale avec une séquence T1 après injection de gadolinium, un agent de contraste, qui aide à visualiser les zones de rupture de la barrière hémato-encéphalique, souvent associées à des tumeurs ou des inflammations. La quatrième image, également étiquetée "T1 gado tardif", montre une coupe sagittale du cerveau avec la même séquence T1 après injection de gadolinium, offrant une vue latérale pour une meilleure localisation des anomalies. Ces images sont intéressantes car elles montrent comment différentes séquences d'IRM peuvent être utilisées pour obtenir des informations complémentaires sur la structure et la pathologie du cerveau.
- A infarctus veineux
- B remaniement hémorragique
- C thrombose veineuse cérébrale
- D 704thrombose du sinus longitudinal supérieur
- E thrombose du sinus latéral gauche
![]() Question 3 – QRM
Question 3 – QRM
Vous avez diagnostiqué une thrombose veineuse cérébrale du sinus longitudinal supérieur avec infarctus veineux avec ramollissement hémorragique. Quels traitements instaurez-vous en urgence ?
- A complexe prothrombique humain (PPSB)
- B héparinothérapie à dose curative
- C héparinothérapie à dose préventive
- D AVK
- E aspirine
![]() Question 4 – QRM
Question 4 – QRM
Concernant les thromboses veineuses cérébrales :
- A elles sont la principale cause d’accident vasculaire cérébral chez le sujet jeune
- B elles peuvent être responsables d’un infarctus cérébral dont la topographie correspond volontiers à un territoire artériel
- C elles prédominent chez les femmes jeunes
- D elles contre-indiquent la réalisation d’une ponction lombaire
- E elles peuvent être responsables d’une hydrocéphalie
![]() Question 5 – QRM
Question 5 – QRM
Citez les causes potentielles ayant pu être responsables de cette thrombose veineuse cérébrale :
- A déficit en antithrombine III
- B sinusite
- C contraception orale
- D cancer
- E toutes les réponses sont justes
![]() Question 6 – QROC
Question 6 – QROC
Quelle est la séquelle neurologique la plus probable à attendre chez ce patient ?
KFP 10
Patiente de 40 ans, migraineuse, rapporte une céphalée brutale, il y a 3 jours, d’emblée maximale (EVA 10/10), inhabituelle, avec des nausées et vomissements, aggravée par les efforts. Son examen neurologique est normal.
![]() Question 1 – QRM
Question 1 – QRM
Quelles caractéristiques de la céphalée vous conduisent à réaliser une imagerie ?
- A aggravation par les efforts
- B mode d’installation brutal
- C aucune en urgence faire IRM en externe
- D caractère inhabituel
- E existence de nausées
![]() Question 2 – QRM
Question 2 – QRM
Vous suspectez une hémorragie sous-arachnoïdienne et réalisez un scanner cérébral, qui est normal. Le bilan suivant est effectué : GB : 5 700 G/L, Hb : 12,8 g/dL, plaquettes : 255 000/mm3, TP : 100 %, TCA : 28/32. Ponction lombaire : eau de roche, mesure de pression : 26 cmH2O, 100 hématies, 2 éléments, protéines : 0,39 g/L, glycorachie : 3,2 mmol/L, recherche des chromoprotéines : positive. Quelle est votre interprétation de la ponction lombaire et votre diagnostic ?
- A hémorragie sous-arachnoïdienne
- B méningite
- C hypertension intracrânienne
- D hyperprotéinorrachie
- E aspect macroscopique normal
![]() Question 3 – QRM
Question 3 – QRM
Vous retenez le diagnostic d’hémorragie sous-arachnoïdienne. L’angioscanner réalisé montre un anévrisme de l’artère communicante antérieure. Quelle est votre prise en charge ?
- A surveillance en unité de soins intensifs
- B embolisation en urgence de l’anévrisme
- C prescription de nimodipine
- D intubation-ventilation mécanique
- E recherche de signes d’ischémie cérébrale retardée
KFP 11 .
Vous êtes de garde aux urgences. Monsieur R., 25 ans, est amené par les pompiers pour perte de connaissance. Il est conscient quand vous le voyez. Il est apyrétique, TA : 12/8, pouls : 100, fréquence respiratoire : 20.
![]() Question 1 – QROC
Question 1 – QROC
Quel examen rapide devez-vous réaliser au lit du patient devant toute perte de connaissance ?
![]() Question 2 – QRP
Question 2 – QRP
À l’interrogatoire parmi cette liste, quels sont les trois éléments principaux qui orientent spécifiquement vers une crise d’épilepsie tonicoclonique généralisée ?
- A pâleur
- B mouvements cloniques prolongés (> 20 mouvements)
- C chute traumatisante
- D morsure latérale de la langue
- E contexte de survenue : effort
- F perte d’urine
- G amnésie des faits
- H hypotonie
- I sueurs
![]() Question 3 – QRP
Question 3 – QRP
À l’interrogatoire, quels sont les quatre éléments sur les antécédents ou contexte de survenue qui renforceraient votre hypothèse pour une crise d’épilepsie ?
- A antécédents de choc post-traumatique
- B contexte d’anxiété chronique
- C contexte post-prandial
- D contexte d’effort soutenu
- E sevrage en cannabis
- F sevrage en benzodiazépines
- G contexte de dette de sommeil importante
- H crise convulsive fébrile avant l’âge de 2 ans
- I prise de flécaïne
- J secousses myocloniques à l’endormissement
- K sensations de déjà-vu/déjà-vécu recurrentes les mois ou années précédentes
- L contexte de toux
705Réponses
KFP 1
Question 1
Item 76
Réponse : les troubles cognitifs dans le cadre de l’éthylisme chronique peuvent être dits liés à l’alcool (C), en rapport avec un syndrome de Korsakoff (D) ou une maladie de Marchiafava-Bignami (E). Les encé-phalopathies de Gayet-Wernicke (A), pellagreuse (B) et hépatique (G) sont responsables de syndrome confusionnel, et la myélinolyse centropontique (F) de troubles de la vigilance.
Question 2
Item 76
Réponse : la maladie de Marchiafava-Bignami, outre les troubles cognitifs, associe des troubles de l’équilibre à type d’astasie-abasie (C), une dysarthrie (D), un mutisme akinétique (F), et des signes de déconnexion calleuse (I). Un syndrome dysexécutif (A) peut s’observer dans toutes les atteintes cognitives liées à l’alcool. Les hallucinations visuelles (B) font craindre un delirium tremens, tandis que les fausses reconnaissances (E) et les fabulations (G) évoquent le syndrome de Korsakoff.
Question 3
Item 76
Réponse : la maladie de Marchiafava-Bignami se caractérise sur le plan neuroradiologique par un hyposignal T1 (H)/hypersignal T2 du corps calleux (F). L’atrophie cérébelleuse (A) et corticale (B) peut s’observer en cas d’éthylisme chronique. L’atrophie des corps mamillaires (C) évoque un syndrome de Korsakoff et un hypersignal T2 du pont (G), une myélinolyse centropontine.
KFP 2
Question 1
Item 88
Réponse : C, E
Question 2
Item 88
Réponse : A, B, D, E
KFP 3
Question 1
Item 99
Réponse : C, D, E, F, G, I
Question 2
Item 91
Réponse : A, C, E, H
KFP 4
Question 1
Item 101
Réponse : C, H
Question 2
Item 101
Réponse : zone de Ramsay-Hunt ou Ramsay-Hunt
Question 3
Item 101
Réponse : C, E
KFP 5
Question 1
Item 101
Réponse : B, C, D, E, F
Question 2
Item 101
Réponse : B, D
Question 3
Item 101
Réponse : trajet intra-axial (ou dans le tronc cérébral)
KFP 6
Question 1
Item 107
Réponse : B, C
Question 2
Item 91
Réponse : C, D, E
Question 3
Item 107
Réponse : A, B, C, D
KFP 7
Question 1
Items 105 et 342
Réponse : B, E, H
Commentaire : dans ce KFP, il vous est demandé d’identifier parmi ces propositions, les trois gestes à effectuer immédiatement et en urgence vitale. On cherche donc à identifier les éléments urgents permettant d’évaluer le risque, le danger de décompensation cardiaque et respiratoire et éventuellement stabiliser le patient. En arrivant sur les lieux, il faut immédiatement évaluer les fonctions vitales du patient afin d’en préciser la gravité, évaluer également son niveau de conscience et de vigilance et, enfin, réaliser une glycémie capillaire pour éliminer d’emblée un coma hypoglycémique. Obtenir des informations auprès des témoins, contacter la régulation, collecter les 706ntécédents ou traitements, voire mettre en place un collier cervical, seront à faire une fois le patient évalué et stabilisé. Ici, aucune indication sur la présence d’une crise convulsive en cours, donc pas de clonazé-pam indiqué dans l’immédiat.
Question 2
Item 342
Réponse : échelle (ou score) de Glasgow
Question 3
Item 342
Réponse : B, D, F
Commentaire : pas de clonazépam car pas de crise en cours. Pas d’antibiotique car aucun signe infectieux. L’intubation est nécessaire devant le coma profond et les signes de décompensation respiratoire.
KFP 8
Item 340 – Accidents vasculaires cérébraux
Question 1
Item 340
Réponse : A
Commentaire : il s’agit d’un trouble du langage invalidant (mutisme) associé à un déficit moteur non invalidant (paralysie faciale). Le patient n’ayant pas eu de communication verbale après avoir quitté son fils, la dernière fois où on a pu constaté qu’il parlait bien remontait à 20 h 30.
Question 2
Item 340
Réponse : A, B, E
Commentaire : l’IRM permet de confirmer le diagnostic d’infarctus cérébral et de rechercher un mismatch FLAIR-diffusion faisant évoquer un horaire de début de moins de 4 h 30 compatible avec une throm-bolyse intraveineuse. L’angio-IRM permet d’identifier un thrombus proximal qui permet de poser l’indication d’une thrombectomie mécanique. La mesure de l’INR est indispensable pour envisager une éventuelle thrombolyse intraveineuse qui ne sera possible que si sa valeur est inférieure à 1,7.
Question 3
Item 340
Réponse : C
Commentaires : l’infarctus cérébral survient chez un patient en fibrillation atriale avec séquelle controlaté-rale qui pourrait faire discuter une hypothèse cardio-embolique. Cependant cet accident survient alors que l’INR indique une anticoagulation efficace et vous identifiez une probable sténose carotidienne homo-latérale (souffle carotidien) chez un patient athéro-mateux (coronaropathie) renforçant l’hypothèse de la sténose carotidienne athéromateuse symptomatique. L’absence de fièvre n’est pas en faveur d’une endocardite malgré la présence d’un souffle cardiaque. L’aphasie n’est pas un signe clinique évocateur d’un infarctus par microangiopathie.
KFP 9
Question 1
Item 342
Réponse : A
Commentaires : le tableau clinique n’est pas évocateur d’une localisation médullaire mais d’une souffrance encéphalique avec signe de focalisation (aphasie) et d’hypertension intracrânienne (VI droit). La ponction lombaire ne pourra être envisagée qu’après exclusion d’un syndrome de masse intracrânien en raison des manifestations focales. L’EEG sera à réaliser dans un second temps.
Question 2
Item 340
Réponse : A, B, C, D
Commentaire : il existe un signe du delta confirmant l’hypothèse de thrombose du sinus longitudinal supérieur.
Question 3
Item 340
Réponse : B
Commentaire : une anticoagulation curative est requise à la phase aiguë d’une thrombose veineuse cérébrale même en présence d’un remaniement hémorragique, car il est la conséquence de l’hyper-pression veineuse.
Question 4
Item 340
Réponse : C, E
Question 5
Item 340
Réponse A; B; C
Commentaire : pas de contraception orale œstropro-gestative à considérer car il s’agit d’un homme.
Question 6
Item 340
Réponse : troubles cognitifs
KFP 10
Question 1
Items 100 et 341
Réponse : B, D
Commentaire : toute céphalée brutale doit conduire à éliminer une HSA. Chez les patients migraineux le caractère inhabituel représente un autre élément qui constitue l’indication à une imagerie.
707Question 2
Item 341
Réponse : A, C, E
Commentaire : l’analyse du liquide cérébrospinal montre la présence d’une hémorragie (> 5 hématies) et une hypertension intracrânienne (pression d’ouverture > 25 cmH2O). Il n’y a pas de méningite car le nombre d’éléments est inférieur à 5/mm3.
Question 3
Item 341
Réponse : A, B, C, E
Commentaire : il s’agit d’une urgence thérapeutique avec engagement du pronostic vital. La surveillance en soins intensifs ou réanimation est nécessaire. Il est urgent d’exclure l’anévrisme pour prévenir le resaignement. Parmi les complications redoutées, la survenue d’une ischémie cérébrale retardée justifie la prescription systématique d’un traitement inhibiteur calcique par nimodipine. Une intubation n’est pas indiquée en l’absence de défaillance respiratoire et/ou troubles de la conscience.
KFP 11
Question 1
Item 342
Réponse : glycémie capillaire
Commentaire : la glycémie capillaire est normale.
Question 2
Items 105 et 342
Réponse : B, D, G
Question 3
Items 105 et 342
Réponse : F, G, H, K
