Situations de départ
 27 Chute de la personne âgée.
27 Chute de la personne âgée.
 42 Hypertension artérielle.
42 Hypertension artérielle.
 121 Déficit neurologique sensitif et/ou moteur.
121 Déficit neurologique sensitif et/ou moteur.
 174 Traumatisme facial.
174 Traumatisme facial.
 178 Demande/prescription raisonnée et choix d’un examen diagnostique.
178 Demande/prescription raisonnée et choix d’un examen diagnostique.
 208 Hyperglycémie.
208 Hyperglycémie.
Objectifs pédagogiques
 Diagnostiquer une anomalie de la vision d’apparition brutale.
Diagnostiquer une anomalie de la vision d’apparition brutale.
 Identifier les situations d’urgence et planifier leur prise en charge.
Identifier les situations d’urgence et planifier leur prise en charge.
Hiérarchisation des connaissances
| Rang | Rubrique | Intitulé | Descriptif |
|---|---|---|---|
| Diagnostic positif | Savoir déterminer si un trouble visuel est mono- ou binoculaire | ||
| Définition | Connaître la définition, la signification, et la démarche étiologique devant une cécité monoculaire transitoire | ||
| Diagnostic positif, contenu multimédia | Savoir interpréter un réflexe photomoteur direct et consensuel (objectif commun avec item 81 – altération chronique de la vision) | ||
| Examens complémentaires | Connaître les principaux examens complémentaires en ophtalmologie et leurs indications* | ||
| Étiologies | Connaître les principales causes d’atteinte des voies visuelles et du nerf optique et identifier les étiologies nécessitant une prise en charge urgente (neuropathie optique ischémique antérieure artéritique, œdème papillaire) | ||
| Identifier une urgence | Conduite à tenir devant une baisse de vision brutale avec œil blanc et identification des urgences | ||
| Examens complémentaires | Indications de l’imagerie devant un trouble visuel récent | ||
| Diagnostic positif | Connaître les signes cliniques (y compris fond d’œil) des affections vasculaires de la rétine (occlusion de l’artère centrale de la rétine, occlusion de la veine centrale de la rétine), leurs complications (néovascularisation, glaucome néovasculaire, œdème maculaire) et les principes de traitement | ||
| Diagnostic positif | Connaître les signes cliniques (y compris fond d’œil) d’une neuropathie optique (neuropathie optique ischémique antérieure, névrite optique rétrobulbaire, œdème papillaire) | ||
| Diagnostic positif | Savoir évoquer le diagnostic d’aura visuelle migraineuse | ||
| Diagnostic positif | Connaître les diagnostics différentiels de l’aura visuelle migraineuse | ||
| Contenu multimédia | Photographie d’un œdème papillaire | ||
| Contenu multimédia | Photographie d’un champ visuel des deux yeux avec hémianopsie (quadranopsie) latérale homonyme (ou bitemporale) | ||
| Identifier une urgence | Savoir évoquer un décollement de rétine | ||
| Diagnostic positif | Connaître la présentation clinique, les modes de survenue, les facteurs de risque des décollements de rétine* | ||
| Diagnostic positif | Connaître les signes cliniques (y compris fond d’œil) d’une hémorragie du vitré et ses principales causes* |

I 27Pour comprendre
- •
 Un trouble brutal de la vision se manifeste généralement par une cécité ou une vision floue, mais peut parfois se présenter sur un mode plus atypique : phosphènes, déformation des images, éblouissement.
Un trouble brutal de la vision se manifeste généralement par une cécité ou une vision floue, mais peut parfois se présenter sur un mode plus atypique : phosphènes, déformation des images, éblouissement. - • Dans la grande majorité des cas, il résulte d’une atteinte du système visuel, depuis le globe oculaire jusqu’au cortex occipital. Plus rarement, en cas de vision floue, il peut relever d’une atteinte des voies oculomotrices, de type parésie ou nystagmus.
- • Un trouble visuel monoculaire relève d’une atteinte du globe oculaire ou du nerf optique. L’examen ophtalmologique constitue le premier temps fondamental pour en identifier l’étiologie. Un trouble visuel binoculaire relève le plus souvent d’une atteinte cérébrale.
- • Les causes d’un trouble brutal de la vision sont nombreuses et de gravité variable. La démarche diagnostique repose sur l’interrogatoire, l’examen ophtalmologique et neurologique.
28Le caractère brutal du trouble visuel, qu’il soit transitoire ou constitué, évoque un mécanisme vasculaire ischémique. Le modèle en est la cécité monoculaire transitoire (amaurose fugace). Une prise en charge urgente est nécessaire pour en identifier la cause et débuter un traitement de prévention secondaire.
Les deux autres urgences principales en pathologie ophtalmologique sont le décollement de rétine et la crise aiguë de fermeture de l’angle iridocornéen.
L’aura visuelle de la migraine est le trouble visuel de cause cérébrale le plus fréquent.
II Conditions générales du diagnostic
A Interrogatoire
1 Type du trouble visuel
- • Baisse de la vue, du simple flou à la cécité, intéressant tout ou partie du champ de vision.
- • Autres manifestations : phosphènes (taches lumineuses, éclairs), photophobie (intolérance à la luminosité), déformations de la perception (métamorphopsies : lignes droites perçues comme ondulées; dyschromatopsie : trouble de la perception des couleurs), diplopie (vision double), hallucinations élaborées.
2 Modalités d’installation
- • Installation brutale (d’une seconde à l’autre) ou progressive.
- • Caractère permanent ou régressif du déficit.
- • Durée.
- • Existence d’épisodes antérieurs du même type.
3 Caractère monoculaire ou binoculaire
- • Un trouble visuel monoculaire implique une atteinte de l’œil ou du nerf optique.
- • Un trouble visuel binoculaire correspond généralement à une atteinte du chiasma ou des voies visuelles rétrochiasmatiques, plus rarement à une atteinte bilatérale de l’œil ou du nerf optique.
- • L’occlusion successive de chaque œil est la seule manière simple d’affirmer le caractère monoculaire ou binoculaire du trouble. Si le trouble visuel a disparu, il est donc fondamental de demander au patient s’il avait effectué un test d’occlusion alternée de chaque œil. Si la vision est décrite comme floue mais uniquement en condition binoculaire, il s’agit vraisemblablement d’une atteinte oculomotrice (forme fruste de diplopie, voir chapitre 13).
4 Présence d’une douleur associée
Type et localisation de la douleur (oculaire, orbitaire, céphalées, cervicalgies).
5 29Contexte
- • Circonstances de survenue (traumatisme, position de la tête, activité physique, chaleur ambiante).
- • Antécédents ophtalmologiques.
- • Âge.
- • Facteurs de risque vasculaire.
B Examen physique
1 Examen ophtalmologique
Il est du ressort de l’ophtalmologiste, même si la détection d’un œil rouge, d’une exophtalmie, d’une inégalité pupillaire, d’une amputation du champ de vision, d’une limitation des mouvements oculaires relève de tout examen médical.
Il précise en particulier :
- • la valeur de l’acuité visuelle, de loin et de près, avec correction optique si nécessaire; chez les patients présentant une acuité visuelle effondrée, on peut évaluer la distance pour compter les doigts ou la persistance d’une perception lumineuse;
- • la réactivité pupillaire : réflexe photomoteur direct et réflexe photomoteur consensuel à l’éclairement de l’œil controlatéral;
- •
 l’examen du globe oculaire et de ses annexes au biomicroscope (lampe à fente) : paupières (corps étranger), conjonctive (hyperhémie), cornée (kératite, plaie), chambre antérieure (effet Tyndall), iris (état et motilité des pupilles), cristallin (cataracte);
l’examen du globe oculaire et de ses annexes au biomicroscope (lampe à fente) : paupières (corps étranger), conjonctive (hyperhémie), cornée (kératite, plaie), chambre antérieure (effet Tyndall), iris (état et motilité des pupilles), cristallin (cataracte); - •
 l’examen du fond d’œil après dilatation pupillaire, sauf en cas de crise aiguë de fermeture de l’angle :
l’examen du fond d’œil après dilatation pupillaire, sauf en cas de crise aiguë de fermeture de l’angle : -
- –
 vitré (hémorragie), rétine (décollement), vaisseaux (occlusion), macula (œdème), papille (œdème);
vitré (hémorragie), rétine (décollement), vaisseaux (occlusion), macula (œdème), papille (œdème);
- –
- •
 la mesure du tonus oculaire (glaucome);
la mesure du tonus oculaire (glaucome); - • le champ visuel de chaque œil; au lit du patient, le champ visuel peut être évalué par un examen aux doigts (champ visuel par confrontation).
2 Examen neurologique
- • Étude de l’oculomotricité (paralysies, nystagmus).
- • Recherche de signes associés de localisation neurologique (syndrome pyramidal, trouble de la reconnaissance visuelle, de la mémoire, de la lecture, du langage, etc.).
3 Examen cardiovasculaire
- • Pression artérielle.
- • Fréquence cardiaque.
- • Palpation des pouls temporaux.
- • Auscultation cardiaque et des artères carotides.
C 30Examens complémentaires
Les examens complémentaires sont orientés par l’interrogatoire et l’examen physique et peuvent comporter, selon la topographie lésionnelle présumée et les hypothèses diagnostiques :
- •
 suspicion d’atteinte oculaire : échographie orbitaire en mode B (hémorragie du vitré empêchant la visualisation du fond d’œil), tomographie en cohérence optique (optical cohérence tomographyou OCT), angiographie rétinienne à la fluorescéine…;
suspicion d’atteinte oculaire : échographie orbitaire en mode B (hémorragie du vitré empêchant la visualisation du fond d’œil), tomographie en cohérence optique (optical cohérence tomographyou OCT), angiographie rétinienne à la fluorescéine…; - • suspicion d’atteinte des nerfs optiques : IRM des nerfs optiques, potentiels évoqués visuels.;
- • suspicion d’atteinte chiasmatique ou rétrochiasmatique : IRM cérébrale ou, à défaut, scanner; enregistrement du champ visuel;
- • mécanisme vasculaire : échographie Doppler des troncs supra-aortiques, échocardiogra-phie, Holter-ECG, bilan biologique (évaluation d’une anomalie lipidique, recherche d’un diabète).;
- • mécanisme inflammatoire : vitesse de sédimentation, ponction lombaire…
III Raisonnement diagnostique
![]() Le raisonnement diagnostique repose sur l’identification et la caractérisation du trouble visuel, l’établissement d’hypothèses concernant la topographie de l’atteinte, le mécanisme et, enfin, la cause sous-jacente (fig. 3.1). La première étape consiste à déterminer si l’atteinte visuelle est monoculaire ou binoculaire, ce qui ne peut parfois pas être déterminé avec certitude si les troubles ont déjà régressé sans que le patient ait réalisé de test d’occlusion alternée des yeux.
Le raisonnement diagnostique repose sur l’identification et la caractérisation du trouble visuel, l’établissement d’hypothèses concernant la topographie de l’atteinte, le mécanisme et, enfin, la cause sous-jacente (fig. 3.1). La première étape consiste à déterminer si l’atteinte visuelle est monoculaire ou binoculaire, ce qui ne peut parfois pas être déterminé avec certitude si les troubles ont déjà régressé sans que le patient ait réalisé de test d’occlusion alternée des yeux.
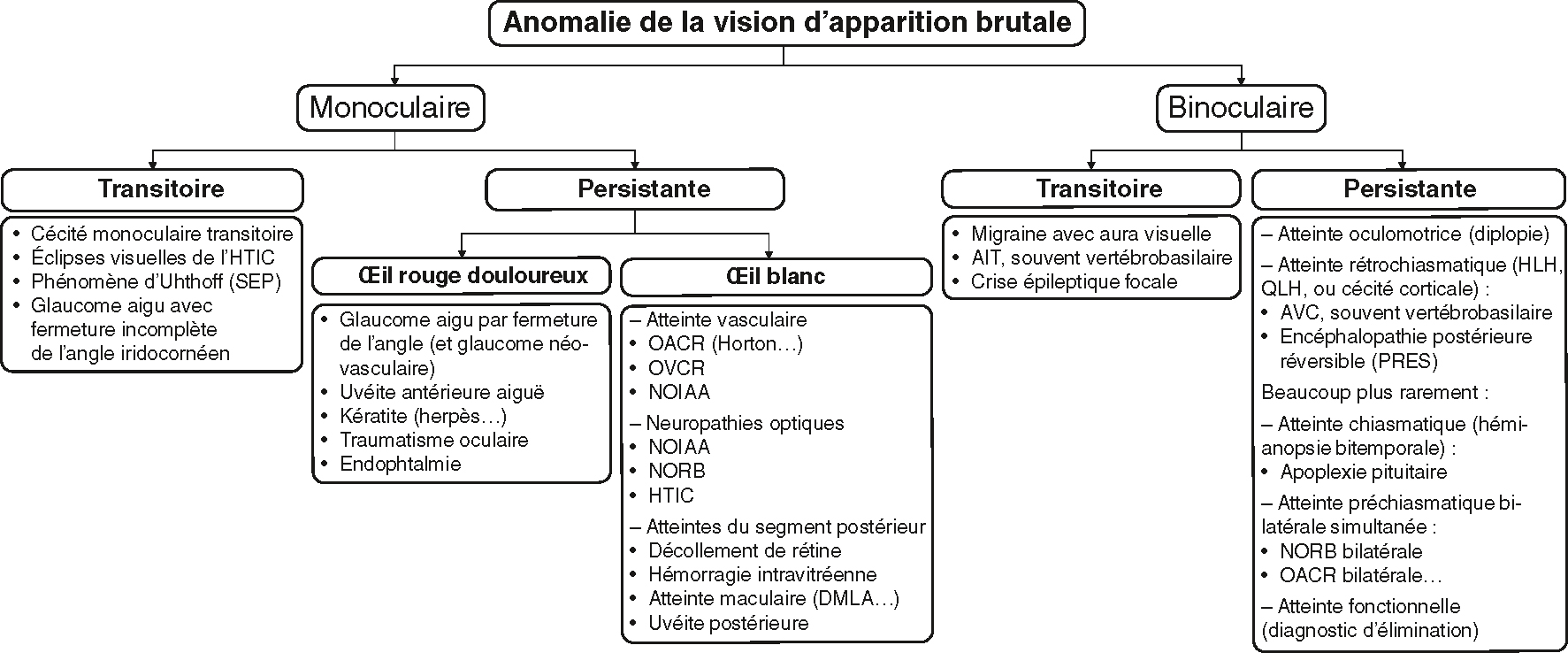

AIT : accident ischémique transitoire; HLH : hémianopsie latérale homonyme; QLH : quadranopsie latérale homonyme; HTIC : hypertension intracrânienne; SEP : sclérose en plaques; OACR : occlusion de l’artère centrale de la rétine; OVCR : occlusion de la veine centrale de la rétine; NOIAA : neuropathie optique ischémique antérieure aiguë; NORB : névrite optique rétrobulbaire; DMLA : dégénérescence maculaire liée à l’âge; PRES : posterior reversible encephalopathy syndrome (syndrome d’encéphalopathie postérieure réversible).
Un arbre diagnostique structuré qui guide l'évaluation des anomalies visuelles soudaines en apparence, selon les propriétés du monoculaire ou du binoculaire et de sa durée (transitoire ou persistante). Dans le cas des lésions monoculaires temporaires, les causes comprennent la cécité monoculaire temporaire, l'éclipse solaire visuelle associée à l'hypertension intracrânienne (HTIC) et au phénomène d'Ustoff de sclérose en plaques (MS) ou de glaucome aigu. Si les dommages monoculaires sont persistants, il diffère de la douleur oculaire avec la pathogenèse telle que le glaucome aigu, la kératite, la neuropathie optique, l'occlusion vasculaire (OACR, OVCR) et même la dégénérescence maculaire. Dans le cas des troubles binoculaires, les origines temporaires incluent la migraine, l'AIT ou la crise de mise au point, mais les formes persistantes peuvent provoquer des dommages corticaux, kaismiques ou fonctionnels.
IV 31Atteinte visuelle monoculaire
Un trouble visuel monoculaire signe une atteinte préchiasmatique (œil ou nerf optique, fig. 3.2). La démarche repose avant tout sur l’examen oculaire, la recherche d’un déficit pupillaire afférent relatif (qui évoque alors une atteinte du nerf optique si la rétine est normale : voir encadré p. 34), et le fond d’œil (œdème ou hémorragies de la papille, pâleur ou occlusion vasculaire de la rétine).
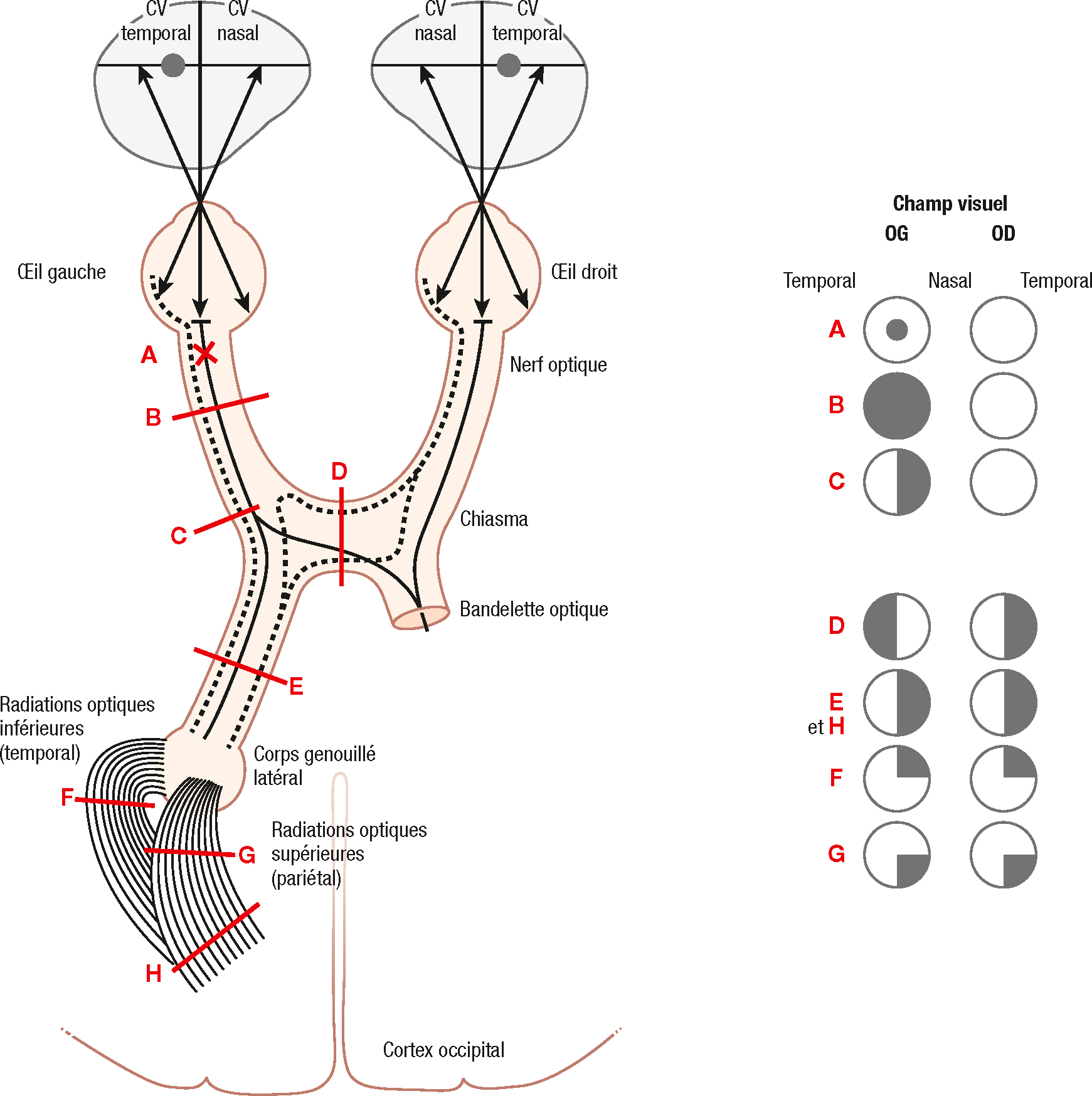
 Localisation de la lésion en fonction de l’atteinte du champ visuel.
Localisation de la lésion en fonction de l’atteinte du champ visuel. A. Scotome central de l’œil gauche par atteinte du faisceau maculaire de l’œil gauche.
B. Cécité unilatérale gauche totale par lésion complète du nerf optique gauche.
C. Hémianopsie latérale droite de l’œil gauche par compression latérale du chiasma.
D. Hémianopsie bitemporale par lésion chiasmatique.
E. Hémianopsie latérale homonyme droite par atteinte de la bandelette optique gauche.
F. Quadranopsie latérale homonyme droite supérieure par atteinte des radiations optiques gauches inférieures.
G. Quadranopsie latérale homonyme droite inférieure par atteinte des radiations optiques gauches supérieures.
H. Hémianopsie latérale homonyme droite par atteinte du cortex occipital gauche. (Ce que le patient ne voit pas est représenté en noir.)
Illustration de Carole Fumat.
Schéma anatomique du système visuel central illustrant la corrélation entre la localisation d’une lésion sur le trajet des voies optiques et les altérations du champ visuel. L’image montre les nerfs optiques, le chiasma, les bandelettes optiques, les radiations optiques et le cortex occipital, avec huit niveaux de section (A à H) indiqués en rouge. Chaque niveau correspond à un déficit visuel précis représenté à droite. Par exemple, une lésion au point B entraîne une cécité monoculaire gauche, tandis qu’une lésion au niveau D génère une hémianopsie latérale homonyme. Les lésions plus postérieures (F à H) affectent spécifiquement des quadrants visuels selon l’atteinte des radiations supérieures ou inférieures. Ce schéma permet d’associer une anomalie du champ visuel à une région précise des voies visuelles.
32On distingue schématiquement les troubles visuels monoculaires transitoires, qui ont le plus souvent régressé au moment de l’examen clinique initial, et les troubles persistants, parfois appelés constitués (fig. 3.1).
A Atteinte visuelle monoculaire transitoire
1 Cécité monoculaire transitoire (amaurose fugace)
- • Clinique :
-
- – déficit brutal de la vision, d’évolution habituellement régressive en moins de 10 minutes (accident ischémique transitoire rétinien);
- – les symptômes peuvent être à type de cécité totale, simple flou visuel, amputation du champ de vision de l’œil concerné;
- –
 le plus souvent isolée, elle peut s’associer à des signes neurologiques controlatéraux en cas d’ischémie hémisphérique concomitante (par exemple, syndrome optico-pyramidal : cécité monoculaire transitoire du côté de la lésion et hémiparésie controlatérale).
le plus souvent isolée, elle peut s’associer à des signes neurologiques controlatéraux en cas d’ischémie hémisphérique concomitante (par exemple, syndrome optico-pyramidal : cécité monoculaire transitoire du côté de la lésion et hémiparésie controlatérale).
-
• Mécanisme : généralement embolique; la mise en évidence d’emboles de cholestérol au niveau des bifurcations artérielles à l’examen du fond d’œil est rare, mais pathognomo-nique (fig. 3.3).
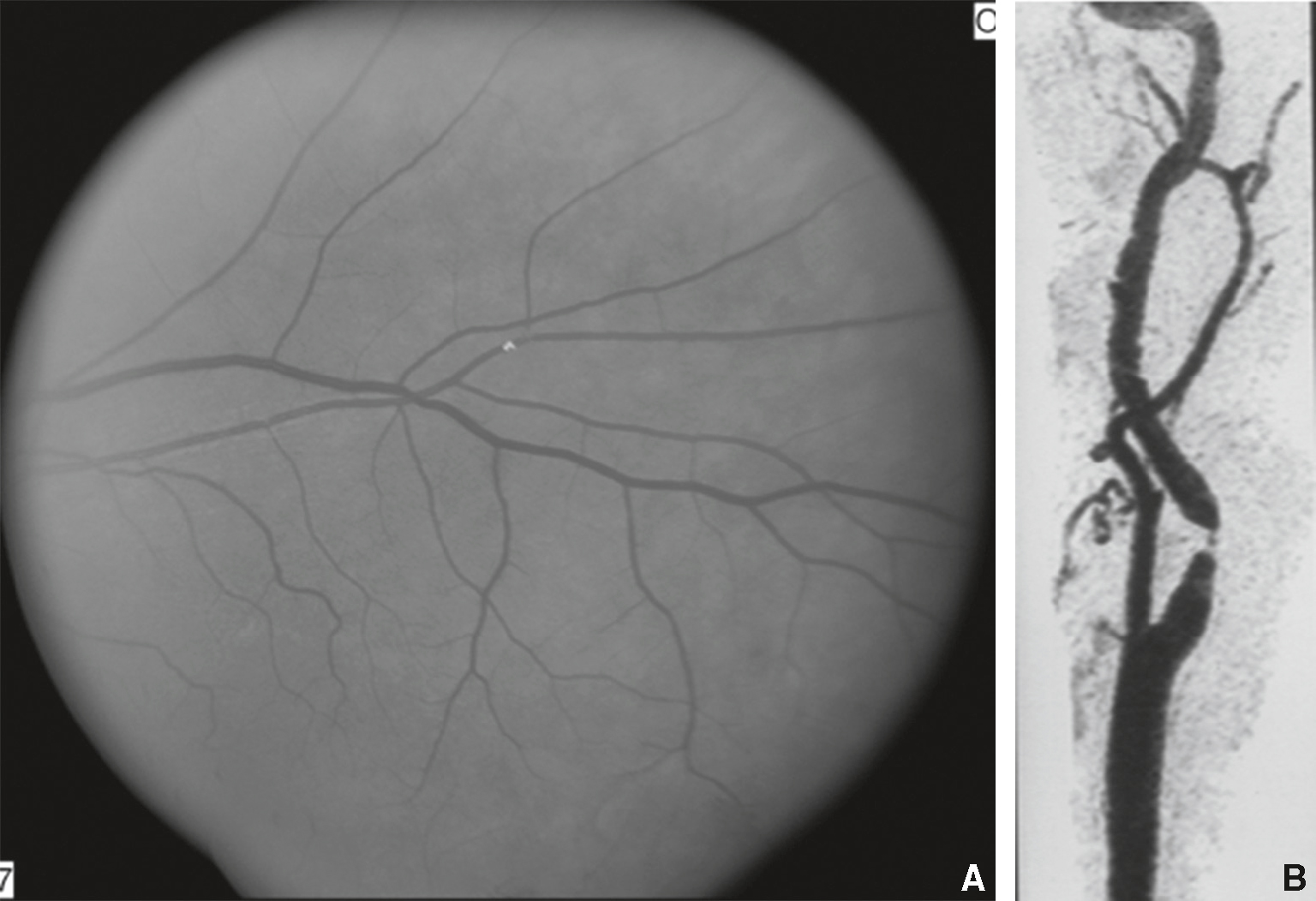
Fig. 3.3  Cécité monoculaire transitoire d’origine embolique (amaurose fugace).
Cécité monoculaire transitoire d’origine embolique (amaurose fugace).
A. Embole de cholestérol visible au fond d’œil. B. Sténose athéromateuse serrée de l’artère carotide interne au cou en angioscanner.Image combinée illustrant une amaurose fugace, manifestation de cécité monoculaire transitoire d’origine embolique. La vue A correspond à une photographie du fond d’œil en angiographie, montrant le réseau vasculaire rétinien avec un flux interrompu au niveau d’une branche artérielle centrale, typique d’un embole obstruant temporairement la circulation. L’image B, en tomodensitométrie ou angioscanner, révèle une sténose significative ou une plaque athéromateuse ulcérée au niveau de l’artère carotide interne, probable source emboligène. Ce lien entre embolie carotidienne et ischémie rétinienne transitoire est essentiel pour évaluer le risque d’AVC et orienter la prise en charge en urgence.
- •
 Il s’agit d’une urgence diagnostique en raison du risque de survenue d’un accident ischémique constitué de la rétine (occlusion de l’artère centrale ou de ses branches), ou même d’infarctus cérébral.
Il s’agit d’une urgence diagnostique en raison du risque de survenue d’un accident ischémique constitué de la rétine (occlusion de l’artère centrale ou de ses branches), ou même d’infarctus cérébral. - • 33Causes :
-
- – sténose ou occlusion carotidiennes athéromateuses, qui peuvent être responsables d’épisodes répétitifs de cécité monoculaire transitoire homolatérale; il y a indication à un examen des vaisseaux du cou en urgence (échographie Doppler, angio-IRM ou angioscanner);
- – après 50 ans, il faut systématiquement évoquer une maladie de Horton et faire pratiquer en urgence vitesse de sédimentation et CRP;
- –
 la cécité monoculaire transitoire peut relever d’une origine cardioembolique, justifiant la réalisation d’un bilan complémentaire (ECG, échocardiographie, Holter-ECG).
la cécité monoculaire transitoire peut relever d’une origine cardioembolique, justifiant la réalisation d’un bilan complémentaire (ECG, échocardiographie, Holter-ECG).
2 œdème papillaire de stase par hypertension intracrânienne (HTIC) (fig. 3.4)
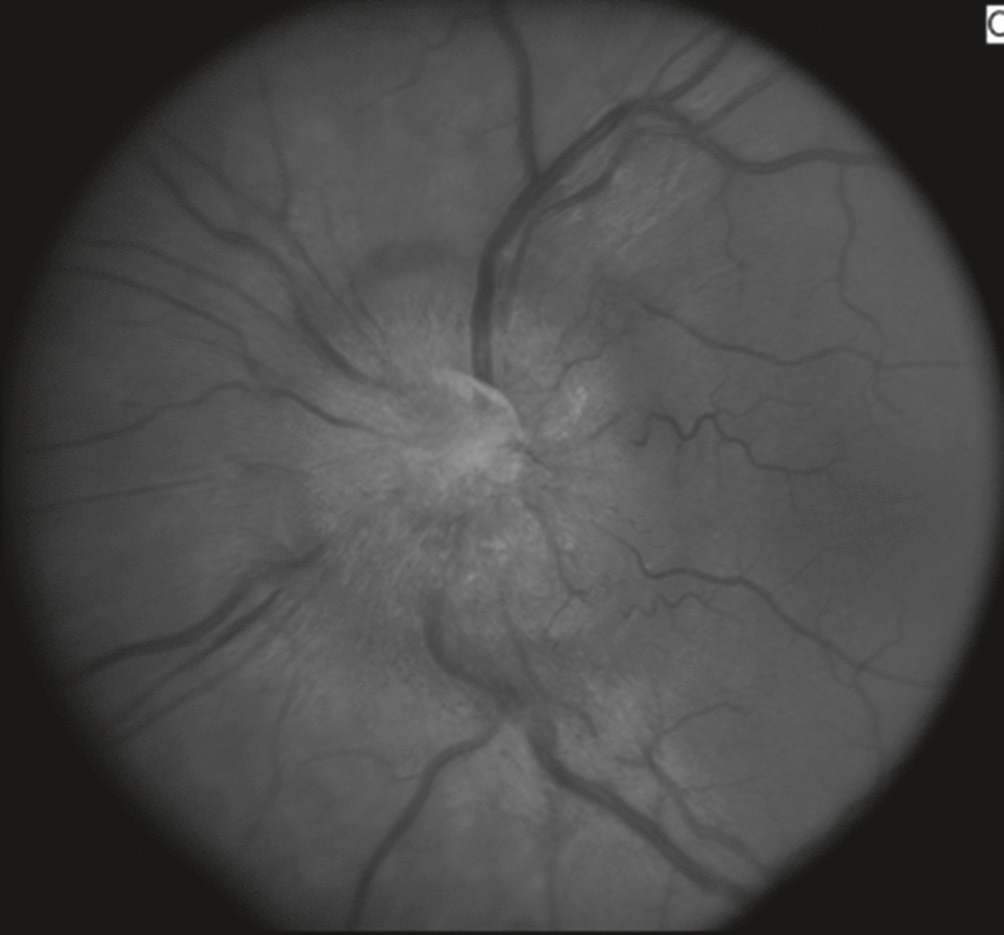
 œdème papillaire de stase.
œdème papillaire de stase.Cette image en niveaux de gris montre un fond d’œil avec un œdème papillaire de stase, observé à travers une photographie du nerf optique. Le disque optique apparaît flou, surélevé et ses bords sont indistincts, traduisant un gonflement anormal. Les vaisseaux rétiniens, en particulier les veines, sont dilatés et tortueux, convergeant de manière exagérée vers la papille. L’arrière-plan présente une texture granuleuse indiquant une infiltration diffuse du liquide interstitiel autour de la tête du nerf optique. L’aspect global suggère une hypertension intracrânienne aiguë ou chronique. L’irrégularité de la vascularisation péripapillaire, associée à une hyperréflectivité centrale, accentue la perte de définition du relief physiologique de la papille, ce qui est typique d’un œdème papillaire de stase sévère et potentiellement bilatéral.
- •
 Clinique :
Clinique : -
- – éclipses visuelles à type de flou visuel uni- ou bilatéral, durant quelques secondes, survenant lors des changements de position;
- – les autres signes d’HTIC sont habituellement associés.
- • Imagerie cérébrale à réaliser en urgence.
- •
 Causes variées : tumeur cérébrale, hémorragie cérébrale ou méningée, méningite, thrombose veineuse cérébrale, formes idiopathiques d’HTIC chez la femme jeune et obèse.
Causes variées : tumeur cérébrale, hémorragie cérébrale ou méningée, méningite, thrombose veineuse cérébrale, formes idiopathiques d’HTIC chez la femme jeune et obèse.
3 Phénomène d’Uhthoff
- • Clinique : flou visuel durant quelques minutes, survenant lors de l’effort physique ou de l’exposition à la chaleur.
- • Mécanisme et causes : traduit une séquelle de neuropathie optique, le plus souvent inflammatoire (sclérose en plaques).
4 34Crise aiguë de fermeture de l’angle iridocornéen
- •
 Clinique : cause trompeuse d’amaurose transitoire lorsqu’elle ne s’accompagne pas de douleurs.
Clinique : cause trompeuse d’amaurose transitoire lorsqu’elle ne s’accompagne pas de douleurs. - • Facteur favorisant classique : hypermétropie, médicament atropinique.
B Atteinte visuelle monoculaire persistante
1 œil rouge douloureux
- • Cette situation correspond à une urgence ophtalmologique.
- • Causes à évoquer :
-
- – crise aiguë de fermeture de l’angle iridocornéen;
- –
 glaucome néovasculaire, uvéite antérieure aiguë, kératite aiguë (notamment herpétique), traumatisme oculaire (plaie cornéenne), endophtalmie (contexte postopératoire).
glaucome néovasculaire, uvéite antérieure aiguë, kératite aiguë (notamment herpétique), traumatisme oculaire (plaie cornéenne), endophtalmie (contexte postopératoire).
2 œil blanc
a Atteintes vasculaires (rétine, nerf optique)
Occlusion de l’artère centrale de la rétine (OACR)
- • Clinique : déficit visuel massif et indolore.
- • Fond d’œil caractéristique : artères grêles, rétine diffusément pâle sauf dans la région maculaire, d’aspect rouge cerise.
- • Causes : athérome carotidien, cardiopathie emboligène, maladie de Horton (à évoquer systématiquement).
Occlusion de la veine centrale de la rétine (OVCR)
- • Clinique : baisse visuelle rapidement progressive, indolore.
- • Fond d’œil caractéristique : hémorragies rétiniennes, veines dilatées, œdème papillaire.
- • Causes : athérosclérose, plus rarement syndrome d’hyperviscosité.
Neuropathie optique ischémique antérieure aiguë (NOIAA)
![]() Voir ci-dessous Neuropathies optiques.
Voir ci-dessous Neuropathies optiques.
b Neuropathies optiques
Devant une baisse d’acuité visuelle unilatérale non expliquée par les anomalies du fond d’œil, la présence d’un déficit pupillaire afférent relatif est un signe sensible et spécifique de neuropathie optique unilatérale (voir encadré ci-dessous).
35Neuropathie optique ischémique antérieure aiguë (NOIAA)
- •
 Clinique :
Clinique : -
- – déficit visuel brutal et indolore, souvent au réveil, de sévérité variable;
-
– amputation altitudinale du champ visuel caractéristique (fig. 3.5);
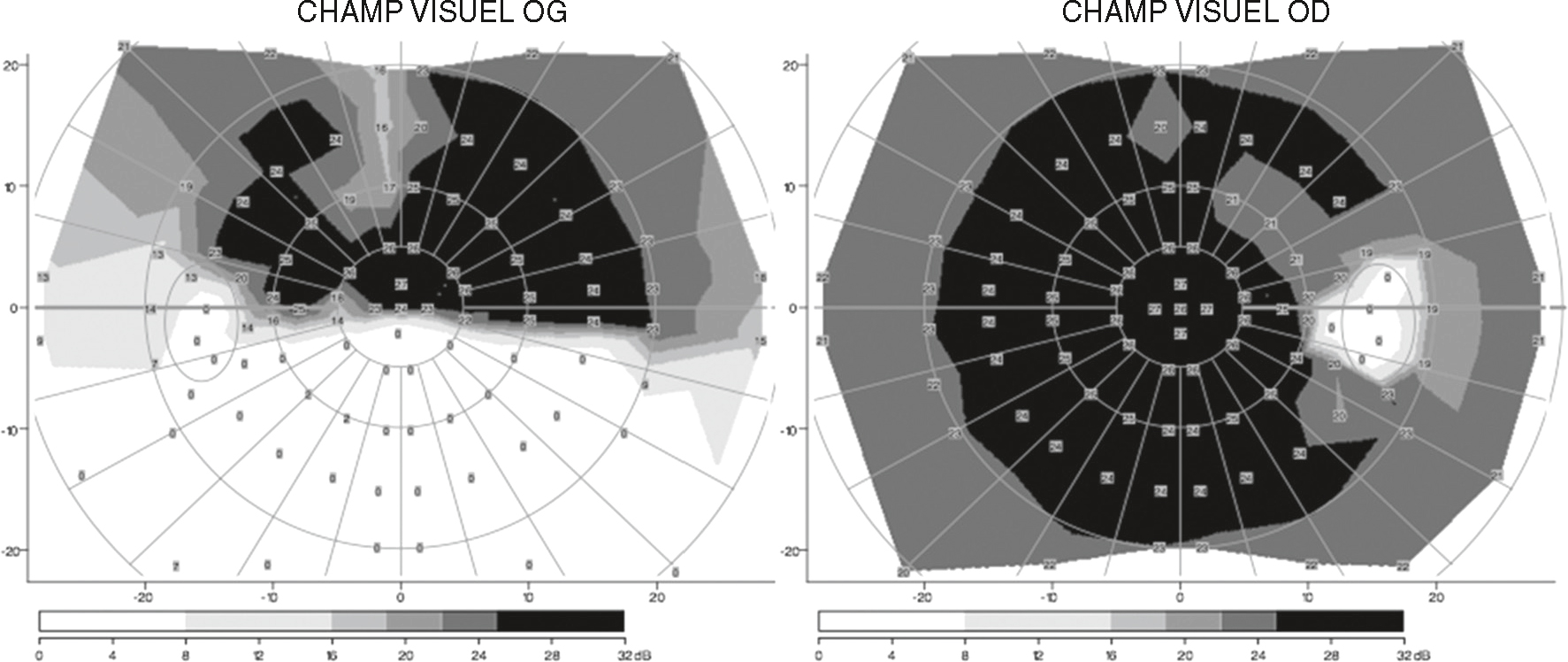
Fig. 3.5  Amputation altitudinale inférieure du champ visuel de l’œil gauche secondaire à une neuropathie optique ischémique antérieure aiguë (examen du champ visuel automatisé).
Amputation altitudinale inférieure du champ visuel de l’œil gauche secondaire à une neuropathie optique ischémique antérieure aiguë (examen du champ visuel automatisé).Les cartes de champ visuel automatisé présentées ici comparent l’œil gauche (OG) à droite de l’image et l’œil droit (OD) à gauche. Le graphique de l’OG montre une amputation nette de la moitié inférieure du champ visuel, visible par l’absence quasi complète de sensibilité dans les régions inférieures, ce qui est typique d’une atteinte altitudinale inférieure. L’OD présente un champ visuel globalement conservé avec une sensibilité centrale et périphérique bien préservée. Les zones noires correspondent à des pertes totales de perception, tandis que les dégradés de gris indiquent des sensibilités réduites. Cet aspect est caractéristique d’une neuropathie optique ischémique antérieure aiguë unilatérale.
- – déficit pupillaire afférent relatif constant si elle est unilatérale (voir encadré ci-dessus).
- – Fond d’œil : œdème papillaire, hémorragies papillaires.
- • Mécanisme : ischémie aiguë de la tête du nerf optique par occlusion dans le territoire des artères ciliaires postérieures (branches de l’artère ophtalmique).
- • Causes : dans 90 % des cas, la NOIAA relève de la maladie athéromateuse (présence de facteurs de risque vasculaire) et, dans 10 % des cas, d’une maladie de Horton où un traitement corticoïde précoce empêche alors la bilatéralisation du déficit visuel.
Neuropathie inflammatoire (névrite optique)
- • Clinique :
-
- – baisse d’acuité visuelle monoculaire douloureuse s’installant en quelques heures ou jours;
- – chez l’adulte jeune;
- – un déficit pupillaire afférent relatif est quasiment constant si elle est unilatérale (souvent seul signe d’examen objectif au stade initial).
- • Fond d’œil : papille normale (70 % des cas : névrite optique rétrobulbaire [NORB]) ou modérément œdémateuse (30 % des cas : névrite optique antérieure).
- • Champ visuel : déficit le plus souvent central ou diffus.
- • Les potentiels évoqués visuels (allongement de l’onde P100) et/ou l’IRM orbitaire (hypersignal et prise de contraste du nerf optique) confirment le diagnostic.
- • Causes :
-
- – SEP : une névrite optique isolée évolue dans la moitié des cas vers une SEP (voir chapitre 15);
- – neuromyélite optique;
- – causes infectieuses (maladie de Lyme, syphilis, bartonellose, VIH);
- – 36récupération spontanée dans plus de 90 % des cas dans les névrites optiques idiopa-thiques ou associés à la SEP.
c Atteintes du segment postérieur de l’œil
- •
 Ces affections sont détaillées dans le référentiel du Collège des ophtalmologistes universitaires de France.
Ces affections sont détaillées dans le référentiel du Collège des ophtalmologistes universitaires de France. - • Causes à évoquer :
-
- – décollement de rétine :
-
- –
 phosphènes et flou visuel d’apparition brutale,
phosphènes et flou visuel d’apparition brutale, - – le fond d’œil fait le diagnostic, permettant un traitement en urgence;
- –
- –
 décollement du vitré (myodésopsies);
décollement du vitré (myodésopsies); - – hémorragie intravitréenne;
- – atteinte maculaire (dégénérescence maculaire liée à l’âge…).
V Atteinte visuelle binoculaire
A Atteinte visuelle binoculaire transitoire
1 Migraine avec aura visuelle
- • Clinique :
-
- – flou visuel avec scotome scintillant, qui s’étend en quelques minutes du centre vers la périphérie (ou inversement), en affectant l’un des deux hémichamps homonymes (hémianopsie latérale homonyme) ou l’ensemble du champ visuel (flou visuel global);
- – l’évolution est régressive en moins d’une heure, laissant la place à une céphalée pulsatile, volontiers hémicrânienne et controlatérale;
- – le caractère récidivant des épisodes depuis l’enfance ou l’adolescence, la normalité de l’examen neurologique et ophtalmologique après la crise sont nécessaires au diagnostic;
- – parfois, le scotome scintillant est isolé, sans céphalée.
- •
 Imagerie cérébrale indiquée en cas d’atypies (âge tardif de début, durée, fréquence et chronologie des crises).
Imagerie cérébrale indiquée en cas d’atypies (âge tardif de début, durée, fréquence et chronologie des crises).
2 Accident ischémique transitoire
- •
 Souvent dans le territoire vertébrobasilaire, plus rarement dans le territoire sylvien superficiel.
Souvent dans le territoire vertébrobasilaire, plus rarement dans le territoire sylvien superficiel. - • Clinique :
-
- –
 hémianopsie ou quadranopsie latérale homonyme le plus souvent (fig. 3.2);
hémianopsie ou quadranopsie latérale homonyme le plus souvent (fig. 3.2);
- –
- •
 Imagerie cérébrale et des artères cervicales et intracrâniennes à réaliser en urgence.
Imagerie cérébrale et des artères cervicales et intracrâniennes à réaliser en urgence.
3 37Crise épileptique focale
- •
 Clinique :
Clinique : -
- – trouble visuel paroxystique durant quelques secondes;
- – une altération partielle ou totale de la conscience et d’autres manifestations cliniques peuvent faire suite au trouble de vision, selon que la crise demeure partielle ou se généralise.
- • EEG et imagerie cérébrale à réaliser.
4 Hypertension intracrânienne
- •
 Clinique : outre les épisodes transitoires d’éclipses visuelles décrits au début de ce chapitre, l’HTIC peut être responsable d’un flou visuel persistant. Une diplopie binoculaire peut survenir par paralysie du Vie nerf crânien.
Clinique : outre les épisodes transitoires d’éclipses visuelles décrits au début de ce chapitre, l’HTIC peut être responsable d’un flou visuel persistant. Une diplopie binoculaire peut survenir par paralysie du Vie nerf crânien. - • Fond d’œil : œdème papillaire bilatéral de stase.
- • Imagerie cérébrale à réaliser en urgence.
B Atteinte visuelle binoculaire persistante
Devant une atteinte visuelle binoculaire persistante au moment de l’examen clinique initial, l’évaluation de la vision œil par œil et celle du champ visuel sont essentielles pour définir la localisation lésionnelle (fig. 3.2) :
- •
 rétrochiasmatique le plus souvent,
rétrochiasmatique le plus souvent, - • plus rarement préchiasmatique bilatérale, chiasmatique, voire en lien avec un trouble neurologique fonctionnel.
1 Atteinte oculomotrice
- •
 Clinique :
Clinique : -
- – il ne s’agit pas d’une baisse d’acuité visuelle mais d’une diplopie, parfois perçue comme un flou visuel dans les formes frustes;
- – le diagnostic est affirmé par le fait que le trouble visuel disparaît lorsque la vision se fait œil par œil (voir chapitre 13);
- – si l’examen oculomoteur ne permet pas de localiser le déficit musculaire, le bilan orthop-tique et l’examen coordimétrique permettent de préciser le déficit et de guider l’imagerie.
- • Imagerie orbitaire et cérébrale à réaliser en urgence (ne pas méconnaître un accident vas-culaire cérébral du tronc cérébral).
2 Atteinte rétrochiasmatique
- •
 Clinique (fig. 3.2) :
Clinique (fig. 3.2) : -
-
– hémianopsie latérale homonyme (HLH, fig. 3.6) ou quadranopsie latérale homonyme (QLH) controlatérales à la lésion cérébrale, plus rarement cécité corticale (HLH bilatérale associée à une conservation du réflexe photomoteur);
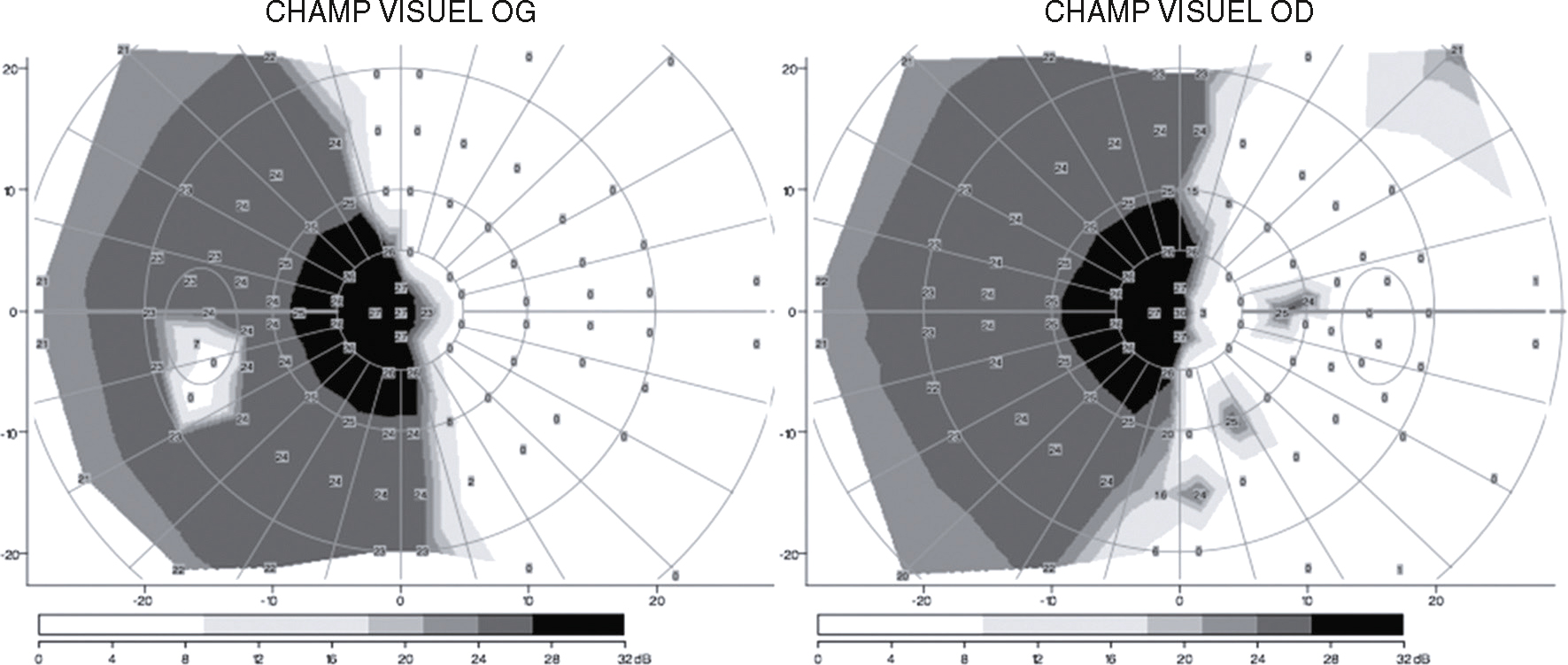
Fig. 3.6  Hémianopsie latérale homonyme droite (examen du champ visuel automatisé).
Hémianopsie latérale homonyme droite (examen du champ visuel automatisé).Des deux côtés de l’image, deux diagrammes polaires illustrent les résultats d’un examen du champ visuel automatisé pour chaque œil, à gauche pour l’œil gauche (OG) et à droite pour l’œil droit (OD). Chaque diagramme est segmenté en zones circulaires représentant des degrés d’angle visuel, avec un codage en niveaux de gris indiquant la sensibilité visuelle en décibels. La carte du champ visuel de l’œil gauche présente une perte de sensibilité marquée dans la moitié droite du diagramme, tandis que l’œil droit montre une perte symétrique dans la moitié gauche. Cette disposition traduit une hémianopsie latérale homonyme droite, un défaut du champ visuel identique dans les hémichamps droits des deux yeux. Le centre de chaque diagramme est marqué par des valeurs numérotées représentant les seuils de perception lumineuse, entouré de zones sombres traduisant une absence ou réduction sévère de perception. Le contraste entre les zones grises, noires et blanches permet d’évaluer l’intensité des déficits, accentuée dans les hémichamps affectés. Les barres de couleur en bas de chaque carte indiquent les plages de sensibilité mesurées, de 0 à 32 dB.
- – acuité visuelle conservée en cas d’HLH ou de QLH.
-
- •
 Fond d’œil normal.
Fond d’œil normal. - • Imagerie cérébrale à réaliser en urgence.
- • Causes :
-
- – infarctus cérébral (artère cérébrale postérieure, plus rarement artère cérébrale moyenne);
- – hématome intraparenchymateux;
- – une atteinte bilatérale est nécessaire pour la cécité corticale (accident vasculaire cérébral).
3 Atteinte préchiasmatique bilatérale simultanée
- • Situation moins fréquente.
- • Importance du fond d’œil.
4 Atteinte chiasmatique
- •
 Rarement brutale.
Rarement brutale. - • Clinique : céphalée en « coup de tonnerre », hémianopsie bitemporale (fig. 3.2).
- • 38Imagerie cérébrale à réaliser en urgence.
- • Cause : adénome hypophysaire compliqué d’une apoplexie pituitaire.
5 Trouble neurologique fonctionnel
Elle est à évoquer devant une cécité bilatérale ou un rétrécissement concentrique du champ visuel en l’absence d’anomalie de l’examen clinique et des examens complémentaires (OCT, IRM, électrorétinographie, potentiels évoqués visuels). Une grande prudence est de mise : il doit s’agir d’un diagnostic d’élimination.
39
