Situations de départ
 27 Chute de la personne âgée.
27 Chute de la personne âgée.
 31 Perte d’autonomie progressive.
31 Perte d’autonomie progressive.
 35 Douleur chronique.
35 Douleur chronique.
 43 Découverte d’une hypotension artérielle.
43 Découverte d’une hypotension artérielle.
 62 Troubles de déglutition ou fausse-route.
62 Troubles de déglutition ou fausse-route.
 66 Apparition d’une difficulté à la marche.
66 Apparition d’une difficulté à la marche.
 71 Douleur d’un membre (supérieur ou inférieur).
71 Douleur d’un membre (supérieur ou inférieur).
 72 Douleur du rachis (cervical, dorsal ou lombaire).
72 Douleur du rachis (cervical, dorsal ou lombaire).
 122 Hallucinations.
122 Hallucinations.
 126 Mouvements anormaux.
126 Mouvements anormaux.
 128 Tremblements.
128 Tremblements.
 131 Troubles de mémoire/déclin cognitif.
131 Troubles de mémoire/déclin cognitif.
 134 Troubles du langage et/ou phonation.
134 Troubles du langage et/ou phonation.
 135 Troubles du sommeil, insomnie ou hypersomnie.
135 Troubles du sommeil, insomnie ou hypersomnie.
 146 Dysphonie.
146 Dysphonie.
 247 Prescription d’une rééducation.
247 Prescription d’une rééducation.
 279 Consultation de suivi d’une pathologie chronique.
279 Consultation de suivi d’une pathologie chronique.
 298 Consultation et suivi d’un patient ayant des troubles cognitifs.
298 Consultation et suivi d’un patient ayant des troubles cognitifs.
 328 Annonce d’une maladie chronique.
328 Annonce d’une maladie chronique.
Objectifs pédagogiques
 Diagnostiquer une maladie de Parkinson.
Diagnostiquer une maladie de Parkinson.
 Connaître les médicaments susceptibles d’induire un syndrome parkinsonien.
Connaître les médicaments susceptibles d’induire un syndrome parkinsonien.
 Décrire les principes de la prise en charge.
Décrire les principes de la prise en charge.
Hiérarchisation des connaissances
| Rang | Rubrique | Intitulé | Descriptif |
|---|---|---|---|
| Diagnostic positif | Connaître les symptômes qui peuvent inaugurer une maladie de Parkinson | Signes moteurs et non moteurs | |
| Diagnostic positif | Décrire les signes cliniques d’une maladie de Parkinson | Triade parkinsonienne | |
| Éléments physiopathologiques | Connaître le processus physiopathologique de la maladie de Parkinson | Description du processus dégénératif, le corps de Lewy | |
| Diagnostic positif | Connaître les signes cliniques qui, associés à un syndrome parkinsonien, vont à l’encontre du diagnostic de maladie de Parkinson | Les drapeaux rouges | |
| Diagnostic positif | Connaître les manifestations de la phase des complications motrices | Fluctuations motrices et dyskinésies | |
| Diagnostic positif | Énoncer les manifestations de la phase de déclin moteur | Signes axiaux | |
| Diagnostic positif | Connaître les manifestations de la phase de déclin cognitif et comportemental | Syndrome dysexécutif, hallucinations, délire | |
| Prise en charge | Connaître les différentes classes de médicaments antiparkinsoniens | Dopathérapie, agonistes dopaminergiques, inhibiteurs enzymatiques | |
| Prise en charge | Connaître les thérapeutiques non médicamenteuses et l’importance de la kinésithérapie | Kinésithérapie, orthophonie | |
| Prise en charge | Connaître les principes du traitement à la phase initiale de la maladie | ||
| Prise en charge | Connaître les médicaments susceptibles d’induire un syndrome parkinsonien | Principalement les neuroleptiques (identifiés ou masqués), voir le Vidal | |
| Contenu multimédia | Chez un patient réel ou sur un cas vidéo, définir les éléments qui orientent vers le diagnostic de maladie de Parkinson |
I 291Pour comprendre
- •
 La maladie de Parkinson est la cause la plus fréquente de syndrome parkinsonien, définie par une bradykinésie (ralentissement à l’exécution d’un mouvement et décrément de la vitesse) associée potentiellement à une réduction d’amplitude – hypokinésie – et à un défaut d’initiation – akinésie –, avec au moins une rigidité dite plastique ou un tremblement de repos. Un élément clé du diagnostic est l’absence d’autres signes que le syndrome parkinsonien (drapeaux rouges), la réponse positive et prolongée des signes moteurs au traitement dopaminergique et la survenue de dyskinésies induites par la lévodopa. Le terme akinésie est aussi utilisé pour indiquer l’absence de mouvement.
La maladie de Parkinson est la cause la plus fréquente de syndrome parkinsonien, définie par une bradykinésie (ralentissement à l’exécution d’un mouvement et décrément de la vitesse) associée potentiellement à une réduction d’amplitude – hypokinésie – et à un défaut d’initiation – akinésie –, avec au moins une rigidité dite plastique ou un tremblement de repos. Un élément clé du diagnostic est l’absence d’autres signes que le syndrome parkinsonien (drapeaux rouges), la réponse positive et prolongée des signes moteurs au traitement dopaminergique et la survenue de dyskinésies induites par la lévodopa. Le terme akinésie est aussi utilisé pour indiquer l’absence de mouvement. - • L’existence d’un syndrome parkinsonien témoigne d’un déficit dopaminergique.
- • Le déficit dopaminergique peut être la conséquence d’un processus neurodégénératif (maladie de Parkinson) mais aussi d’une impossibilité de la dopamine d’exercer son action (les neuroleptiques « bloquent » les récepteurs dopaminergiques).
II Conditions générales du diagnostic de maladie de Parkinson
Le diagnostic de maladie de Parkinson est clinique et ne justifie aucun examen complémentaire en cas de présentation typique.
La réalisation d’examens complémentaires (IRM cérébrale, par exemple) est indiquée en cas d’atypie clinique (signes d’alerte ou « drapeaux rouges ») faisant douter du diagnostic de maladie de Parkinson.
III 292Maladie de Parkinson
A Éléments physiopathologiques
- •
 Perte progressive des neurones dopaminergiques de la voie nigro-striatale.
Perte progressive des neurones dopaminergiques de la voie nigro-striatale. - • Une perte de 50 à 60 % des neurones est nécessaire avant la survenue des signes moteurs de la triade parkinsonienne.
- • Le processus neurodégénératif dépasse la voie nigro-striatale, expliquant la survenue d’autres signes moteurs (les signes axiaux, par exemple) et non moteurs (les troubles cogni-tifs, par exemple) résistant au traitement dopaminergique.
-
• Présence de corps de Lewy (inclusions intraneuronales contenant des agrégats anormaux d’alpha-synucléine) (fig. 17.1).
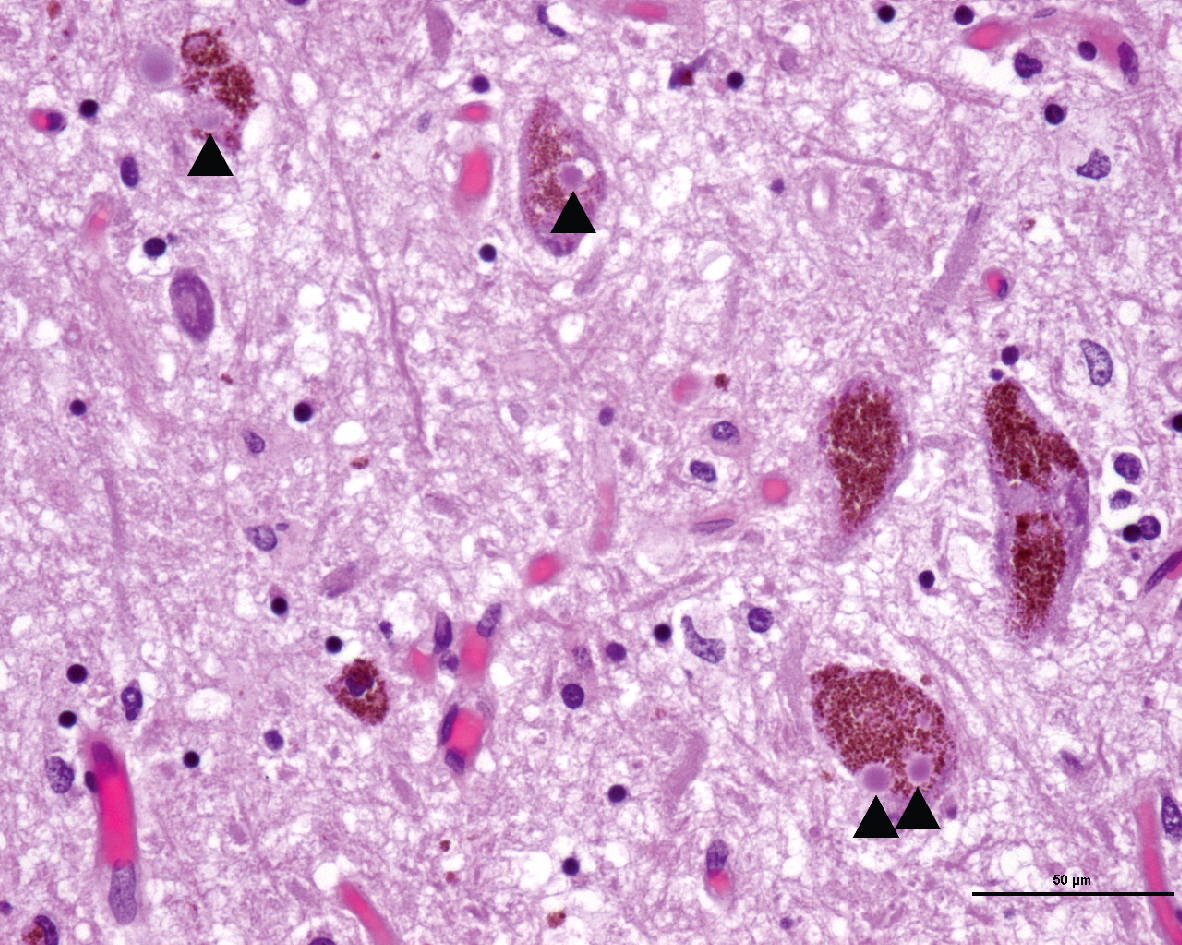
Fig. 17.1  Plusieurs corps de Lewy (flèches noires) sont observés dans des neurones dopaminergiques de la substance noire compacte chez ce patient atteint d’une maladie de Parkinson.
Plusieurs corps de Lewy (flèches noires) sont observés dans des neurones dopaminergiques de la substance noire compacte chez ce patient atteint d’une maladie de Parkinson.Dans cette image, nous observons plusieurs corps de Lewy (indiqués par des flèches noires) présents dans des neurones dopaminergiques de la substance noire compacte chez un patient atteint de la maladie de Parkinson. Les corps de Lewy sont des agrégats anormaux de protéines qui se forment à l'intérieur des cellules nerveuses. Ils sont principalement composés d'alpha-synucléine, une protéine qui, lorsqu'elle s'accumule de manière anormale, est associée à la dégénérescence neuronale. La substance noire compacte est une région du cerveau qui joue un rôle crucial dans le contrôle des mouvements, et les neurones dopaminergiques de cette région sont particulièrement vulnérables dans la maladie de Parkinson. La présence de corps de Lewy dans ces neurones est un marqueur pathologique caractéristique de cette maladie neurodégénérative. La maladie de Parkinson se manifeste par des symptômes moteurs tels que des tremblements, une rigidité musculaire et des difficultés à initier des mouvements, en grande partie dus à la perte de neurones dopaminergiques dans la substance noire compacte. L'observation de corps de Lewy dans cette région du cerveau aide à confirmer le diagnostic de la maladie de Parkinson et à mieux comprendre les mécanismes sous-jacents de cette pathologie.
- • 293Étiologie inconnue, mais plusieurs facteurs génétiques et environnementaux sont identifiés.
- • L’âge est le facteur de risque principal. À un moindre degré, des études épidémiologiques ont mis en évidence un risque plus élevé chez des sujets exposés aux pesticides. Plusieurs mutations de transmission autosomique récessive et autosomique dominante ont été identifiées. Ces mutations comptent pour environ 15 % des patients atteints de maladie de Parkinson (50 % des patients avec un début de maladie avant 40 ans).
B Symptomatologie initiale
1 Triade parkinsonienne
![]() La manifestation des signes de la triade parkinsonienne est unilatérale ou asymétrique. L’asymétrie persiste tout au long de la maladie.
La manifestation des signes de la triade parkinsonienne est unilatérale ou asymétrique. L’asymétrie persiste tout au long de la maladie.
a Tremblement de repos (vidéos 17.1 et 17.2)
- • Présent au repos et disparaissant lors du mouvement.
- • Lent (4–6 Hz).
- • Distal (main, pied).
- • Touchant les membres, les lèvres ou le menton.
- • Unilatéral ou asymétrique.
- • Aggravé par les émotions et le calcul mental.
Le tremblement de repos est pathognomonique, mais pas obligatoire pour le diagnostic (absence chez un tiers des patients). Il peut être présent dans d’autres syndromes parkinso-niens, en particulier iatrogènes.
b Rigidité de type plastique (vidéo 17.3)
- • Mode de révélation : raideur des extrémités ou de la nuque.
- • À l’examen : résistance constante à la mobilisation passive, cède par à-coups, phénomène de roue dentée, sensibilisation par la manœuvre de Froment.
c Akinésie, bradykinésie, hypokinésie (vidéo 17.4)
- • Pour la bradykinésie, voir la définition ci-dessus. L’akinésie est définie par un ralentissement à l’initiation d’un mouvement et l’hypokinésie par une diminution de l’amplitude d’un mouvement.
- • Mode de révélation : gêne à l’écriture (réduction de la taille des lettres, ou micrographie), à la réalisation des activités de la vie quotidienne (se raser, couper la viande…), troubles de la marche.
- • À l’examen : hypomimie; ralentissement des gestes alternatifs rapides (opposition pouce–index, battre la mesure avec le pied); perte du ballant du bras avec, parfois, une lenteur de la marche (à petits pas); pauvreté de mouvements spontanés (clignement des yeux.); voix monocorde et monotone.
2 Autres signes révélateurs
- • En l’absence de tremblement de repos, le syndrome akinéto-rigide peut prendre des aspects trompeurs rhumatologiques (raideur d’un membre, périarthrite scapulo-humérale fréquente dans la maladie de Parkinson) ou neuropsychiques (ralentissement et/ou apathie évoquant une dépression).
- • D’autres formes de début ont été rapportées plus récemment avec un déficit de l’odorat par atteinte du noyau du nerf olfactif ou des troubles du comportement en sommeil paradoxal (il s’agit de véritables rêves animés et/ou cauchemars qui peuvent être responsables d’actes auto- ou hétéro-agressifs). Ces symptômes, ainsi que la constipation, peuvent précéder les troubles moteurs de plusieurs années.
C 294Signes non moteurs
![]() Les signes non moteurs sont fréquents dans la maladie de Parkinson, notamment dans les stades avancés; la prise en charge doit en tenir compte. Ces signes peuvent, comme les troubles moteurs, être fluctuants :
Les signes non moteurs sont fréquents dans la maladie de Parkinson, notamment dans les stades avancés; la prise en charge doit en tenir compte. Ces signes peuvent, comme les troubles moteurs, être fluctuants :
- • troubles cognitifs (syndrome dysexécutif, allant d’une atteinte cognitive légère au stade de démence) et comportementaux (hallucinations, délire);
- • apathie, dépression et anxiété;
- • douleurs;
- • dysautonomie (constipation, urgenturies, hypotension orthostatique);
- • troubles du sommeil (insomnie, troubles du comportement en sommeil paradoxal) et de la vigilance (somnolence diurne).
D Examen clinique
![]() L’objectif est de :
L’objectif est de :
- • authentifier l’existence d’un syndrome parkinsonien asymétrique non iatrogène;
- • différencier une maladie de Parkinson d’une autre cause de syndrome parkinsonien par la recherche de « drapeaux rouges ».
E Arguments principaux du diagnostic et investigation
-
• Arguments principaux :
- – apparition progressive d’une bradykinésie, associée à une rigidité et/ou un tremblement de repos caractéristique;
- – asymétrie de la symptomatologie parkinsonienne;
- – normalité du reste de l’examen neurologique (absence de « drapeau rouge »);
- – absence de facteur iatrogénique explicatif.
- • Le diagnostic est clinique. Aucun examen complémentaire n’est justifié, sauf chez les sujets de moins de 40 ans.
- • Le diagnostic est confirmé cliniquement par l’observation d’une nette réduction des signes moteurs à l’instauration du traitement dopaminergique. Cette sensibilité aux traitements est prolongée au-delà de 5 ans et la majorité des patients développent des dyskinésies induites par la lévodopa et les autres traitements dopaminergiques au cours de leur maladie.
F 295Différentes classes de médicaments antiparkinsoniens et traitement initial
![]() Le traitement vise à restaurer la transmission dopaminergique (encadré 17.1).
Le traitement vise à restaurer la transmission dopaminergique (encadré 17.1).
1 Avant 65–70 ans
- •
 Agoniste dopaminergique LP en monothérapie (retardement de l’apparition des complications motrices) ou inhibiteur de la monoamine-oxydase B (IMAO-B). Ces deux thérapeutiques peuvent être associées. Cependant, en cas d’antécédent d’addiction, la prescription des agonistes dopaminergiques doit être évaluée avec beaucoup de prudence (risque potentiel de troubles du contrôle des impulsions).
Agoniste dopaminergique LP en monothérapie (retardement de l’apparition des complications motrices) ou inhibiteur de la monoamine-oxydase B (IMAO-B). Ces deux thérapeutiques peuvent être associées. Cependant, en cas d’antécédent d’addiction, la prescription des agonistes dopaminergiques doit être évaluée avec beaucoup de prudence (risque potentiel de troubles du contrôle des impulsions). - • Si contrôle insatisfaisant, progression posologique de l’agoniste dopaminergique. Si contrôle insatisfaisant ou mauvaise tolérance, association avec la L-dopa ou IMAO-B.
- • Possibilité de débuter d’emblée le traitement par la L-dopa avec inhibiteur de la dopa décarboxylase (DDC), surtout en cas de handicap moteur et d’altération de la qualité de vie, qui doivent être évalués au cas par cas. Proposer progressivement 3 à 4 prises par jour (car demi-vie courte) avant les repas pour faciliter l’absorption et l’efficacité.
- • En cas de nausées ou de vomissements, un traitement par dompéridone peut être prescrit (diminution des effets secondaires à la stimulation des récepteurs dopaminergiques 296périphériques; contre-indication en cas d’allongement du temps QTc) en limitant la prescription à la durée de traitement la plus courte (usuellement 7 jours maximum).
- • Anticholinergiques : quasi obsolètes (encadré 17.1).
2 Après 65–70 ans
- • L-dopa avec inhibiteur de la DDC d’emblée en monothérapie ou IMAO-B.
- • Si contrôle insatisfaisant, progression posologique de la L-dopa ou association avec IMAO-B.
- • Coprescription de dompéridone selon les préconisations mentionnées ci-dessus.
G Mesures thérapeutiques non médicamenteuses
Elles doivent être discutées précocement.
- • Demande d’affection de longue durée (ALD).
- • Information sur la conduite automobile (obligation de faire valider le permis de conduire pour tout patient atteint de maladie de Parkinson).
- • Demande de reconnaissance professionnelle chez les sujets exposés aux pesticides.
- • Éducation thérapeutique du patient et de l’aidant.
- • Encourager la pratique d’une activité physique et, si le patient le souhaite, une activité sportive.
- • Rééducation adaptée aux différents stades de la maladie, notamment sous forme de séances d’orthophonie (rééducation de la dysarthrie et des troubles de la déglutition) et de kinésithérapie (enseignement de la gymnastique quotidienne, prévention des complications musculosquelettiques par l’entretien de la souplesse et de la force musculaire, travail de l’équilibre postural, apprentissage des transferts, etc.). Pour plus de détails, voir le référentiel de Médecine physique et réadaptation.
- • Associations de patients (information pour les patients et les aidants).
H Évolution
Comme dans toute affection neurodégénérative, les lésions progressent, traduisant une majoration des signes cliniques. On distingue les phases suivantes :
- • phase diagnostique;
- • phase du bon contrôle des signes sous traitement;
-
• phase des complications motrices du traitement dopaminergique :
- – les complications motrices apparaissent en moyenne 4 à 5 ans après le début de la maladie,
- – l’âge jeune du début de la maladie, la durée d’évolution, la dose de L-dopa sont des facteurs de risque pour l’apparition précoce des complications motrices,
-
– on distingue fluctuations d’efficacité du traitement et dyskinésies (encadré 17.2);
-
• phase du déclin moteur et du déclin cognitif : ces déclins ne sont pas ou peu sensibles aux traitements dopaminergiques :
-
– signes moteurs axiaux :
- – dysarthrie (et dysphagie), hypersialorrhée en raison de la diminution de la déglutition spontanée avec risque de fausses routes et de pneumopathie,
- – troubles de la marche avec risque de chutes vers l’avant : enrayement cinétique (freezing) : les pieds restent « collés au sol » à l’initiation de la marche ou au demitour; festination : brutal emballement de la marche qui devient incontrôlable,
- – troubles de la posture : triple flexion, camptocormle (flexion du tronc en avant), syndrome de Pise (flexion latérale du tronc),
- – troubles de l’équilibre postural avec chutes en arrière;
-
– troubles cognitifs et comportementaux :
- – syndrome dysexécutif, évoluant vers une démence (30 % des patients, 80 % après 15 à 20 ans d’évolution),
- – le traitement dopaminergique peut provoquer des hallucinations, voire un véritable délire (notamment paranoïaque). La survenue de ces troubles peut être indicatrice d’une évolution de la maladie vers un état démentiel;
-
– troubles dysautonomiques :
- – ils s’accentuent avec le temps, associant selon les cas : constipation, hypotension artérielle orthostatique, troubles vésicosphinctériens (impériosités mictionnelles).
-
I Traitement dans les stades avancés
1 Fluctuations motrices
- •
 Fractionnement de la L-dopa (rapprochement avec augmentation du nombre de prises).
Fractionnement de la L-dopa (rapprochement avec augmentation du nombre de prises). - • Agoniste dopaminergique si le traitement reposait sur la L-dopa seule ou renforcement des doses d’agoniste dopaminergique selon la tolérance.
- • Injection d’apomorphine (agoniste dopaminergique) par stylo en cas de blocage sévère.
- • inhibiteurs de la catéchol-O-méthyl-transférase (ICOMT) en association avec la L-dopa.
- • IMAO-B.
2 297298Dyskinésies
- • Réduction des posologies de la L-dopa en cas de dyskinésies de milieu de dose avec, en général, un plus grand fractionnement sur la journée.
- • Amantadine.
3 Fluctuations et/ou dyskinésies sévères non contrôlées par les traitements ci-dessus
- • La stimulation à haute fréquence du noyau sous-thalamique ou du pallidum interne peut être proposée chez des patients de moins de 70 ans présentant des complications motrices sévères ou un tremblement handicapant malgré un traitement bien conduit, en l’absence de troubles sévères cognitifs ou du comportement.
- • Trois autres possibilités existent en cas de complications motrices sévères : la pompe d’apo-morphine (agoniste dopaminergique appliqué en continu en sous-cutané); l’administration continue en sous-cutané ou intraduodénale (via une gastrostomie) de la L-dopa.
4 Signes non moteurs
- • Hallucinations, délire : suppression progressive des traitements antiparkinsoniens en dehors de la L-dopa; si persistance, traitement par clozapine ou quétiapine.
- • Démence : anticholinestérasique (non remboursé).
- • Dépression : antidépresseurs.
- • Dysautonomie : hypotension orthostatique (mesures hygiéniques, bas de contention; si insuffisant : midodrine ou fludrocortisone), impériosités mictionnelles (anticholinergiques de type chlorure de trospium ou oxybutinine).
- • Troubles du sommeil : somnifères si nécessaire; clonazépam ou mélatonine si troubles sévères du comportement en sommeil paradoxal.
IV Syndromes parkinsoniens
A Syndromes parkinsoniens iatrogènes
1 Médicaments susceptibles d’induire un syndrome parkinsonien
- • Principalement induits par les neuroleptiques (antipsychotiques) ou neuroleptiques « cachés » (antinauséeux comme le métoclopramide et le métopimazine, sédatifs comme l’alimémazine), qu’il faudra méticuleusement rechercher à l’interrogatoire.
- • Des inhibiteurs calciques de type flunarizine (traitement de fond de la migraine) et des antidépresseurs sont plus rarement responsables d’un syndrome parkinsonien.
2 Caractéristiques cliniques
- • Syndrome parkinsonien plutôt symétrique (caractéristique inconstante).
- • Plus fréquemment un tremblement postural ou d’action qu’un authentique tremblement de repos.
- • Présence potentielle de dyskinésies bucco-linguo-faciales.
- • Absence de réponse au traitement dopaminergique.
B 299Syndromes parkinsoniens atypiques
- • Contrairement à la maladie de Parkinson, les signes moteurs des syndromes parkinsoniens atypiques répondent peu ou pas au traitement dopaminergique.
- • La progression des signes est plus rapide et la durée de survie est diminuée par rapport à la maladie de Parkinson.
- • Le syndrome parkinsonien s’associe à d’autres symptômes (voir plus haut l’encadré Drapeaux rouges).
1 Maladie à corps de Lewy
Voir chapitre 22 – item 132.
- •
 Très proche d’une maladie de Parkinson avec déclin cognitif.
Très proche d’une maladie de Parkinson avec déclin cognitif. - • Syndrome parkinsonien asymétrique.
- • Troubles cognitifs et démence précoces avec hallucinations spontanées et fluctuations de la vigilance.
- • Hypersensibilité aux neuroleptiques.
300
 Compléments numériques
Compléments numériques
Des compléments numériques sont associés à ce chapitre. Ils proposent des vidéos indiquées dans le texte par un picto. Pour voir ces compléments, connectez-vous sur http://www.emconsulte/e-complement/478607 et suivez les instructions.
Vidéo 17.1. A Tremblement de repos du membre supérieur.
Vidéo 17.2. A Tremblement de repos du membre inférieur.
Vidéo 17.3. A Signe de la roue dentée (rigidité).
Vidéo 17.4. A Akinésie.
301
