Situations de départ
 12 Nausées.
12 Nausées.
 13 Vomissements.
13 Vomissements.
 28 Coma et troubles de conscience.
28 Coma et troubles de conscience.
 37 Éruptions chez l’enfant.
37 Éruptions chez l’enfant.
 44 Hyperthermie/fièvre.
44 Hyperthermie/fièvre.
 91 Anomalies des muqueuses.
91 Anomalies des muqueuses.
 93 Vésicules, éruption vésiculeuse (cutanéomuqueuse).
93 Vésicules, éruption vésiculeuse (cutanéomuqueuse).
 118 Céphalée.
118 Céphalée.
 119 Confusion mentale/désorientation.
119 Confusion mentale/désorientation.
 120 Convulsions.
120 Convulsions.
 183 Analyse du liquide cérébrospinal (LCS).
183 Analyse du liquide cérébrospinal (LCS).
 233 Identifier/reconnaître les différents examens d’imagerie (type/fenêtre/séquences/ incidences/injection).
233 Identifier/reconnaître les différents examens d’imagerie (type/fenêtre/séquences/ incidences/injection).
 236 Interprétation d’un résultat de sérologie.
236 Interprétation d’un résultat de sérologie.
Objectifs pédagogiques
 Diagnostiquer un herpes cutané et muqueux, une varicelle, un zona chez le sujet immunocompétent
Diagnostiquer un herpes cutané et muqueux, une varicelle, un zona chez le sujet immunocompétent
 Connaître la conduite à tenir devant un herpes cutané et muqueux, une varicelle, un zona et leurs complications les plus fréquentes.
Connaître la conduite à tenir devant un herpes cutané et muqueux, une varicelle, un zona et leurs complications les plus fréquentes.
 Connaître les risques en cas d’infection chez la femme enceinte, le nouveau-né, le sujet atopique.
Connaître les risques en cas d’infection chez la femme enceinte, le nouveau-né, le sujet atopique.
Hiérarchisation des connaissances
| Rang | Rubrique | Intitulé | Descriptif |
|---|---|---|---|
| Définition | Définition d’une encéphalite | ||
| Définition et éléments physiopathologiques | Les trois types d’encéphalites | Savoir citer et décrire le mécanisme | |
| Étiologies | Les pathogènes les plus fréquemment responsables d’une encéphalite | Fréquence et virus impliqués | |
| Etiologies et Physiopathologie | Encéphalites liées aux virus du groupe herpès | Fréquence et sous-types de virus impliqués | |
| Diagnostic positif | Reconnaître l’encéphalite herpétique | ||
| Diagnostic positif | Savoir identifier les éléments d’un syndrome encéphalitique et savoir évoquer une méningo-encéphalite herpétique | Savoir suspecter cliniquement une méningo-encéphalite | |
| Diagnostic positif | Prise en charge diagnostique d’une encéphalite d’allure virale | ||
| Examens complémentaires | Type et priorisation des examens complémentaires lors d’une suspicion d’encéphalite ou méningo-encéphalite herpétique | ||
| Examens complémentaires | Connaître la possibilité d’explorations normales en cas d’encéphalite ou méningo-encéphalite herpétique | Savoir d’un LCS ou une imagerie normale n’exclut pas le diagnostic | |
| Examens complémentaires | Résultats attendus de l’analyse cytochimique et virologique du LCS d’une encéphalite ou méningo-encéphalite herpétique | ||
| Examens complémentaires | Résultats attendus de l’imagerie cérébrale lors d’une encéphalite ou méningo-encéphalite herpétique | ||
| Prise en charge | Connaître la prise en charge immédiate en cas de suspicion d’encéphalite ou méningo-encéphalite herpétique | ||
| Suivi et/ou pronostic | Connaître le pronostic des encéphalites ou méningo-encéphalites herpétiques | Pourcentages de séquelles et décès | |
| Suivi et/ou pronostic | Type de séquelle neurologique des encéphalites ou méningo-encéphalites herpétiques |
467
I 468Étiologies et épidémiologie infectieuse des méningo-encéphalites
- •
 L’incidence des encéphalites infectieuses est estimée entre 1,9 et 4,3 cas pour 100 000 habitants par an, hors contexte épidémique chez le sujet immunocompétent.
L’incidence des encéphalites infectieuses est estimée entre 1,9 et 4,3 cas pour 100 000 habitants par an, hors contexte épidémique chez le sujet immunocompétent. - • Les virus du groupe Herpès sont la première cause d’encéphalite infectieuse. Ce groupe compte l’herpes simplex virus (HSV), dont les sous-types les plus fréquents sont les HSV-1 et HSV-2, le virus de la varicelle et du zona (varicella-zoster virus ou VZV) et l’Epstein-Barr virus (EBV).
- • Le HSV-1 est la cause la plus fréquente d’encéphalite virale. Il est responsable d’un tiers des cas environ. À noter qu’environ 40 % des encéphalites infectieuses restent sans diagnostic étiologique.
II Physiopathologie
On distingue trois types d’encéphalites :
- •
 les encéphalites par mécanisme invasif direct résultant d’une infection du parenchyme cérébral par le pathogène (atteinte de la substance grise par agression directe);
les encéphalites par mécanisme invasif direct résultant d’une infection du parenchyme cérébral par le pathogène (atteinte de la substance grise par agression directe); - • les encéphalites post-infectieuses ou post-vaccinales en rapport avec un processus immuno-logique à distance de l’infection ou du vaccin (atteinte de la substance blanche);
- • les encéphalites auto-immunes non infectieuses.
![]() Les agents infectieux responsables d’encéphalite chez les patients immunocompétents sont le plus souvent des virus. Les agents pyogènes, responsables de méningites purulentes, sont par définition exclus des causes d’encéphalites.
Les agents infectieux responsables d’encéphalite chez les patients immunocompétents sont le plus souvent des virus. Les agents pyogènes, responsables de méningites purulentes, sont par définition exclus des causes d’encéphalites.
L’encéphalite à HSV relève d’un mécanisme invasif direct. Les lésions nécrosantes et parfois hémorragiques, le plus souvent bilatérales et asymétriques, affectent de manière préférentielle les lobes temporaux, plus rarement l’insula et les régions fronto-basales.
Au décours d’une primo-infection oro-pharyngée, le virus HSV-1 remonte les voies sensitives du nerf trijumeau et persiste à l’état quiescent dans le ganglion trigéminé. La survenue de l’encéphalite à HSV est liée à la réactivation du virus quiescent. Les phénomènes déclenchant la réactivation/réplication virale restent mal connus.
L’encéphalite à HSV-1 est la plus fréquente (95 % des cas). Son âge moyen de survenue est 40 ans. La méningo-encéphalite à HSV-2 survient en général chez le nouveau-né ou le nourrisson avec deux pics de fréquence, dans la période néonatale puis entre 6 mois et 2 ans. La contamination du nouveau-né se fait au moment de l’accouchement au passage de la filière génitale.
III Manifestations cliniques
La méningo-encéphalite herpétique doit être évoquée de façon systématique devant des tableaux neurologiques aigus ou subaigus fébriles polymorphes (méningés, signes déficitaires variés, confusionnels, crises d’épilepsie généralisées ou focales), car les thérapeutiques antivirales doivent être prescrites sans retard en attendant la confirmation biologique. Toute confusion fébrile – a fortiori si elle est associée à des anomalies neurologiques d’allure centrale – doit faire évoquer le diagnostic d’encéphalite.
469Après un début rapide associant un syndrome grippal, une asthénie, parfois une altération de l’état général, des troubles du comportement et de la personnalité, la symptomatologie est caractérisée par les éléments suivants.
A « Suspicion d’encéphalite » : identifier le tableau clinique
1 Syndrome infectieux
La fièvre est presque constante (93 %), parfois chiffrée à 40 °C (> 40 °C dans 15 % des cas); elle est variable d’un patient à l’autre.
2 Syndrome méningé, inconstant
Présent dans moins de 50 % des cas et définissant une méningo-encéphalite, il est rarement franc, se limitant à des céphalées fébriles. La méningite constitue rarement la manifestation clinique initiale.
3 Syndrome encéphalitique
a Troubles de la vigilance ou de la conscience
Quasi constants, ils sont fluctuants chez un même patient. Ils sont en rapport avec une souffrance cérébrale diffuse ou en lien avec des manifestations épileptiques. Ils sont souvent associés à des troubles neurovégétatifs. Un coma est possible dans les formes graves.
b Manifestations épileptiques (92 % des cas)
- • Les crises d’épilepsie sont plus souvent partielles que généralisées.
- • Les crises partielles sont le plus souvent temporales : manifestations à type d’illusions, d’hallucinations, notamment olfactives, gustatives ou auditives.
- • Parfois, un état de mal partiel ou généralisé inaugure le tableau.
4 Syndrome confusionnel, troubles du comportement
a Troubles mnésiques
Ils touchent les mécanismes de fixation, avec oubli à mesure.
b Autres symptômes
- • Les troubles du langage (manque du mot ou aphasie amnésique) présents à la phase aiguë régressent en général totalement si le traitement est instauré précocement.
- • Les formes très évolutives avec lésions nécrotiques œdémateuses de la substance blanche peuvent donner une hémiparésie.
IV 470Prise en charge d’une encéphalite d’allure virale (fig. 25.1)
A Imagerie
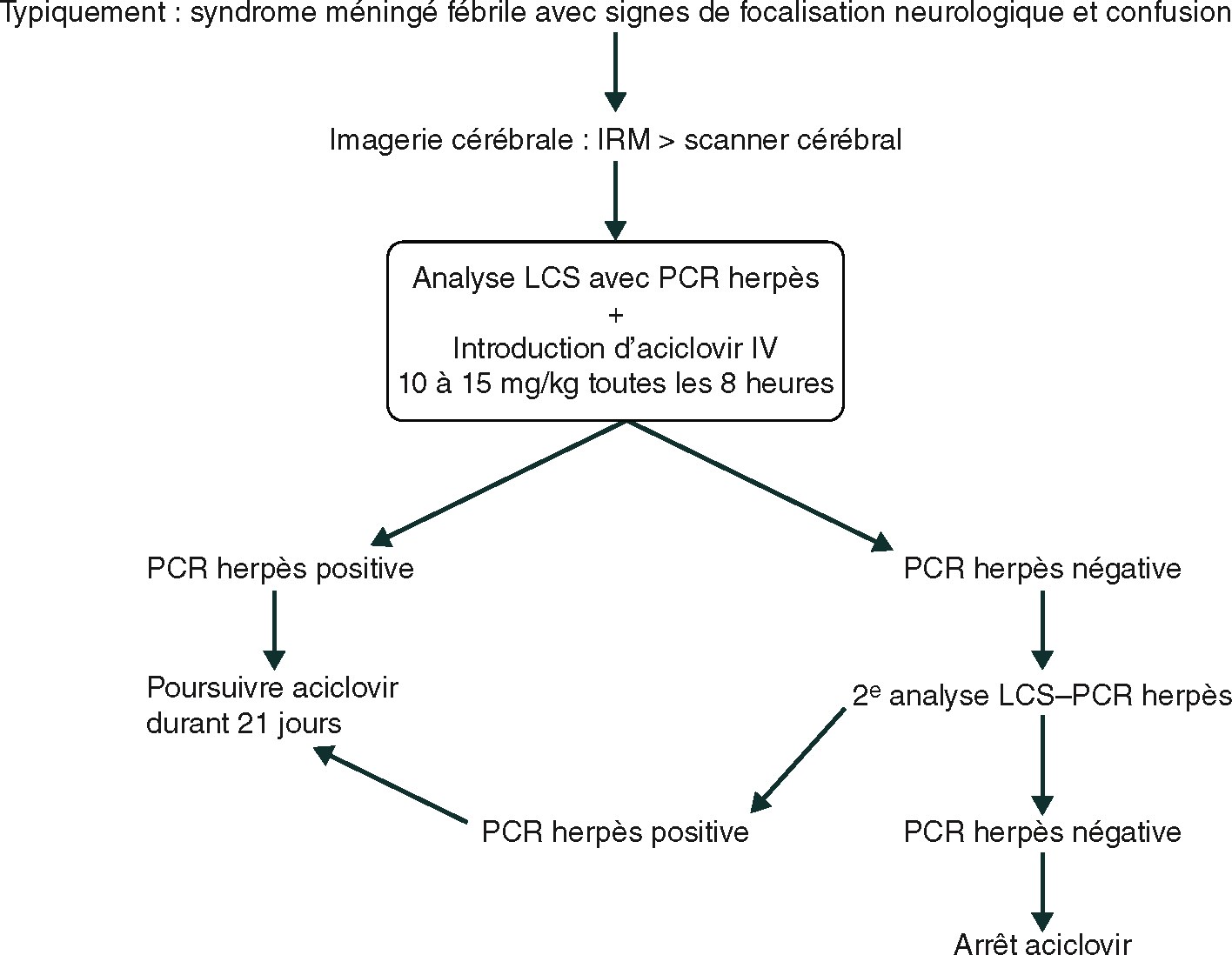
 Suspicion d’encéphalite.
Suspicion d’encéphalite.L'image montre un algorithme de prise en charge pour une suspicion d'encéphalite. L'encéphalite est une inflammation du cerveau souvent causée par une infection, notamment par le virus de l'herpès. Le processus commence généralement par l'identification de symptômes comme des maux de tête, de la fièvre, des troubles neurologiques, et une confusion. Pour confirmer le diagnostic, une IRM cérébrale est réalisée en premier lieu, suivie d'un scanner cérébral si nécessaire. Ensuite, une ponction lombaire est effectuée pour analyser le liquide céphalorachidien (LCS) et une PCR (réaction en chaîne par polymérase) est réalisée pour rechercher le virus de l'herpès. En même temps, un traitement par aciclovir intraveineux est démarré. Si la PCR est positive pour le virus de l'herpès, le traitement par aciclovir se poursuit pendant 21 jours. Si la PCR est négative, une nouvelle analyse du LCS est effectuée. Si cette seconde PCR est positive, le traitement continue. Si elle est négative, le traitement par aciclovir est arrêté. Ce protocole est essentiel pour gérer efficacement une suspicion d'encéphalite, permettant une prise en charge rapide et adaptée en fonction des résultats des tests de laboratoire.
- • Neuro-imagerie (préférer l’IRM à la TDM).
- • Imagerie thoracique (radiographie thoracique et/ou TDM).
B Analyse du LCS
La ponction lombaire doit être réalisée en urgence devant tout tableau évocateur de méningo-encéphalite.
Elle sera précédée d’un scanner ou d’une IRM en cas de signes de focalisation.
- • Recueillir au moins 20 cm3 de liquide et en congeler 5 à 10 cm3.
- • Pression d’ouverture.
- • Comptage des globules blancs avec formule leucocytaire, numération des globules rouges, protéinorachie, glycorachie.
- • Coloration de Gram et culture bactérienne.
- • RT-PCR HSV-1/2 (si disponible, faire également IgG et IgM HSV dans le LCS).
- • RT-PCR VZV (la sensibilité peut être faible; si disponible, envisager en plus IgG et IgM VZV dans le LCS).
- • RT-PCR entérovirus (chez l’enfant).
- • Antigène cryptococcique et/ou coloration à l’encre de Chine.
- • Bandes oligoclonales et index IgG.
- • 471VDRL.
-
• Résultats de l’analyse du LCS :
- – sa composition cytochimique est presque constamment anormale : hyperprotéinorachie modérée (< 1 g/L), hypercytose à prédominance lymphocytaire (< 500 éléments/mm3), souvent faiblement hémorragique (10 à 1 000 hématies) du fait de la nécrose; glyco-rachie normale;
- – la mise en évidence dans le LCS d’une réplication virale par amplification génique ou PCR peut être obtenue dans les 24 à 72 premières heures (examen de première intention).
C Dans le sérum
- • Hémocultures de routine.
- • Sérologie VIH (envisager l’ARN).
- • TPHA-VDRL.
- • Conserver le sérum aigu et recueillir le sérum convalescent 10 à 14 jours plus tard pour les tests d’anticorps appariés.
D Neurophysiologie
EEG.
V Diagnostic radiologique
A Scanner cérébral
- • Le scanner est peu sensible du fait de sa faible résolution dans les régions temporales, (fréquents artefacts occasionnés par les structures osseuses ou dentaires). C’est un examen d’orientation dans l’urgence.
- • À un stade avancé de la maladie, il peut révéler une hypodensité des lobes temporaux, un œdème et, parfois, une prise de contraste.
B IRM cérébrale
-
• L’IRM a une bonne sensibilité (90–100 % d’IRM pathologiques dans les 7 premiers jours), même dans les premières 24–48 heures (surtout en coupes coronales T1 avec injection de gadolinium et T2) (fig. 25.2). La limite vient de la faisabilité de l’examen en cas d’agitation d’un patient, qu’il faudra parfois sédater. Dans les formes méningées pures, l’IRM peut être normale. Des hypersignaux T2 apparaissent d’abord dans le pôle temporal antérieur et progressent vers le lobe temporal moyen et interne; ils sont typiquement de topographie bilatérale et asymétrique. La prise de contraste après injection de gadolinium (T1) témoigne de l’affinité de l’HSV pour le cortex hippocampique, parahippocampique et insulaire.
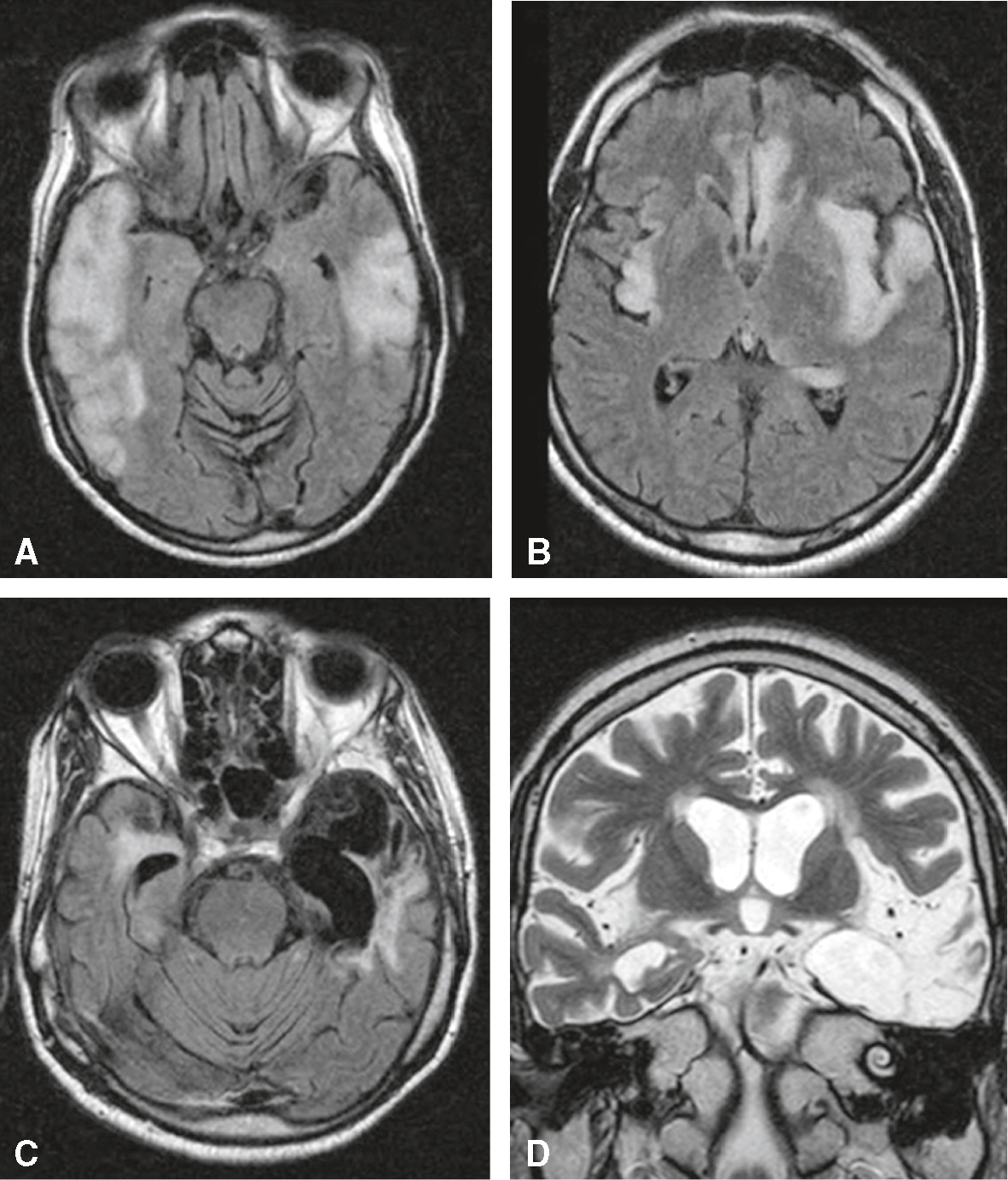
Fig. 25.2  Encéphalite herpétique (IRM).
Encéphalite herpétique (IRM).
En phase aiguë, hypersignal temporal bilatéral (A), temporal gauche, insulaire bilatéral et du gyrus cingulaire (B) sur les séquences T2/FLAIR. Aspect séquellaire de cavité porencéphalique temporale gauche en hyposignal sur les séquences axiales T2/FLAIR (C) et hypersignal sur les séquences coronales T2 (D).L'encéphalite herpétique est une infection rare mais grave du cerveau causée par le virus de l'herpès simplex (HSV). L'image obtenue par imagerie par résonance magnétique (IRM) montre des coupes transversales et coronales du cerveau, essentielles pour diagnostiquer cette condition. Les lobes temporaux sont souvent les premiers et les plus gravement touchés. Dans les images, on observe des anomalies de signal dans les lobes temporaux et frontaux, indiquant une inflammation et un œdème. L'image A montre des anomalies dans les lobes temporaux, alors que l'image B présente des zones de signal anormal plus supérieures. L'image C montre des anomalies similaires à un niveau différent et l'image D visualise les structures internes du cerveau, y compris les ventricules latéraux, avec des signes d'inflammation et de nécrose. Ces images sont cruciales pour diagnostiquer l'encéphalite herpétique car elles montrent les zones spécifiques du cerveau affectées par le virus. Les lobes temporaux sont souvent les plus touchés, ce qui peut entraîner des symptômes tels que des convulsions, des troubles de la mémoire et des changements de comportement. L'IRM est un outil essentiel pour détecter ces anomalies et confirmer le diagnostic. En résumé, les images IRM montrent des anomalies dans les lobes temporaux et frontaux, caractérisant une encéphalite herpétique.
- • Trois mois à un an après l’épisode initial, l’IRM montre souvent une atrophie d’un ou des deux noyaux amygdaliens, isolée ou associée à une atrophie hippocampique.
- • 472La présence d’hypersignaux T2 étendus dans les lobes temporaux en IRM persistant 1 à 2 mois après la phase aiguë est de mauvais pronostic.
VI Autres examens complémentaires
- • L’EEG est tout à fait justifié en cas de doute diagnostique ou en cas de contre-indication de l’IRM. Il montre des activités périodiques faites d’ondes lentes stéréotypées classiquement latéralisées séparées d’intervalles réguliers.
- • Ces éléments sont très évocateurs, mais sont inconstants et non spécifiques.
- • Il faut souligner cependant leur précocité qui apporte un atout diagnostique supplémentaire.
VII 473Conduite à tenir immédiate en cas de suspicion de méningo-encéphalite herpétique (fig. 25.1)
La précocité du traitement est un facteur de bon pronostic. Il repose sur la prescription systématique de l’aciclovir devant toute suspicion de méningo-encéphalite herpétique, sans attendre les résultats de la PCR.
Si cette PCR est négative, pour infirmer la suspicion de méningo-encéphalite herpétique, il faudra réaliser une deuxième PCR (la positivité dans le LCS est parfois retardée jusqu’à 4 jours après le début des signes). Si cette deuxième PCR est négative, l’hypothèse diagnostique est éliminée et le traitement par aciclovir peut être interrompu (une PCR négative entre J4 et J10 est fiable).
La recherche d’antigènes herpétiques dans le sang peut être positive précocement, mais la technique est peu sensible.
La recherche d’anticorps dans le sang et le LCS (IgM) est très spécifique, mais la positivité est tardive. La séroconversion survient environ 8 jours après l’apparition des signes cliniques, donc trop tard pour le traitement.
