Situations de départ
Symptômes et signes cliniques
 21 Asthénie.
21 Asthénie.
 28 Coma et troubles de conscience.
28 Coma et troubles de conscience.
 29 Contracture musculaire localisée ou généralisée.
29 Contracture musculaire localisée ou généralisée.
 42 Hypertension artérielle.
42 Hypertension artérielle.
 50 Malaise/perte de connaissance.
50 Malaise/perte de connaissance.
 51 Obésité et surpoids.
51 Obésité et surpoids.
 74 Faiblesse musculaire.
74 Faiblesse musculaire.
 76 Jambes lourdes.
76 Jambes lourdes.
 77 Myalgies.
77 Myalgies.
 97 Rétention aiguë d’urines.
97 Rétention aiguë d’urines.
 114 Agitation.
114 Agitation.
 115 Anomalie du développement psychomoteur.
115 Anomalie du développement psychomoteur.
 116 Anxiété.
116 Anxiété.
 117 Apathie.
117 Apathie.
 118 Céphalée.
118 Céphalée.
 119 Confusion mentale/désorientation.
119 Confusion mentale/désorientation.
 120 Convulsions.
120 Convulsions.
 122 Hallucinations.
122 Hallucinations.
 123 Humeur triste/douleur morale.
123 Humeur triste/douleur morale.
 126 Mouvements anormaux.
126 Mouvements anormaux.
 129 Troubles de l’attention.
129 Troubles de l’attention.
 131 Troubles de mémoire/déclin cognitif.
131 Troubles de mémoire/déclin cognitif.
 133 Troubles du comportement chez l’enfant et l’adolescent.
133 Troubles du comportement chez l’enfant et l’adolescent.
 135 Troubles du sommeil, insomnie ou hypersomnie.
135 Troubles du sommeil, insomnie ou hypersomnie.
340Données paracliniques
 178 Demande/prescription raisonnée et choix d’un examen diagnostique.
178 Demande/prescription raisonnée et choix d’un examen diagnostique.
Prise en charge aiguë et chronique
 256 Prescrire un hypnotique/anxiolytique.
256 Prescrire un hypnotique/anxiolytique.
Prévention
 315 Prévention des risques professionnels.
315 Prévention des risques professionnels.
Objectifs pédagogiques
 Diagnostiquer les troubles du sommeil du nourrisson, de l’enfant et de l’adulte.
Diagnostiquer les troubles du sommeil du nourrisson, de l’enfant et de l’adulte.
 Argumenter l’attitude thérapeutique et planifier le suivi du patient.
Argumenter l’attitude thérapeutique et planifier le suivi du patient.
Hiérarchisation des connaissances
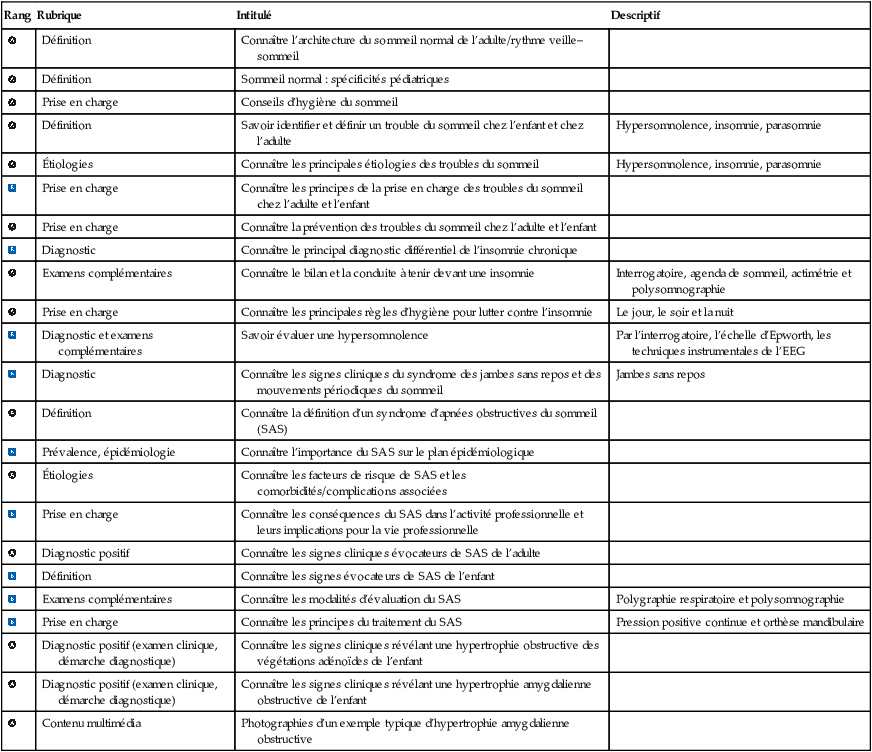
| Rang | Rubrique | Intitulé | Descriptif |
|---|---|---|---|
| Définition | Connaître l’architecture du sommeil normal de l’adulte/rythme veille–sommeil | ||
| Définition | Sommeil normal : spécificités pédiatriques | ||
| Prise en charge | Conseils d’hygiène du sommeil | ||
| Définition | Savoir identifier et définir un trouble du sommeil chez l’enfant et chez l’adulte | Hypersomnolence, insomnie, parasomnie | |
| Étiologies | Connaître les principales étiologies des troubles du sommeil | Hypersomnolence, insomnie, parasomnie | |
| Prise en charge | Connaître les principes de la prise en charge des troubles du sommeil chez l’adulte et l’enfant | ||
| Prise en charge | Connaître la prévention des troubles du sommeil chez l’adulte et l’enfant | ||
| Diagnostic | Connaître le principal diagnostic différentiel de l’insomnie chronique | ||
| Examens complémentaires | Connaître le bilan et la conduite à tenir devant une insomnie | Interrogatoire, agenda de sommeil, actimétrie et polysomnographie | |
| Prise en charge | Connaître les principales règles d’hygiène pour lutter contre l’insomnie | Le jour, le soir et la nuit | |
| Diagnostic et examens complémentaires | Savoir évaluer une hypersomnolence | Par l’interrogatoire, l’échelle d’Epworth, les techniques instrumentales de l’EEG | |
| Diagnostic | Connaître les signes cliniques du syndrome des jambes sans repos et des mouvements périodiques du sommeil | Jambes sans repos | |
| Définition | Connaître la définition d’un syndrome d’apnées obstructives du sommeil (SAS) | ||
| Prévalence, épidémiologie | Connaître l’importance du SAS sur le plan épidémiologique | ||
| Étiologies | Connaître les facteurs de risque de SAS et les comorbidités/complications associées | ||
| Prise en charge | Connaître les conséquences du SAS dans l’activité professionnelle et leurs implications pour la vie professionnelle | ||
| Diagnostic positif | Connaître les signes cliniques évocateurs de SAS de l’adulte | ||
| Définition | Connaître les signes évocateurs de SAS de l’enfant | ||
| Examens complémentaires | Connaître les modalités d’évaluation du SAS | Polygraphie respiratoire et polysomnographie | |
| Prise en charge | Connaître les principes du traitement du SAS | Pression positive continue et orthèse mandibulaire | |
| Diagnostic positif (examen clinique, démarche diagnostique) | Connaître les signes cliniques révélant une hypertrophie obstructive des végétations adénoïdes de l’enfant | ||
| Diagnostic positif (examen clinique, démarche diagnostique) | Connaître les signes cliniques révélant une hypertrophie amygdalienne obstructive de l’enfant | ||
| Contenu multimédia | Photographies d’un exemple typique d’hypertrophie amygdalienne obstructive |
I 341Sommeil normal
A Architecture normale du sommeil de l’adulte
-
•
 Le sommeil normal est organisé en différents stades et on oppose :
Le sommeil normal est organisé en différents stades et on oppose :- – sommeil lent : ralentissement et synchronisation de l’activité EEG;
- – sommeil paradoxal (ou rapid eye movement [REM] sleep) : activité EEG plus rapide et mouvements oculaires rapides qui contrastent avec une atonie musculaire.
-
• Le sommeil lent est subdivisé en trois sous-stades, N1, N2 et N3, de profondeur croissante, définis sur des critères EEG (encadré 20.1).
- • La succession de sommeil lent puis de sommeil paradoxal définit un cycle de sommeil dont la durée est d’environ 90 minutes.
-
• Trois à cinq cycles de sommeil se succèdent au cours d’une nuit (fig. 20.1); les cycles de début de nuit sont plus riches en sommeil lent profond, les cycles de fin de nuit plus riches en sommeil paradoxal.
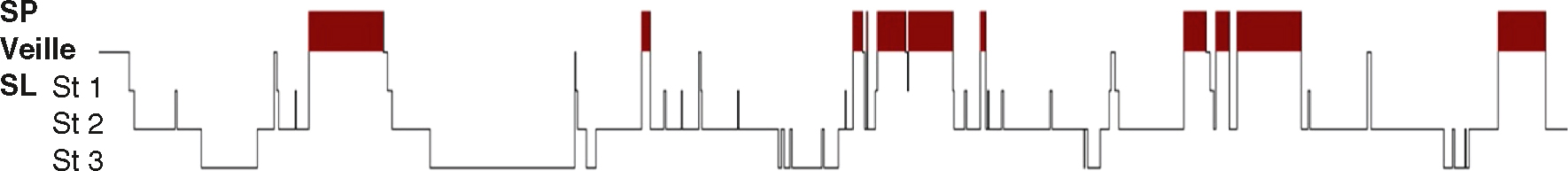
Fig. 20.1  Hypnogramme normal.
Hypnogramme normal.
Représentation schématique de la répartition des stades de sommeil au cours d’une nuit. Noter l’organisation en cycles du sommeil. SL : sommeil lent; SP : sommeil paradoxal.
Remerciements à Alain Créange, CHU Henri-MondorUn hypnogramme normal présente plusieurs phases de sommeil, souvent notées comme suit : SP (Sommeil Paradoxal) : Aussi connu sous le nom de sommeil REM, c'est la phase des rêves avec une activité cérébrale intense et une paralysie musculaire presque complète. Veille : La période où l'individu est éveillé. SL (Sommeil Léger) : Correspond aux stades N1 et N2 du sommeil NREM. ST1 (Stade 1) : La première phase de sommeil léger, où l'endormissement commence. ST2 (Stade 2) : Le sommeil léger mais stable, avec des interruptions occasionnelles de l'activité cérébrale. ST3 (Stade 3) : Le sommeil profond ou à ondes lentes, la phase la plus réparatrice. Ces phases sont représentées sur l'hypnogramme, qui montre les transitions entre l'éveil, les différents stades du sommeil et le sommeil paradoxal tout au long de la nuit. Un hypnogramme typique alterne entre ces phases de manière cyclique, avec plusieurs cycles complets de sommeil sur une nuit. Les périodes de sommeil profond sont plus longues en début de nuit, tandis que les périodes de sommeil paradoxal deviennent plus fréquentes vers la fin de la nuit.
-
•
 Données normatives et variations interindividuelles :
Données normatives et variations interindividuelles :- – sommeil lent léger N1 et N2 : environ 55 % du temps de sommeil total;
- – sommeil lent profond (SLP) N3 : environ 20 %;
- – sommeil paradoxal (SP) : environ 25 %;
-
– temps total de sommeil (TTS) :
- – de 6 heures (court dormeur) à 9 heures (long dormeur),
- –
 7 h 30 en moyenne;
7 h 30 en moyenne;
-
– chronotype :
- – chronotype du matin : sujet couche-tôt et en forme le matin,
- – chronotype du soir : sujet couche-tard et en forme le soir.
B 342Régulation du sommeil
Le sommeil est régulé par deux mécanismes :
-
• régulation homéostatique :
- – la propension à s’endormir, ou pression de sommeil, augmente quand le temps passé éveillé augmente (privation de sommeil) et diminue lors de la survenue d’un épisode de sommeil (rebond de sommeil),
- –
 la quantité d’ondes lentes delta pendant le sommeil reflète la profondeur du sommeil et est régulée de manière homéostatique. Ainsi, un sujet en privation de sommeil aura une plus grande pression de sommeil et un rebond de sommeil lent profond avec une forte activité EEG delta;
la quantité d’ondes lentes delta pendant le sommeil reflète la profondeur du sommeil et est régulée de manière homéostatique. Ainsi, un sujet en privation de sommeil aura une plus grande pression de sommeil et un rebond de sommeil lent profond avec une forte activité EEG delta;
-
•
 régulation circadienne :
régulation circadienne :- – l’alternance veille (jour)-sommeil (nuit) suit un rythme circadien sous le contrôle de f l’horloge centrale localisée dans les noyaux suprachiasmatiques. La pression circadienne de sommeil est maximum entre 3 heures et 5 heures du matin (température centrale minimale), et celle d’éveil entre 16 heures et 18 heures (température centrale maximale).
La mélatonine est la principale hormone de régulation des rythmes biologiques. Elle est synthétisée par la glande pinéale la nuit et exerce un effet hypnogène. La lumière est le principal synchroniseur de l’horloge biologique et donc de notre rythme circadien veille–sommeil. Elle inhibe la synthèse de mélatonine et exerce un effet éveillant,
- –
 la somnolence « post-prandiale » de 13 heures à 15 heures correspond à la perte progressive du bénéfice homéostatique de la nuit précédente sur l’éveil, avant l’effet pro-éveil circadien de 16 heures.
la somnolence « post-prandiale » de 13 heures à 15 heures correspond à la perte progressive du bénéfice homéostatique de la nuit précédente sur l’éveil, avant l’effet pro-éveil circadien de 16 heures.
C Évolution avec l’âge
- •
 Nouveau-né : on distingue le sommeil agité ou sommeil paradoxal (50 %), le sommeil calme ou sommeil lent (40 %) et le sommeil transitionnel (10 %).
Nouveau-né : on distingue le sommeil agité ou sommeil paradoxal (50 %), le sommeil calme ou sommeil lent (40 %) et le sommeil transitionnel (10 %). -
• Enfant :
- – la durée totale de sommeil chez l’enfant diminue avec l’âge : nouveau-né : 16 heures (jusqu’à 20 heures), à 1 an : 14 heures, à 6 ans : 11 heures, à 12 ans : 9 à 10 heures;
- –
 mise en place progressive des rythmes circadiens pendant le premier trimestre de vie;
mise en place progressive des rythmes circadiens pendant le premier trimestre de vie; - – sieste : elle disparaît entre 4 et 6 ans.
- •
 Adolescent : la durée de sommeil augmente et le rythme circadien veille–sommeil se décale (retard de phase : couche-tard, lève-tard); ces éléments sont importants à prendre en compte pour la prise en charge des troubles du sommeil de l’adolescent.
Adolescent : la durée de sommeil augmente et le rythme circadien veille–sommeil se décale (retard de phase : couche-tard, lève-tard); ces éléments sont importants à prendre en compte pour la prise en charge des troubles du sommeil de l’adolescent.
343
-
•
 Évolution à l’âge adulte :
Évolution à l’âge adulte :- – diminution de la durée du temps total de sommeil (TTS), diminution de l’efficacité du sommeil (TTS/temps passé au lit), augmentation des éveils nocturnes;
- – diminution de la durée du stade N3;
- – augmentation de la durée des stades N1 et N2;
- – sommeil paradoxal constant.
-
•
 Sujet âgé :
Sujet âgé :- – avance de phase et aplatissement du rythme circadien veille–sommeil (se couche plus tôt);
- – sommeil de nuit de moins bonne qualité (fragmentation);
- – apparition d’une somnolence diurne (la sieste est physiologique chez le sujet âgé).
D Explorations du sommeil
- •
 Interrogatoire et examen clinique : première étape, l’interrogatoire doit être détaillé.
Interrogatoire et examen clinique : première étape, l’interrogatoire doit être détaillé. - • Agenda de sommeil : rempli sur plusieurs semaines, il permet d’apprécier l’architecture du sommeil.
- • Tests et questionnaires : ils sont utiles pour apprécier la qualité du sommeil, la somnolence diurne et la sévérité des troubles.
-
• Polysomnographie :
- – réalisée en hospitalisation au laboratoire ou en ambulatoire;
- – enregistrement de l’EEG, des mouvements oculaires (électro-oculographie ou EOG) et du tonus musculaire (EMG des muscles de la houppe du menton) pour l’analyse du sommeil ± vidéo;
- – enregistrement de la respiration (débit et efforts respiratoires), du ronflement, de la SaO2, de l’ECG;
- – EMG des muscles jambiers antérieurs (mouvements périodiques nocturnes) et autres variables en fonction de l’orientation étiologique.
-
• Polygraphie ventilatoire :
- – réalisée en hospitalisation ou en ambulatoire;
- – enregistrement de la respiration, du ronflement, de l’ECG et de la SaO2.
E Autres explorations
-
• Évaluation de la somnolence diurne (voir plus loin III. Somnolence diurne excessive) :
- – tests itératifs de latence d’endormissement;
- – tests de maintien de l’éveil.
-
• Évaluation des paramètres circadiens :
- – 344actimétrie : examen simple (port d’un accéléromètre au poignet « petite montre » pendant plusieurs jours ou semaines afin d’apprécier le rythme veille–sommeil et le TTS);
- – enregistrement de la température centrale;
- – profil de sécrétion de la mélatonine (dim light melatonin onset ou DLMO) pour déterminer la phase du rythme circadien (non effectué en routine, intérêt surtout pour les troubles du rythme circadien, dosages sanguins/salivaires ou métabolite urinaire).
-
• Examens utiles dans le bilan des hypersomnies d’origine centrale :
- – typage HLA de classe II;
- – dosage d’hypocrétine dans le LCS : effectué en cas de difficultés diagnostiques, voir plus loin A. Narcolepsie (ou syndrome de Gélineau).
II Insomnies et hypnotiques
A Épidémiologie
-
• Prévalence (chiffres donnés pour information) :
- – 10 % d’insomnie chronique dans la population générale (30 % des Français ont eu une insomnie transitoire);
- – 7 à 10 % des Français utilisent des médicaments hypnotiques;
- – insomnie plus fréquente chez la femme et le sujet âgé.
-
• Enjeu de santé publique :
- – coût socio-économique;
- – augmentation de la morbi-mortalité dans l’insomnie chronique sévère;
- – altération des interactions sociales et professionnelles (absentéisme et perte de productivité).
B Définitions
- • C’est une insomnie chronique (ou « trouble insomnie ») si elle survient au moins 3 fois par semaine depuis au moins 3 mois.
- • C’est une insomnie aiguë (ou transitoire, ou d’ajustement) si elle dure depuis moins de 3 mois. Le facteur déclenchant (stress, deuil, séparation, douleur…) est identifié.
- • Il est normal de voir son sommeil perturbé pendant quelques jours dans certaines circonstances.
- • La difficulté tient au fait qu’une insomnie aiguë se pérennise dans 28 % des cas, sous la forme soit d’un mauvais sommeil (19 %), soit d’une insomnie chronique (9 %) : l’intervention médicale doit chercher à prévenir ce risque.
Le diagnostic d’insomnie correspond à une plainte subjective, pas à un chiffre objectif de durée ou de latence de sommeil. Cependant, on considère qu’il est anormal de mettre plus de 30 minutes à s’endormir. Une insomnie chronique associée à un temps objectif de sommeil < 6 heures expose à un risque accru de morbi-mortalité cardiovasculaire et de diabète, mais la majorité des insomniaques dorment réellement plus de 6 heures.
C 345Mécanismes
L’insomnie chronique est caractérisée par :
- • un état d’hyperéveil mental et végétatif;
- • un conditionnement négatif empêchant le sommeil : attention et préoccupations excessives concernant le sommeil;
- • et une fréquente sous-estimation du temps réellement dormi (hypnagnosie). Ceci peut être lié à des ruminations pendant le sommeil lui-même et à des phénomènes d’éveils locaux dans certaines régions du cerveau pendant le sommeil.
D Facteurs et comorbidités
-
• L’insomnie chronique est déterminée par différents facteurs et comorbidités :
- – facteurs prédisposants : sexe féminin, composante génétique, faibles revenus, abus dans l’enfance, personnalité perfectionniste ou anxieuse;
- – facteurs déclenchants : deuil, séparation, chômage ou autre circonstance pénible, changement du rythme veille–sommeil et usage de médicaments (corticoïdes, bêta-bloquants) ou produits (caféine, nicotine) pro-éveil;
- – comordibités : principalement les troubles psychiatriques (quelle que soit leur catégorie) et plus rarement les pathologies médicales (douleurs, syndrome des jambes sans repos, handicap, asthme ou reflux nocturnes, apnée du sommeil, traumatisme crânien).
- • On parle d’insomnie comorbide et non pas « secondaire » à un trouble psychiatrique ou médical, car la relation est bidirectionnelle : par exemple, l’insomnie peut précéder un épisode dépressif, l’aggraver secondairement ou persister pour son propre compte même quand l’épisode dépressif ou causal est cicatrisé.
- • L’insomnie comorbide d’un trouble thymique comporte plus souvent un réveil trop matinal et une somnolence diurne.
- • L’insomnie comorbide d’un trouble anxieux comporte plus souvent une difficulté d’endormissement ou de réendormissement, et une hypervigilance diurne.
- • Le syndrome des jambes sans repos est la principale comorbidité neurologique de l’insomnie.
E Spécificités de l’insomnie de l’enfant
-
• La prévalence est élevée (chiffres donnés pour information) :
- – 25 à 50 % des enfants de moins de 5 ans;
- – 16 à 27 % des enfants en âge scolaire prépubertaire (de 6 à 12 ans);
- – 17 à 39 % des adolescents.
-
• Les causes les plus fréquentes sont :
-
– éducationnelles :
- – petit enfant : mauvaises habitudes (bercement, biberon, lit des parents.) et présence parentale lors de l’endormissement (l’enfant n’a pas pu apprendre à se séparer et à s’endormir seul dans son lit),
- – enfants et adolescents : usage d’écrans (jeux, Internet, téléphone, films);
-
– organiques :
- – ORL : otites, apnée du sommeil,
- – pneumologiques : asthme nocturne,
- – digestives : reflux gastro-œsophagiens, allergie aux protéines de lait de vache;
-
– 346psychologiques :
- – nourrisson : l’insomnie peut être révélatrice de difficultés relationnelles de l’enfant avec son entourage ou de déficits éducatifs,
- – l’insomnie peut être le signe précoce d’un trouble envahissant du développement ou d’un retard mental (insomnies calmes),
- – à partir de la deuxième année de vie, l’insomnie peut être en rapport avec une angoisse de séparation d’avec ses parents,
- – l’insomnie peut être révélatrice d’abus ou de harcèlement scolaire.
-
- • Dans tous les cas, l’évaluation clinique doit prendre en compte l’organisation mentale du nourrisson ou de l’enfant, la fatigue ou l’épuisement de son entourage, les conditions éducatives et relationnelles familiales.
F Diagnostic différentiel
![]() Les principaux diagnostics différentiels sont le retard de phase du rythme circadien (sujet couche-tard) qui peut être confondu avec une insomnie d’endormissement, et le « court dormeur », un variant de la normale caractérisé par un sommeil de moins de 6 heures sans aucune conséquence diurne.
Les principaux diagnostics différentiels sont le retard de phase du rythme circadien (sujet couche-tard) qui peut être confondu avec une insomnie d’endormissement, et le « court dormeur », un variant de la normale caractérisé par un sommeil de moins de 6 heures sans aucune conséquence diurne.
G Bilan et conduite à tenir
1 Interrogatoire
![]() Le diagnostic et l’évaluation de l’insomnie reposent essentiellement sur l’interrogatoire du patient :
Le diagnostic et l’évaluation de l’insomnie reposent essentiellement sur l’interrogatoire du patient :
- • reconstituer l’histoire actuelle et passée du patient, la chronologie et les mécanismes de l’insomnie;
- • laisser le patient se raconter et raconter comment, où, dans quel environnement il s’endort (par exemple, rechercher s’il s’endort en regardant un écran dans son lit, son type d’activité dans la soirée, comment il ménage la transition de la veille au sommeil, etc.);
- • cerner le fonctionnement psychique du patient;
- • définir son environnement, ses habitudes, les contraintes auxquelles il est soumis;
- • répertorier ses antécédents, tant pathologiques que thérapeutiques;
- • rechercher des symptômes en faveur d’un syndrome des jambes sans repos ou plus rarement d’apnée du sommeil.
Il est important de :
-
• obtenir une évaluation détaillée du sommeil :
- – type de difficulté du sommeil (endormissement, réveil intrasommeil, réveil précoce de fin de nuit),
- – horaires de coucher, rythme circadien veille-sommeil,
- – 347conséquences : retentissement diurne, prise d’alcool ou de substances (tabac, alcool, cannabis) ou de médicaments psychotropes et autres médicaments modifiant le sommeil;
-
• distinguer une forme transitoire d’une forme chronique :
- – ancienneté des symptômes,
- – évolution épisodique ou persistante;
-
• rechercher une comorbidité :
- – un trouble psychiatrique : c’est la comorbidité la plus fréquente (plus de 80 % des insomnies chroniques). Il est fondamental que le fonctionnement psychique du patient insomniaque chronique ait été évalué par un psychiatre,
- – une autre pathologie du sommeil (notamment un syndrome des jambes sans repos),
- – une pathologie médicale chronique invalidante,
- – une prise ou exposition à des toxiques ou médicaments,
-
– des facteurs environnementaux et comportementaux :
- – bruit, température, lumière,
- – enfants en bas âge,
- – hygiène de sommeil.
Finalement, l’entretien permettra d’identifier les facteurs prédisposants, déclenchants et d’entretien de l’insomnie.
2 Agenda de sommeil
- • Outil essentiel pour l’évaluation de l’insomnie et pour sa prise en charge (suivi sous traitement).
- • Il consigne, au jour le jour sur 15 jours, les horaires et la qualité du sommeil ainsi que des réveils nocturnes.
- • Il met souvent en évidence des écarts entre l’appréciation globale du patient sur ses troubles de sommeil et leur réalité.
- • Il permet de rechercher un trouble associé du rythme circadien veille–sommeil.
3 Examens complémentaires
a Enregistrement actimétrique
Au moyen d’un accéléromètre porté au poignet, il permet d’établir le rythme activité–repos sur plusieurs semaines pour objectiver les données (subjectives) de l’interrogatoire ou de l’agenda de sommeil, rechercher un trouble associé du rythme circadien veille–sommeil et identifier la forme d’insomnie à temps de sommeil objectivement court.
b Polysomnographie
Elle n’est pas nécessaire au diagnostic mais indiquée ponctuellement pour :
- • éliminer une comorbidité spécifique (apnée du sommeil, mouvements périodiques nocturnes);
- • objectiver la plainte du patient (mauvaise perception du sommeil, rassurer).
H Traitement
![]() L’insomnie chronique est une maladie difficile à traiter, handicapante, alors que les propositions thérapeutiques ont peu changé depuis 30 ans (peu de progrès médicaux).
L’insomnie chronique est une maladie difficile à traiter, handicapante, alors que les propositions thérapeutiques ont peu changé depuis 30 ans (peu de progrès médicaux).
1 348Traitement des comorbidités
Prise en charge d’un trouble psychiatrique (trouble de l’humeur, trouble anxieux, psychose…) ou médical (syndrome des jambes sans repos, douleurs chroniques.). C’est le traitement le plus important.
2 Règles d’hygiène du sommeil
![]() Approche éducative sur la connaissance du sommeil visant à corriger les erreurs comportementales pour maintenir une bonne hygiène de sommeil (encadré 20.2).
Approche éducative sur la connaissance du sommeil visant à corriger les erreurs comportementales pour maintenir une bonne hygiène de sommeil (encadré 20.2).
3 Thérapies cognitivo-comportementales (TCC)
- •
 Approche associant une composante éducative (hygiène de sommeil), comportementale (restriction du temps passé au lit, contrôle du stimulus) et cognitive (psychothérapie cognitive sur l’interprétation de ses troubles par le patient et des conséquences de l’insomnie…), ainsi que des techniques de relaxation.
Approche associant une composante éducative (hygiène de sommeil), comportementale (restriction du temps passé au lit, contrôle du stimulus) et cognitive (psychothérapie cognitive sur l’interprétation de ses troubles par le patient et des conséquences de l’insomnie…), ainsi que des techniques de relaxation. - • Elle se pratique en groupe, en individuel, en présence ou à distance au moyen de logiciels informatiques (eTCC).
- • C’est le traitement de choix de l’insomnie chronique.
4 Médicaments
a Benzodiazépines hypnotiques
-
• Il n’existe pas de benzodiazépine hypnotique idéale réunissant les propriétés suivantes :
- – entraîner une induction rapide de sommeil;
- – maintenir le sommeil pendant au moins 5 à 7 heures;
- – respecter l’architecture du sommeil;
- – ne pas avoir d’effet résiduel (au réveil, pendant la journée);
- – ne pas induire d’accoutumance ni de tolérance;
- – ne pas induire de syndrome de sevrage;
- – avoir une bonne marge de sécurité;
- – 349ne pas avoir d’interactions médicamenteuses.
-
• Les benzodiazépines hypnotiques posent des problèmes à moyen et à long terme :
- – perte d’efficacité objective : surtout nette pour les benzodiazépines de demi-vie courte, moins marquée pour les analogues des benzodiazépines (zolpidem : Stilnox®; zopiclone : Imovane®);
- – phénomène de sevrage : effet rebond qui favorise le cercle vicieux, moins marqué pour les benzodiazépines à demi-vie longue et pour les analogues des benzodiazépines;
- – effets indésirables : somnolence diurne (risque d’accident), interaction avec l’alcool, troubles mnésiques, chutes nocturnes et épisodes confuso-oniriques.
Recommandations d’usage
Les hypnotiques de type benzodiazépines tels que nitrazépam (Mogadon®), lormétazépam (Noctamide®), estazolam (Nuctalon®) et leurs analogues comme zolpidem (Stilnox®) et zopiclone (Imovane®), qui sont tous deux inscrits en liste 1 (ordonnance sécurisée de 28 jours), sont indiqués dans le traitement des insomnies aiguës sévères et pour une durée limitée (en général à 28 jours), en association avec la prise en charge des facteurs favorisants et une bonne hygiène du sommeil. Il faut cependant :
- • éviter d’en prescrire après 75 ans (risque de chute et de confusion nocturne);
- • recommander de ne pas conduire dans les 8 heures après la prise et de ne pas associer hypnotique et alcool;
- • informer le patient des manifestations de sevrage et des risques de dépendance;
- • prévoir d’emblée sur la prescription leur décroissance et leur arrêt.
Leur utilisation dans l’insomnie chronique est limitée et doit rester ponctuelle. Environ un tiers des patients souffrant d’insomnie chronique ont une pharmacodépendance aux benzodiazépines hypnotiques : ils peuvent bénéficier d’un essai de sevrage progressif.
b Mélatonine
C’est une hormone endogène naturelle dont le principal rôle est de synchroniser le rythme veille–sommeil et les autres rythmes circadiens sur l’alternance nuit/jour. Elle exerce aussi un effet hypnogène direct mais ne doit pas être considérée comme une substance hypnotique. La mélatonine à libération immédiate peut être utilisée pour améliorer l’insomnie d’endormissement. La mélatonine à libération prolongée (Circadin®) peut être utilisée pour améliorer l’insomnie de maintien (éveils intrasommeils). La mélatonine à libération prolongée (Circadin® 2 mg, non remboursé) a pour indication le traitement de l’insomnie du sujet âgé.
c Antihistaminiques
L’histamine est un neurotransmetteur éveillant issu de l’hypothalamus. Il est intéressant de diminuer l’hyperéveil dans l’insomnie. Seuls les antihistaminiques qui passent la barrière hémato-encéphalique (doxylamine : Dornomyl®; alimémazine : Théralène®) ont un effet antiéveil donc hypnogène, au prix d’une sédation diurne liée à leur longue demi-vie.
d Antagonistes de l’orexine
L’orexine ou hypocrétine est un neurotransmetteur éveillant issu de l’hypothalamus. Il est intéressant de diminuer l’hyperéveil dans l’insomnie. Le daridorexant (Quviviq®) est un antagoniste de l’orexine récent indiqué dans l’insomnie, et plutôt efficace sur le trouble du maintien du sommeil.
D’autres médicaments comme les antidépresseurs (sédatifs, comme la miansérine, l’ami-triptyline ou la paroxétine) apportent à petites doses un réel bénéfice à plus long terme 350dans l’insomnie chronique (surtout si trouble du maintien). Dans un contexte de trouble de l’humeur ou anxieux, le dosage normal doit être utilisé.
La place des traitements médicamenteux est limitée dans les insomnies chroniques dont la prise en charge est essentiellement, si possible, non médicamenteuse.
III Somnolence diurne excessive
A Définition
![]() La somnolence diurne normale résulte de l’interaction entre l’environnement (sédatif ou stimulant) et l’état de vigilance intrinsèque de l’individu, qui dépend de son système veille–sommeil, régulé de façon homéostatique (privation de sommeil par exemple) et circadienne (moments de la journée propices à l’endormissement).
La somnolence diurne normale résulte de l’interaction entre l’environnement (sédatif ou stimulant) et l’état de vigilance intrinsèque de l’individu, qui dépend de son système veille–sommeil, régulé de façon homéostatique (privation de sommeil par exemple) et circadienne (moments de la journée propices à l’endormissement).
La somnolence diurne excessive est un état subjectif et objectif d’éveil physiologique abaissé, de propension anormale au sommeil ou à l’assoupissement.
Préciser les circonstances de l’endormissement : un endormissement est pathologique lorsqu’il se produit dans des circonstances inappropriées (conversation, conduite, en activité) ou qu’il est irrésistible.
La somnolence excessive est à différencier de la fatigue (qui récupère avec le repos) et de l’apathie (absence de motivation).
B Enjeu de santé publique
- •
 Très fréquente : prévalence estimée entre 4 et 20 % en fonction du seuil de sévérité et des études.
Très fréquente : prévalence estimée entre 4 et 20 % en fonction du seuil de sévérité et des études. - • Coût important lié à l’accidentologie et à l’absentéisme.
-
• Fréquemment mise en cause dans les accidents de la route (encadré 20.3) : l’endormissement est la première cause d’accident mortel sur autoroute.
- • Répercussion sur le fonctionnement professionnel, cognitif et comportemental.
C Évaluation
Évaluation subjective par l’interrogatoire et des échelles standardisées, et objective par une évaluation instrumentale de la somnolence.
1 351Témoignage du sujet et de son entourage
-
• Interrogatoire orienté recherchant :
- – un besoin de lutter contre le sommeil;
- – des endormissements involontaires, dans diverses circonstances de la vie courante;
- – la fréquence, les circonstances et horaires de survenue des assoupissements et endormissements;
- – les accidents ou incidents liés à la somnolence (somnolence au volant, presque accidents).
- • Les patients ont souvent tendance à sous-évaluer leur gêne. Cette attitude peut être consciente par honte ou manque de sincérité en raison des implications médico-légales ou professionnelles (retrait du permis de conduire), ou inconsciente chez des sujets dont la pathologie est ancienne et qui ont véritablement oublié leur état normal.
- • Le témoignage du conjoint fournit parfois une image plus juste de la réalité, mais l’entourage peut également être peu sensible au caractère anormal de la somnolence ou la rationaliser (« Il travaille trop »).
2 Questionnaires
Le plus utilisé et validé est l’échelle de somnolence d’Epworth (http://medicalcul.free.fr/ epworth.html
 ).
).
3 Techniques instrumentales utilisant la polysomnographie
Deux techniques relèvent de ce principe. La notion de rapidité d’endormissement dans des circonstances standardisées est à la base de l’évaluation instrumentale de la somnolence.
a Tests itératifs de latence d’endormissement (TILE)
- • On mesure la latence d’endormissement et les stades de sommeil atteints à cinq reprises dans la journée, toutes les 2 heures, pendant 20 minutes (si pas d’endormissement) à 34 minutes (si endormissement < 20 minutes), dans des conditions standardisées (au calme, allongé dans le noir), en demandant au sujet de se laisser aller au sommeil, de faire son possible pour s’endormir. C’est le test de référence pour la mesure de la somnolence diurne.
- • Une latence moyenne d’endormissement (pour les cinq tests) supérieure à 8 minutes est normale. En dessous, on suspecte une hypersomnie d’origine centrale (narcolepsie, hypersomnie idiopathique). Le nombre de siestes comportant du sommeil paradoxal est utilisé pour différencier narcolepsie et hypersomnie idiopathique (voir plus loin).
b Tests de maintien d’éveil (TME)
- • Le sujet, en position demi-assise, immobile et en semi-obscurité reçoit la consigne de résister au sommeil pendant 40 minutes, à quatre reprises espacées de 2 heures en journée. Ce test mesure donc la capacité à rester éveillé en condition sédative, il mesure la vigilance.
- • C’est le test médico-légal utilisé pour définir les aptitudes au poste et à la conduite automobile chez le patient souffrant d’un trouble de l’éveil traité ou chez le conducteur professionnel qui a un trouble du sommeil. La conduite à usage personnel d’un véhicule léger nécessite une latence moyenne des quatre tests > 19 minutes, celle à usage professionnel une latence > 33 minutes.
D 352Causes de la somnolence diurne excessive
![]() La démarche et les principales étiologies sont synthétisées dans la figure 20.2.
La démarche et les principales étiologies sont synthétisées dans la figure 20.2.
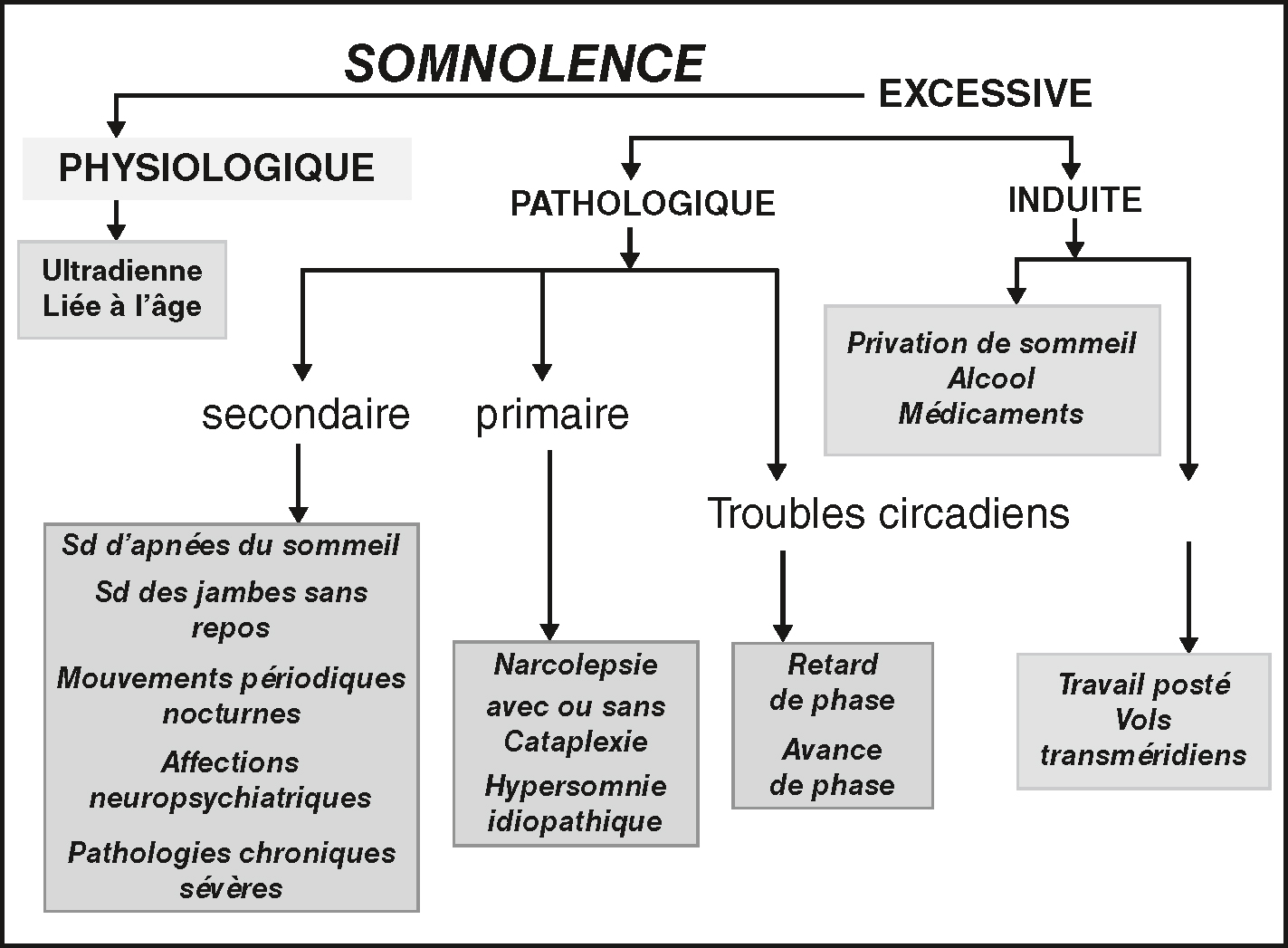
 Orientation diagnostique devant une somnolence diurne.
Orientation diagnostique devant une somnolence diurne.L'image montre un schéma explicatif des différentes causes de la somnolence diurne. La somnolence est divisée en trois catégories principales : physiologique, pathologique et induite. Somnolence physiologique : liée à des facteurs naturels comme le rythme ultradien et l'âge. Somnolence pathologique : se divise en secondaire et primaire. Secondaire : Syndrome d'apnées du sommeil Syndrome des jambes sans repos Mouvements périodiques nocturnes Affections neuropsychiatriques Pathologies chroniques sévères Primaire : Narcolepsie avec ou sans cataplexie Hypersomnie idiopathique Somnolence induite : causée par des facteurs externes comme la privation de sommeil, l'alcool et les médicaments. Inclut également les troubles circadiens, divisés en : Retard de phase Avance de phase Les troubles circadiens peuvent être causés par des facteurs comme le travail posté et les vols transméritiens. Ce schéma permet de comprendre les différentes origines de la somnolence diurne, qu'elles soient naturelles, liées à des pathologies ou induites par des facteurs externes.
On doit d’abord distinguer :
-
• une somnolence physiologique :
- – aux âges extrêmes de la vie (jeune enfant et sujet âgé),
- – la sieste est physiologique chez le sujet âgé;
- • d’une somnolence diurne excessive. La somnolence excessive peut être :
-
• induite :
-
– privation chronique de sommeil (cause principale). Celle-ci peut être comportementale ou liée à :
- – un trouble du rythme circadien veille-sommeil : endogène, car une avance de phase peut induire une somnolence en fin de journée, un retard de phase, une somnolence le matin; ou exogène (travail de nuit ou posté, vols transméridiens),
- – un syndrome des jambes sans repos,
- – des médicaments sédatifs,
- – des toxiques, de l’alcool;
-
-
• pathologique :
-
– secondaire à une fragmentation du sommeil par :
- – douleurs, handicap nocturne,
- – syndrome d’apnées du sommeil,
- – mouvements périodiques des membres,
- – 353parasomnie du sommeil lent profond,
- – affections psychiatriques;
-
– primaire avec pathologie intrinsèque liée à l’atteinte d’un système d’éveil (hypersomnies d’origine centrale) :
- – narcolepsie de type 1 ou 2,
- – hypersomnie idiopathique,
- – hypersomnies neurologiques lésionnelles.
-
IV Troubles respiratoires du sommeil
Seul le syndrome d’apnées-hypopnées du sommeil (SAHOS) sera traité ici. Les autres troubles respiratoires du sommeil, en particulier les hypoventilations et le stridor, ne seront pas traités.
A Définitions
1 Événements respiratoires pendant le sommeil
- • Apnée : interruption du flux respiratoire de plus de 10 secondes.
- • Hypopnée : réduction (sans interruption complète) du flux respiratoire (de plus de 10 secondes) de plus de 30 %, associée à une désaturation en oxygène de plus de 3 % ou à un micro-éveil (= éveil bref de 3 à 15 secondes).
2 Nature des apnées et hypopnées
Les apnées et hypopnées peuvent être obstructives, centrales ou mixtes :
- • obstructive : fermeture complète ou partielle des voies aériennes supérieures avec une augmentation des efforts respiratoires qui a pour objet de tenter de lever l’obstruction;
- • centrale : réduction de l’effort respiratoire proportionnelle à la réduction du flux respiratoire, résultant d’une diminution de la commande ventilatoire;
- • mixte : apnée d’abord centrale puis obstructive.
3 Index d’apnées-hypopnées (IAH)
C’est le nombre total d’apnées et d’hypopnées de la nuit, rapporté au temps total de sommeil, il est exprimé en nombre d’apnées + hypopnées par heure.
4 Syndrome d’apnées-hypopnées obstructives du sommeil (SAHOS)
Il est défini par des symptômes (sans autre explication que ce trouble respiratoire nocturne) associés à un IAH > 5 :
- • présence de symptômes nocturnes (ronflement, suffocations, polyurie) et diurnes (surtout somnolence excessive);
-
• et :
- – IAH > 5 et < 15 : forme légère,
- – IAH > 15 et < 30 : forme modérée,
- – IAH > 30 : forme sévère.
Le degré de somnolence diurne est également à considérer pour évaluer la sévérité.
5 354Syndrome d’apnées-hypopnées centrales du sommeil
Il comporte une majorité d’apnées et d’hypopnées centrales, éventuellement associées à une respiration périodique de Cheyne-Stokes. Le syndrome d’apnées-hypopnées centrales est souvent secondaire et nécessite un bilan complémentaire (pneumologique, cardiologique, imagerie cérébrale). Il est rare et ne sera pas abordé dans le détail ici.
B Épidémiologie et facteurs de risque
Le SAHOS a une prévalence élevée (qui varie selon le critère diagnostique choisi) : hommes : 4 %; femmes : 2 % (plus fréquent après la ménopause). Mais attention, plus de 40 % de la population normale a un IAH > 5 : la présence de symptômes est nécessaire à la prise en charge médicale.
-
• Facteurs de risque :
- – âge entre 50 et 65 ans;
- – sexe masculin;
- – obésité;
- – consommation d’alcool;
- – cou court, épais, macroglossie, hypertrophie amygdalienne, conformation génétique telle que macrognathie ou rétrognathie.
-
• Plus fréquent chez les patients :
- – hypertendus;
- – insuffisants cardiaques;
- – diabétiques;
- – ayant présenté un AVC.
C Physiopathologie du syndrome d’apnées-hypopnées obstructives du sommeil
![]() Le pharynx peut être assimilé à un tuyau mou, interposé entre deux segments rigides, le palais dur et l’épiglotte. À l’inspiration, la pression s’exerçant sur les parois pharyngées est négative, d’où une tendance au collapsus du pharynx, qui est contrebalancée en éveil par les muscles dilatateurs du pharynx. Le seuil de pression entraînant un collapsus pharyngé est moindre chez le patient ayant un SAHOS et l’activité des muscles est inhibée pendant le sommeil.
Le pharynx peut être assimilé à un tuyau mou, interposé entre deux segments rigides, le palais dur et l’épiglotte. À l’inspiration, la pression s’exerçant sur les parois pharyngées est négative, d’où une tendance au collapsus du pharynx, qui est contrebalancée en éveil par les muscles dilatateurs du pharynx. Le seuil de pression entraînant un collapsus pharyngé est moindre chez le patient ayant un SAHOS et l’activité des muscles est inhibée pendant le sommeil.
Trois facteurs sont à l’origine du collapsus pharyngé :
- • le rétrécissement anatomique des voies aériennes supérieures (étroitesse morphologique, rétention d’eau ou de graisse dans les parois pharyngées);
- • les anomalies des tissus pharyngés augmentant la compliance du pharynx;
- • la perte d’efficacité des muscles pharyngés.
Le rétrécissement pharyngé peut entraîner des perturbations de l’écoulement d’air – soit sous la forme mineure de vibrations entraînant un ronflement, soit par fermeture partielle (hypopnée) ou complète (apnée) des voies aériennes supérieures – associées à une augmentation de l’effort respiratoire, qui est un stimulus éveillant responsable d’une fragmentation 355du sommeil et d’une somnolence diurne. Les chutes récurrentes d’oxygène associées aux apnées et hypopnées (hypoxémie intermittente) augmentent la somnolence et la morbidité cardiovasculaire.
D Clinique
1 Symptômes (vidéo 20.1)
a Symptômes nocturnes
- • Ronflement (sonore, souvent très ancien).
- • Pauses respiratoires constatées par le conjoint (interruption du ronflement à l’occasion des apnées, suivie d’une reprise respiratoire particulièrement sonore).
- • Éveils en suffocation.
- • Nycturie ++ (plus d’une miction, de volume normal, par nuit).
- • Sueurs nocturnes.
b Symptômes diurnes
- • Somnolence diurne.
- • Céphalées matinales.
- • Troubles cognitifs : concentration, mémoire.
- • Irritabilité.
- • Trouble de l’humeur.
- • Baisse de la libido.
- • Asthénie matinale.
- • Sentiment de sommeil non récupérateur.
c Forme de l’enfant
![]() À évoquer en cas de ronflement, de somnolence diurne, de troubles de l’attention, du comportement (irritabilité, hyperactivité, impulsivité), de retard de croissance staturo-pondérale, d’agressivité et de répercussions sur les performances scolaires.
À évoquer en cas de ronflement, de somnolence diurne, de troubles de l’attention, du comportement (irritabilité, hyperactivité, impulsivité), de retard de croissance staturo-pondérale, d’agressivité et de répercussions sur les performances scolaires.
![]() Un enfant qui dort bouche ouverte ou la tête en hyperextension a probablement une hypertrophie adénoïde. Chez l’enfant, la somnolence est souvent masquée par un tableau d’hyperactivité.
Un enfant qui dort bouche ouverte ou la tête en hyperextension a probablement une hypertrophie adénoïde. Chez l’enfant, la somnolence est souvent masquée par un tableau d’hyperactivité.
2 Examen clinique
![]() On retrouve souvent une obésité, une HTA, et une augmentation du tour de cou (morphotype particulier, bréviligne, avec un cou court, épais), une macroglossie avec empreinte dentaire, une hypertrophie amygdalienne (en particulier chez l’enfant, fig. 20.3), un voile épaissi, érythéma-teux et parfois une conformation mandibulaire particulière avec micrognathie ou rétrognathie.
On retrouve souvent une obésité, une HTA, et une augmentation du tour de cou (morphotype particulier, bréviligne, avec un cou court, épais), une macroglossie avec empreinte dentaire, une hypertrophie amygdalienne (en particulier chez l’enfant, fig. 20.3), un voile épaissi, érythéma-teux et parfois une conformation mandibulaire particulière avec micrognathie ou rétrognathie.
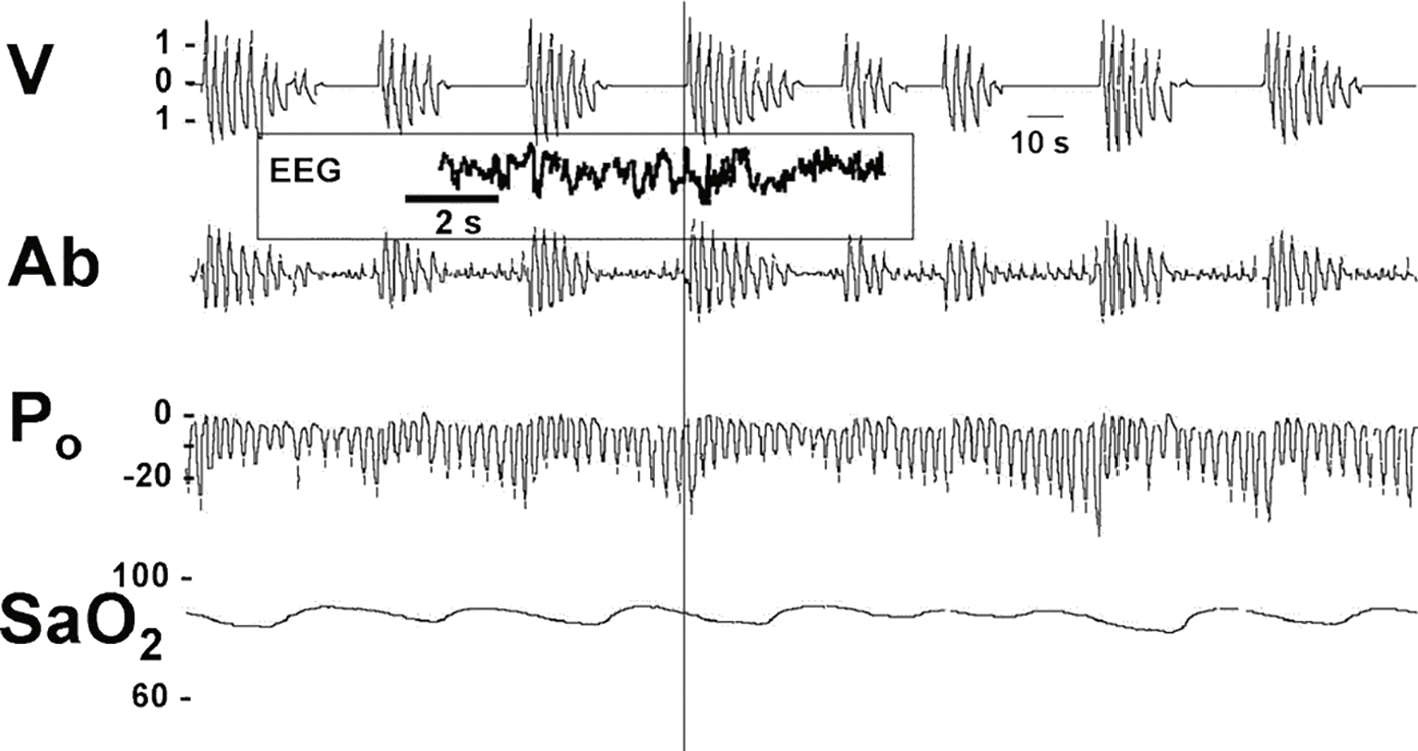
 Extrait d’enregistrement polygraphique du sommeil au cours d’un syndrome d’apnées du sommeil.
Extrait d’enregistrement polygraphique du sommeil au cours d’un syndrome d’apnées du sommeil. Apnées d’une durée de 30 à 40 secondes avec arrêt de la ventilation (interruption du débit ventilatoire, V); obstructives (persistance des efforts respiratoires dont témoignent la motilité abdominale, Ab, et l’augmentation de pression œsophagienne, Po pendant l’apnée); suivies d’une chute de la saturation oxyhémoglobinée (SaO2) témoin de l’hypoxémie. Noter aussi l’éveil à la fin de l’apnée, indiqué par les modifications EEG sur une polysom-nographie, représentées en cartouche à une échelle de temps différente du reste de l’enregistrement.
L'image montre un extrait d'enregistrement polygraphique du sommeil chez un patient souffrant d'un syndrome d'apnées du sommeil. Cet enregistrement comprend plusieurs tracés représentant différentes mesures physiologiques pendant le sommeil. Le premier tracé, marqué "V", montre les variations de la ventilation, où l'on peut observer des périodes de respiration régulière interrompues par des pauses, caractéristiques des apnées. Le deuxième tracé, "Ab", représente les mouvements abdominaux, qui suivent un schéma similaire avec des interruptions correspondant aux apnées. Le troisième tracé, "Po", illustre les mouvements thoraciques, également interrompus pendant les apnées. Enfin, le quatrième tracé, "SaO2", montre la saturation en oxygène du sang, qui diminue pendant les épisodes d'apnée. Un encadré au milieu du tracé "V" montre un enregistrement EEG (électroencéphalogramme) sur une période de 2 secondes, indiquant l'activité cérébrale pendant le sommeil. L'échelle de temps en haut à droite indique que chaque division horizontale représente 10 secondes. Cet enregistrement permet de visualiser les effets des apnées du sommeil sur la respiration et la saturation en oxygène, ainsi que sur l'activité cérébrale. Les apnées du sommeil sont des interruptions répétées de la respiration pendant le sommeil, pouvant entraîner des baisses de la saturation en oxygène et des perturbations du sommeil. L'analyse de ces enregistrements est essentielle pour diagnostiquer et comprendre l'impact de ce syndrome sur la santé des patients.
E 356Diagnostic de certitude
Le diagnostic repose sur :
- • en première intention : la polygraphie cardiorespiratoire (fig. 20.3), examen de dépistage suffisant pour dépister des formes sévères;
- • la polysomnographie : examen de référence comportant les mêmes paramètres cardiorespiratoires mais permettant d’identifier les micro-éveils et d’évaluer le retentissement sur le sommeil nocturne.
L’IAH permettra de déterminer la sévérité du SAHOS.
F Conséquences à long terme
![]() Elles incluent :
Elles incluent :
- • un risque d’accident de voiture et d’autres conséquences de la somnolence diurne;
- • un risque cardiovasculaire accru : HTA, insuffisance coronarienne, AVC, troubles du rythme cardiaque, mortalité cardiovasculaire;
- • un risque métabolique : syndrome métabolique, diabète.
Chez l’enfant : cassure de la croissance staturo-pondérale, troubles du comportement (irritabilité, hyperactivité, fatigabilité), inattention et troubles de la mémoire, diminution des performances scolaires, conséquences cardiovasculaires à long terme.
G Traitement
![]() L’indication du traitement est discutée en fonction de la sévérité du SAHOS (IAH, désaturations), du retentissement (somnolence diurne) et des comorbidités :
L’indication du traitement est discutée en fonction de la sévérité du SAHOS (IAH, désaturations), du retentissement (somnolence diurne) et des comorbidités :
- • 357pression positive continue (PPC) : traitement de référence, efficace mais contraignant. Elle consiste à appliquer un flux d’air en surpression continue, délivré par un masque nasal relié à une source de pression. Cette surpression maintient les voies aériennes ouvertes, supprime les apnées, normalise le sommeil et corrige les troubles diurnes. La primoprescription est autorisée pour les pneumologues et les médecins ayant une formation qualifiante en médecine du sommeil. Le renouvellement est possible par tout médecin;
- • orthèse d’avancement mandibulaire : doubles gouttières portées la nuit, qui propulsent la mandibule (et donc la langue) en avant, entraînant un élargissement antéropostérieur du pharynx. C’est une alternative à la PPC, un peu moins efficace mais mieux tolérée et aussi bien remboursée;
- • chirurgie : l’avancée bi-mandibulo-maxillaire est un traitement lourd, efficace, mais d’indication très limitée (patient jeune et mince). L’uvulopharyngopalatoplastie et la septoplastie nasale sont inefficaces. La stimulation du nerf génioglosse se développe dans des cas très limités;
- • dans des cas légers à modérés, l’amaigrissement et un traitement positionnel (si les apnées surviennent en décubitus dorsal) peuvent suffire;
- • dans tous les cas : arrêt de l’alcool et des benzodiazépines;
- • traitement des comorbidités.
Chez l’enfant : une hypertrophie amygdalienne étant le plus souvent en cause, l’adéno-amygdalectomie est le traitement de première intention, éventuellement complété par un traitement orthodontique. Le SAHOS de l’enfant nécessite une prise en charge hyperspé-cialisée (pédiatre, ORL, stomatologue, orthodentiste).
V Hypersomnies d’origine centrale
![]() Ce sont des atteintes du système d’éveil, dont les principales sont la narcolepsie et l’hyper-somnie idiopathique, et bien plus rarement le syndrome de Kleine-Levin (une hypersomnie rémittente-récurrente), non abordé ici.
Ce sont des atteintes du système d’éveil, dont les principales sont la narcolepsie et l’hyper-somnie idiopathique, et bien plus rarement le syndrome de Kleine-Levin (une hypersomnie rémittente-récurrente), non abordé ici.
A Narcolepsie (ou syndrome de Gélineau)
1 Symptômes
Tableau clinique (débutant habituellement à l’adolescence) :
-
• une somnolence diurne sévère et irrésistible :
- – accès de sommeil quasi irrépressibles,
- – qui surviennent de façon récurrente au cours de la journée,
- – y compris dans des conditions actives (conversation),
- – les accès de sommeil sont souvent brefs (< 30 minutes) et récupérateurs;
-
• les cataplexies sont pathognomoniques de la narcolepsie (narcolepsie de type 1), mais pas toujours présentes (absentes dans 30 % des cas dans la narcolepsie de type 2) :
-
– c’est un relâchement du tonus musculaire :
- – déclenché par une émotion, le plus souvent positive (fou rire, blague, surprise…) mais parfois négative (colère),
- – bref (quelques secondes à 2 minutes),
- – survenant en pleine conscience,
- – total (affaissement du sujet et chute) ou partiel (chute de la mâchoire, dysarthrie ou déverrouillage des genoux),
- – 358avec une abolition transitoire des réflexes ostéotendineux;
- –
 le diagnostic de cataplexie peut être difficile chez le jeune enfant;
le diagnostic de cataplexie peut être difficile chez le jeune enfant;
-
-
• autres symptômes :
- – longs éveils nocturnes (30 %),
- – cauchemars (70 %),
- – paralysies du sommeil à l’endormissement (hypnagogiques) ou au réveil (hypnopom-piques), très désagréables (50 %) : le sujet allongé ne peut bouger alors qu’il se sent mentalement éveillé,
- – hallucinations hypnagogiques ou hypnopompiques (45–85 %) qui peuvent être visuelles (intrus dans la chambre), auditives (appel de son prénom, bruits de pas) ou somesthé-siques (frôlement, sortie de corps),
- – prise de poids au début de la maladie.
Les formes sans cataplexie sont de diagnostic plus difficile.
2 Épidémiologie
![]() Prévalence : 1 pour 2 000 (narcolepsie de type 1), sex-ratio : 1. Les formes familiales sont rarissimes.
Prévalence : 1 pour 2 000 (narcolepsie de type 1), sex-ratio : 1. Les formes familiales sont rarissimes.
3 Physiopathologie
Les cataplexies et la narcolepsie de type 1 (voir plus loin) résultent de la perte d’une petite population de neurones localisés dans l’hypothalamus et exprimant un neuropeptide, appelé hypocrétine ou orexine, qui joue un rôle fondamental dans le maintien de l’éveil. De nombreux arguments sont en faveur d’un mécanisme auto-immun chez des patients génétiquement prédisposés.
4 Explorations complémentaires
Le diagnostic est d’abord clinique (la cataplexie est pathognomonique, mais elle est rarement observée par le médecin), mais il doit être confirmé par :
- • polysomnographie : l’observation de sommeil paradoxal dans les 15 minutes suivant l’endormissement est en faveur de la narcolepsie de type 1. L’enregistrement retrouve une fragmentation du sommeil et élimine une autre cause de somnolence;
- • TILE : latence moyenne d’endormissement inférieure à 8 minutes avec un endormissement en sommeil paradoxal lors d’au moins deux sessions du test (ou un seul endormissement en sommeil paradoxal lors des tests et présence du critère polysomnographique ci-dessus) : critère indispensable au diagnostic de narcolepsie de type 2;
- • dosage d’hypocrétine dans le LCS : sensible et spécifique dans la narcolepsie de type 1. Il n’est pas nécessaire sauf en cas de doute (enfants, facteurs modifiant la symptomatologie, psychotropes, pathologie neurologique ou psychiatrique);
- • typage HLA : le génotypage HLA DQB1*0602 n’est pas un critère diagnostique mais un critère de support (90 % dans le type 1, 50 % dans le type 2), car il est aussi observé dans 20 % de la population générale caucasienne. Son absence est en défaveur de la narcolepsie de type 1.
5 359Formes cliniques
- • Narcolepsie de type 1 : elle est définie par la présence de cataplexies et/ou d’un taux en hypocrétine dans le LCS effondré.
- • Narcolepsie de type 2 : absence de cataplexie et taux d’hypocrétine normal (si dosage effectué).
- • Narcolepsie symptomatique : observée dans la dystrophie myotonique de Steinert et le syndrome de Prader-Willi, plus rarement dans la maladie de Parkinson, la sclérose en plaques et les lésions hypothalamiques.
6 Évolution
Il s’agit d’une maladie chronique. Le retentissement scolaire et professionnel devra être pris en compte.
7 Traitement
L’initiation du traitement doit être faite par un médecin spécialisé en médecine du sommeil ou un neurologue.
a Traitement de la somnolence
- • Les siestes courtes font partie du traitement lorsqu’elles sont possibles.
- • Modafinil (Modiodal®, AMM, 100–400 mg/jour, ordonnance d’exception) : 1re intention.
- • Pitolisant (Wakix®, AMM, 9–36 mg) : peut être en 1re intention.
- • Méthylphénidate (Ritaline®, AMM, 20–80 mg/jour, stupéfiant) : 2nde intention.
- • Gamma-hydroxybutyrate (Xyrem®), AMM, 6–9 g/jour, stupéfiant en pharmacie hospitalière) : 2nde intention.
- • Solriamfétol (Sunosi®, AMM 75–150 mg) : 2nde intention.
b Traitement des cataplexies, des hallucinations et des paralysies du sommeil
- • Gamma-hydroxybutyrate (Xyrem®, AMM, 6–9 g/jour, stupéfiant).
- • Pitolisant (Wakix®, AMM, 9–36 mg).
- • Antidépresseurs (hors AMM mais très efficaces).
Les autres mesures consistent à améliorer le sommeil de nuit et à soutenir le patient sur le plan psychologique, social, scolaire et professionnel.
B Hypersomnie idiopathique
1 Tableau clinique
- •
 L’hypersomnie idiopathique se caractérise par une somnolence diurne continue au cours de la journée, malgré un sommeil de nuit normal, voire allongé.
L’hypersomnie idiopathique se caractérise par une somnolence diurne continue au cours de la journée, malgré un sommeil de nuit normal, voire allongé. - • Tableau clinique débutant chez l’adolescent ou l’adulte jeune. Les formes familiales ne sont pas rares.
-
• Somnolence diurne :
- – continue : « jamais complètement réveillé »;
- – avec accès de sommeil moins fréquents et moins brutaux que dans la narcolepsie;
- – 360mais de plus longue durée que dans la narcolepsie;
- – inertie du sommeil (réveil laborieux, ivresse du sommeil);
- – siestes non rafraîchissantes.
2 Épidémiologie
Prévalence mal connue mais proche de celle de la narcolepsie (1/2 000), femmes plus souvent touchées que les hommes.
3 Physiopathologie
Incomprise : on suspecte le déficit d’un système de réveil ou la sécrétion inappropriée d’un facteur hypnogène endogène.
4 Diagnostic de certitude
-
• En plus d’une clinique typique, les enregistrements de sommeil prolongés sont indispensables et incluent :
- – polysomnographie : éliminer une autre pathologie du sommeil responsable de somnolence diurne (SAHOS.);
- – TILE : latence moyenne d’endormissement inférieure à 8 minutes avec moins de deux endormissements en sommeil paradoxal (critère différenciant de la narcolepsie). Ce critère n’est pas toujours présent dans la forme à TTS long;
- – polysomnographie continue de 24 à 36 heures standardisée ou actimétrie (évaluation sur une durée plus longue) : estimation du TTS. Elle permet de confirmer le TTS allongé à plus de 11 heures/24 heures;
- – imagerie cérébrale pour le diagnostic différentiel avec une hypersomnie symptomatique (lésionnelle);
- – avis psychiatrique : doute fréquent avec un trouble de l’humeur qui peut avoir les mêmes aspects cliniques et polysomnographiques.
- • Sont inutiles : le typage HLA (pas d’association) et le dosage d’hypocrétine dans le LCS (normal).
5 Nosologie
Il existe des formes frontières entre hypersomnie idiopathique à TTS normal et narcolepsie de type 2, rendant la distinction difficile sans que cela n’influence le traitement.
6 Traitement
- •
 Aucun médicament n’a d’AMM dans l’hypersomnie idiopathique. Les molécules éveillantes efficaces sont cependant les mêmes que dans la narcolepsie, mais leur primo-prescription doit être effectuée dans le cadre d’un centre de référence ou de compétence « hypersomnies rares ».
Aucun médicament n’a d’AMM dans l’hypersomnie idiopathique. Les molécules éveillantes efficaces sont cependant les mêmes que dans la narcolepsie, mais leur primo-prescription doit être effectuée dans le cadre d’un centre de référence ou de compétence « hypersomnies rares ». - • Aider le patient au niveau des conséquences psychosociales, de l’orientation scolaire, et prendre en charge d’autres comorbidités.
C Autres hypersomnies centrales
1 Hypersomnie psychiatrique
L’origine psychiatrique d’une hypersomnie est retenue lorsque le contexte (trouble de l’humeur, bipolarité) est évocateur, confirmé par le psychiatre et que les causes organiques ont été éliminées.
2 361Somnolence résiduelle dans le SAHOS bien traité
Elle concerne environ 10 % des patients avec SAHOS bien traité. Elle pourrait être liée aux lésions cérébrales à long terme des systèmes d’éveil par hypoxie intermittente.
D’autres maladies, beaucoup plus rares, peuvent rendre compte d’une somnolence diurne excessive.
3 Syndrome de Kleine-Levin
C’est une hypersomnie rémittente-récurrente, qui survient par épisodes d’une à plusieurs semaines chez des adolescents. Les épisodes comportent un temps de sommeil de 15 heures à 22 heures par jour, associé à une déréalisation, des troubles du comportement (apathie massive ou plus rarement désinhibition alimentaire ou sexuelle), une confusion, un ralentissement psychomoteur et une amnésie partielle de l’épisode. Les troubles disparaissent habituellement après la trentaine.
4 Encéphalites et lésions cérébrales
Certaines encéphalites peuvent s’accompagner d’hypersomnie : la trypanosomiase africaine, qui sévit toujours dans certaines parties de l’Afrique tropicale, et les encéphalites autoimmunes. Des lésions ischémiques (infarctus bithalamique) ou tumorales peuvent entraîner une somnolence diurne. Le contexte et les symptômes associés permettent le diagnostic.
VI Troubles du rythme circadien veille–sommeil
A Mécanismes
![]() Ces troubles sont fréquents et souvent négligés. Leurs causes incluent :
Ces troubles sont fréquents et souvent négligés. Leurs causes incluent :
- • une perturbation centrale du système circadien (ex. : typologie génétique « du soir » ou « du matin » extrême, cécité, autisme);
- • une tumeur hypothalamique;
- • une perturbation externe (travail de nuit, posté, jet-lag…) avec altération de l’entraînement de l’horloge;
- • certaines affections médicales ou prise de médicament (bêtabloquant) ou de toxiques.
Il s’agit d’un décalage (en dehors des horaires sociaux locaux) des périodes de veille et de sommeil et des horaires d’endormissement et du réveil, qui altère la qualité du sommeil et de la vigilance.
De plus, de nombreux paramètres physiologiques (température, sécrétions hormonales…) et comportementaux présentent une rythmicité circadienne. L’horloge synchronise ces rythmes entre eux. Ainsi, une perturbation des rythmes circadiens est retrouvée dans la physiopathologie de nombreuses affections neuropsychiatriques (troubles de l’humeur, démences.).
B Formes cliniques
![]() On distingue :
On distingue :
- • le syndrome de retard de phase : très fréquent, affectant majoritairement l’adolescent et l’adulte jeune, il s’agit de sujets dont l’horloge interne est « déréglée » : ils prennent l’habitude de (ou sont génétiquement programmés pour) dormir tard et se réveiller tard. Cette habitude est renforcée par l’usage des écrans (LED bleues) le soir et la nuit. Fréquemment, en raison de contraintes socioprofessionnelles, ils s’obligent à se coucher plus tôt, pour pouvoir se lever plus tôt, mais sont confrontés à des difficultés d’endormissement justifiant, à tort, le recours aux hypnotiques ou au cannabis. La somnolence diurne est fréquente, en particulier lorsqu’ils sont obligés de se lever tôt;
- • 362le syndrome d’avance de phase : plus rare, observé préférentiellement chez le sujet âgé, il se traduit par une incapacité à rester éveillé le soir après 20 heures–21 heures, et des éveils matinaux précoces;
- • le syndrome de décalage horaire (jet-lag) : transitoire, lié à des vols transméridiens; la symptomatologie associant insomnie, somnolence diurne et réduction des performances sera plus marquée lors de voyage vers l’est;
- • le trouble du rythme circadien lié au travail posté ou de nuit : somnolence diurne et insomnie en relation avec les horaires de travail, baisse de performance et risque accru d’accident;
-
• plus rares :
- – rythme de la veille et du sommeil irrégulier (sommeil morcelé en plusieurs épisodes de courte durée par 24 heures);
- – rythme hypernyctéméral, plus long que 24 heures (en libre cours si non entraîné, avec un décalage quotidien d’environ 1 à 2 heures de la période de sommeil).
C Explorations
L’agenda de sommeil et l’actimétrie sont utiles au diagnostic. Des mesures plus complexes peuvent être nécessaires : mesure de certains rythmes (température, mélatonine, cortisol).
D Traitement
Il repose essentiellement sur la régularisation des activités de la vie quotidienne avec une bonne hygiène de sommeil, l’emploi de la luminothérapie et la prescription de mélatonine.
VII Parasomnies
A Définition
![]() Les parasomnies sont des comportements anormaux survenant à l’endormissement, pendant le sommeil ou lors d’éveils incomplets. Nombre de parasomnies sont des manifestations physiologiques, survenant occasionnellement dans plus de 50 % de la population générale; c’est leur répétition qui devient problématique. Certaines se situent cependant d’emblée dans le domaine de la pathologie.
Les parasomnies sont des comportements anormaux survenant à l’endormissement, pendant le sommeil ou lors d’éveils incomplets. Nombre de parasomnies sont des manifestations physiologiques, survenant occasionnellement dans plus de 50 % de la population générale; c’est leur répétition qui devient problématique. Certaines se situent cependant d’emblée dans le domaine de la pathologie.
B Nosologie
Elles sont classées en fonction du stade de sommeil au cours duquel elles se produisent.
1 Sommeil lent profond
Les parasomnies du sommeil lent profond correspondent à des éveils incomplets ou dissociés (éveil moteur sans éveil cortical) survenant en sommeil lent profond, c’est-à-dire en première partie de nuit avec, en général, une activité automatique relativement simple (par opposition au trouble du comportement en sommeil paradoxal) et une amnésie de l’épisode (le contact est quasi impossible et le sujet n’a que rarement un souvenir de l’épisode).
- • Composante familiale fréquente.
- • 363Facteurs favorisants : génétique, circonstances augmentant le sommeil lent profond (privation de sommeil, activité physique intense, irrégularités des horaires de sommeil, fièvre, médicaments) ou qui favorisent les éveils intrasommeils (stress émotionnel, ronflement, SAHOS, mouvements périodiques des membres pendant le sommeil [MPS]).
a Somnambulisme
Très fréquent : 17 % des enfants entre 5 et 12 ans et 2 % des adultes présentent un épisode. Déambulation inconsciente, les yeux ouverts, avec désorientation temporospatiale : le comportement est en général bien organisé, souvent accompagné d’une somniloquie mais inadapté au contexte. L’épisode dure de quelques secondes à quelques dizaines de minutes. Diagnostic différentiel : épilepsie nocturne frontale.
b Terreurs nocturnes
Jeune enfant (début à 2 ans, plus rare à l’âge adulte) qui brutalement présente en début de nuit des manifestations de terreur intense avec cri strident, pleurs, expression de panique, yeux ouverts, manifestations adrénergiques (tachycardie, tachypnée, mydriase), très impressionnantes pour l’entourage, mais l’enfant n’en garde aucun souvenir si on ne le réveille pas pendant l’épisode.
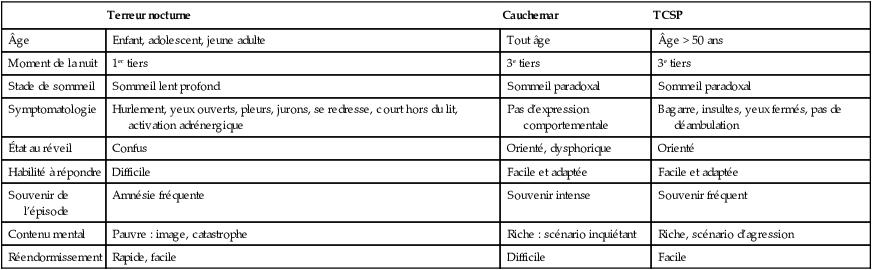
Si on le réveille, son discours est en général pauvre et confus : il est effrayé, mais ne sait pas expliquer pour quelle raison (à la différence du cauchemar, tableau 20.1).
B Diagnostic différentiel entre terreurs nocturnes, cauchemars et trouble comportemental en sommeil paradoxal (TCSP).
| Terreur nocturne | Cauchemar | TCSP | |
|---|---|---|---|
| Âge | Enfant, adolescent, jeune adulte | Tout âge | Âge > 50 ans |
| Moment de la nuit | 1er tiers | 3e tiers | 3e tiers |
| Stade de sommeil | Sommeil lent profond | Sommeil paradoxal | Sommeil paradoxal |
| Symptomatologie | Hurlement, yeux ouverts, pleurs, jurons, se redresse, court hors du lit, activation adrénergique | Pas d’expression comportementale | Bagarre, insultes, yeux fermés, pas de déambulation |
| État au réveil | Confus | Orienté, dysphorique | Orienté |
| Habilité à répondre | Difficile | Facile et adaptée | Facile et adaptée |
| Souvenir de l’épisode | Amnésie fréquente | Souvenir intense | Souvenir fréquent |
| Contenu mental | Pauvre : image, catastrophe | Riche : scénario inquiétant | Riche, scénario d’agression |
| Réendormissement | Rapide, facile | Difficile | Facile |
c Éveils confusionnels
Confusion mentale brève (« réveil surpris », les yeux ouverts, redresse tête et torse) ou prolongée, avec désorientation temporospatiale, comportements automatiques ou inappropriés donnant l’impression à l’entourage d’être partiellement endormi et partiellement réveillé.
d Formes spécialisées de parasomnie de sommeil lent profond
- • Trouble alimentaire du sommeil : prise inconsciente et répétée d’aliments la nuit, avec mise en danger (aliments non comestibles, confusion).
- • Sexsomnie : comportement sexuel involontaire et amnésique nocturne. Risque médico-légal.
- • 364Suffocation parasomniaque : éveil affolé avec la sensation d’avoir inhalé un objet. À différencier des crises insulaires et des apnées.
e Diagnostic
- • Description des épisodes par l’entourage et interrogatoire du patient.
- • Vidéopolysomnographie pour le diagnostic positif : éveils confusionnels répétés en sommeil lent profond; diagnostic étiologique : recherche ronflement, SAHOS, MPS; et diagnostic différentiel : épilepsie hypermotrice nocturne.
f Conséquences
Blessures de soi (fractures, défenestration) ou des autres, fatigue, somnolence, honte de soi.
g Traitement
- • Informer et protéger l’accès des endroits à risque (fenêtres, escaliers).
- • Agir sur les facteurs déclenchants (éviter les privations de sommeil, gérer le stress), en particulier traiter un trouble respiratoire au cours du sommeil ou des mouvements périodiques du sommeil.
- • Traitement médicamenteux indiqué dans les cas dangereux : benzodiazépines, gabapentine.
2 Sommeil paradoxal
a Trouble comportemental en sommeil paradoxal (vidéo 20.2 )
)
- • Sujet de plus de 50 ans, avec une prédominance masculine (80 %) dans la forme idiopa-thique ou isolée (voir tableau 20.1).
- • Pendant le sommeil paradoxal, plutôt en fin de nuit.
- • Comportement moteur élaboré, généralement agressif ou défensif, sans déambulation (patient ne quittant pas son lit), avec un risque de blessure de l’entourage et du patient (en cas de chute du lit). Si on réveille le patient durant un épisode, il raconte un rêve qui correspond bien au comportement observé : il « agit » son rêve, ce qui « explique » son comportement.
- • Fréquemment associé ou précédant de quelques années une maladie dégénérative affectant le système extrapyramidal (maladie de Parkinson, démence à corps de Lewy, atrophie multisystématisée : synucléinopathies).
-
• Diagnostic :
- – interrogatoire du patient et de l’entourage;
- – vidéopolysomnographie obligatoire dans la forme idiopathique : perte de l’atonie musculaire physiologique en sommeil paradoxal, visualisation des comportements.
- • Traitement : mélatonine et clonazépam (Rivotril®, hors AMM). Suivi du risque neuro-dégénératif.
b Paralysies du sommeil
Voir plus haut A. Narcolepsie (ou syndrome de Gélineau).
c Cauchemars
- • Rêves répétés angoissants avec fort contenu émotionnel négatif qui réveillent le sujet, mais sans expression motrice.
- • Fréquents chez l’enfant, plus rares chez l’adulte.
- • Souvent associés à un psychotraumatisme ou une psychopathologie.
3 365Sommeil lent et paradoxal
a Énurésie nocturne
Mictions involontaires récurrentes, persistant après l’âge de 5 ans (voir les items de pédiatrie et d’urologie, notamment item 23 – anomalies de la miction), dans tous les stades de sommeil.
b Somniloquie
C’est le fait de parler pendant le sommeil. La somniloquie peut être isolée ou associée à diverses parasomnies (somnambulisme, trouble comportemental en sommeil paradoxal) ou troubles psychopathologiques. Elle n’a aucune valeur d’orientation vers une pathologie spécifique.
C Diagnostic différentiel et manifestations épileptiques
Les crises d’épilepsie partielles ou généralisées peuvent aussi survenir pendant le sommeil et représentent le principal diagnostic différentiel des parasomnies, en particulier l’épilepsie frontale nocturne hypermotrice.
VIII Mouvements anormaux liés au sommeil
A Syndrome des jambes sans repos
1 Définition
Le syndrome des jambes sans repos est caractérisé par une sensation désagréable dans les membres inférieurs (de territoire non systématisé, affectant surtout les mollets) qui a les caractéristiques suivantes (vidéo 20.3 ) :
) :
- • besoin impérieux de bouger les jambes (« impatiences musculaires »);
- • survenant au repos;
- • maximale le soir, avant l’endormissement : composante horaire;
- • améliorée par le mouvement (marche, mobilisation).
2 Conséquences
Le syndrome est pénible, mais il est aussi douloureux dans la moitié des cas. La gêne et le besoin impérieux de marcher impactent la vie quotidienne en soirée (sorties, dîners) mais surtout causent des insomnies « douloureuses » responsables dans un tiers des cas de somnolence diurne modérée. Il peut aussi y avoir des mouvements involontaires pendant le sommeil (voir plus loin).
3 Explorations complémentaires
![]() Le diagnostic est clinique.
Le diagnostic est clinique.
La vidéopolysomnographie peut être utile en cas de difficultés diagnostiques chez l’enfant, le sujet dément, ou en cas de pathologies intriquées des membres inférieurs. La vidéo permet d’observer le comportement agité du sujet avant de dormir et lors des éveils et l’EMG des muscles tibiaux antérieurs repère les mouvements périodiques des membres pendant le sommeil (MPS), associés dans 80 % des cas.
4 366Épidémiologie
![]() Pathologie fréquente (2 % de formes chroniques en France), plus fréquente chez les femmes et après 50 ans.
Pathologie fréquente (2 % de formes chroniques en France), plus fréquente chez les femmes et après 50 ans.
5 Physiopathologie
Elle implique une susceptibilité génétique (formes familiales fréquentes), le métabolisme du fer et le système dopaminergique. De nombreux cas sont secondaires ou associés à une baisse des réserves en fer (ferritinémie < 75 mcg/L), une insuffisance rénale, une polyneuropathie, une prise médicamenteuse (antidépresseurs sérotoninergiques, neuroleptiques, antihistaminiques).
6 Forme de l’enfant
Peu connue et sous-diagnostiquée (y penser si un parent est atteint), elle peut ressembler à un syndrome de déficit de l’attention avec hyperactivité (impossibilité de rester en place en soirée ou pendant la nuit, sommeil raccourci et de mauvaise qualité, agitation pendant le sommeil, fatigue, irritabilité et hyperactivité pendant la journée).
7 Traitement
-
• Tout d’abord, corriger les facteurs favorisants :
- – sevrage si possible des médicaments délétères;
- – éviter les facteurs aggravants : caféine, tabac et alcool (vin blanc);
- – traitement d’une carence martiale (objectifs : ferritine ≥ 75 µg/L).
-
• Traitement médicamenteux (réservé aux formes sévères) :
- – agonistes dopaminergiques à faible posologie : ropinirole (hors AMM) ou pramipexole (avec AMM) administré dans la soirée 3 heures avant le début des symptômes, roti-gotine (avec AMM) en patch sur 24 heures. Un effet paradoxal (majoration des symptômes appelée syndrome d’augmentation) peut être observé chez certains patients et en cas de doses élevées;
- – antiépileptique (gabapentine, prégabaline) (hors AMM).
-
• Dans les formes résistantes au traitement, il est également possible d’utiliser :
- – un dérivé codéiné (hors AMM, sauf Oxsynia®, AMM dans les formes douloureuses);
- – le clonazépam (Rivotril®, risque d’accoutumance et somnolence diurne, hors AMM).
B Mouvements périodiques du sommeil
1 Enjeu
Les mouvements périodiques des membres nocturnes (MPS) sont souvent banals, liés à l’âge, observés de façon incidentale sur la polysomnographie et non pathologiques. Cependant, les patients atteints de MPS très fréquents et éveillants peuvent présenter des plaintes d’insomnie, d’éveils nocturnes répétés et de sommeil de mauvaise qualité.
2 Définitions
a Mouvements périodiques des membres au cours du sommeil (MPS)
- • Ce sont des mouvements répétitifs et stéréotypés des membres (inférieurs, parfois supérieurs) durant 0,5 à 10 secondes, se répétant toutes les 5 à 90 secondes.
- • 367Ils surviennent pendant le sommeil (anormal > 15/heure) et parfois la veille.
- • Avec extension du gros orteil, dorsiflexion du pied, voire flexion du genou et de la hanche.
- • Ils sont objectivés par la polysomnographie (EMG des jambiers antérieurs).
- • Ils peuvent être associés à un micro-éveil.
b Rythmies d’endormissement
-
• Mouvements répétitifs rythmiques et stéréotypés :
- – de la tête (cognement ou roulement) ou du tronc et du cou (bercement, roulement);
- – survenant au moment de l’endormissement, voire lors du sommeil.
- • Essentiellement observés dans la petite enfance mais peuvent persister jusqu’à l’âge adulte.
- • Pendant l’épisode, l’enfant peut se réveiller : il entend et il obéit si on lui demande de cesser ces mouvements.
- • Interprétées comme un comportement auto-apaisant procurant des sensations agréables afin d’obtenir l’endormissement.
c Bruxisme du sommeil
- • Le bruxisme se manifeste par un grincement des dents pendant le sommeil lent léger, souvent en s’endormant ou se rendormant, désagréable pour l’entourage, mais aussi source d’abrasion des surfaces dentaires ou de douleur maxillaire.
- • Le traitement est souvent orthodontique.
d Myoclonie d’endormissement
C’est un sursaut banal à l’endormissement, souvent associé à l’hallucination de chute ou d’avoir « raté une marche ».
 368Compléments numériques
368Compléments numériques
Des compléments numériques sont associés à ce chapitre. Ils proposent des vidéos indiquées dans le texte par un picto. Pour voir ces compléments, connectez-vous sur http://www.emconsulte/e-complement/478607 et suivez les instructions.
Vidéo 20.1. A Syndrome d’apnée du sommeil (SAS) obstructif. Syndrome d’apnées-hypopnées obstructives du sommeil.
Vidéo 20.2. A Trouble comportemental en sommeil paradoxal.
Vidéo 20.3. A Syndrome des jambes sans repos (vitesse accélérée, patient éveillé).
