Situations de départ
 121 Déficit neurologique sensitif et/ou moteur.
121 Déficit neurologique sensitif et/ou moteur.
 126 Mouvements anormaux.
126 Mouvements anormaux.
 127 Paralysie faciale.
127 Paralysie faciale.
 141 Sensation de brûlure oculaire.
141 Sensation de brûlure oculaire.
 158 Tuméfaction cervicofaciale.
158 Tuméfaction cervicofaciale.
 172 Traumatisme crânien.
172 Traumatisme crânien.
 251 Prescrire des corticoïdes par voie générale ou locale.
251 Prescrire des corticoïdes par voie générale ou locale.
Objectifs pédagogiques
 Argumenter les principales hypothèses diagnostiques et justifier les examens complémentaires pertinents.
Argumenter les principales hypothèses diagnostiques et justifier les examens complémentaires pertinents.
 Connaître les grands principes de prise en charge.
Connaître les grands principes de prise en charge.
Hiérarchisation des connaissances
| Rang | Rubrique | Intitulé | Descriptif |
|---|---|---|---|
| Éléments physiopathologiques | Connaître les différentes fonctions du nerf facial et savoir rechercher une anomalie | ||
| Diagnostic positif | Savoir diagnostiquer une paralysie faciale et distinguer sa nature périphérique ou centrale | ||
| Contenu multimédia | Photographie/vidéo d’une paralysie faciale périphérique | ||
| Contenu multimédia | Photographie/vidéo d’une paralysie faciale centrale | ||
| Étiologies | Connaître les principales causes de paralysie faciale périphérique | ||
| Étiologies | Rechercher les arguments en faveur d’une paralysie faciale a frigore devant un déficit facial | ||
| Prise en charge | Connaître les principes de prise en charge d’une paralysie faciale a frigore, y compris les complications | ||
| Suivi/pronostic | Connaître les évolutions possibles d’une paralysie faciale a frigore | ||
| Contenu multimédia | Photographie/vidéo d’un hémispasme facial post-paralytique | ||
| Examens complémentaires | Connaître les indications des examens d’imagerie devant une paralysie faciale | ||
| Contenu multimédia | Iconographie clinique d’un exemple typique d’une paralysie faciale périphérique unilatérale | ||
| Contenu multimédia | Iconographie clinique d’un exemple typique d’une éruption vésiculaire de la conque en faveur d’une paralysie faciale périphérique zostérienne | ||
| Contenu multimédia | Iconographie clinique d’un exemple typique d’une tumeur parotidienne compliquée d’une paralysie faciale périphérique | ||
| Contenu multimédia | Illustration de l’anatomie fonctionnelle du nerf facial |

I 218Anatomie, fonctions et examen clinique du nerf facial
A Généralités
![]() Le nerf facial, ou VIIe paire crânienne, est formé de deux racines :
Le nerf facial, ou VIIe paire crânienne, est formé de deux racines :
- •
 la principale, le VII proprement dit, est motrice;
la principale, le VII proprement dit, est motrice; - • l’accessoire est sensitive, sensorielle et sécrétoire. Il s’agit du VII bis ou nerf intermédiaire de Wrisberg.
![]() L’anatomie fonctionnelle du nerf facial est présentée ici de manière schématique (fig. 12.1).
L’anatomie fonctionnelle du nerf facial est présentée ici de manière schématique (fig. 12.1).
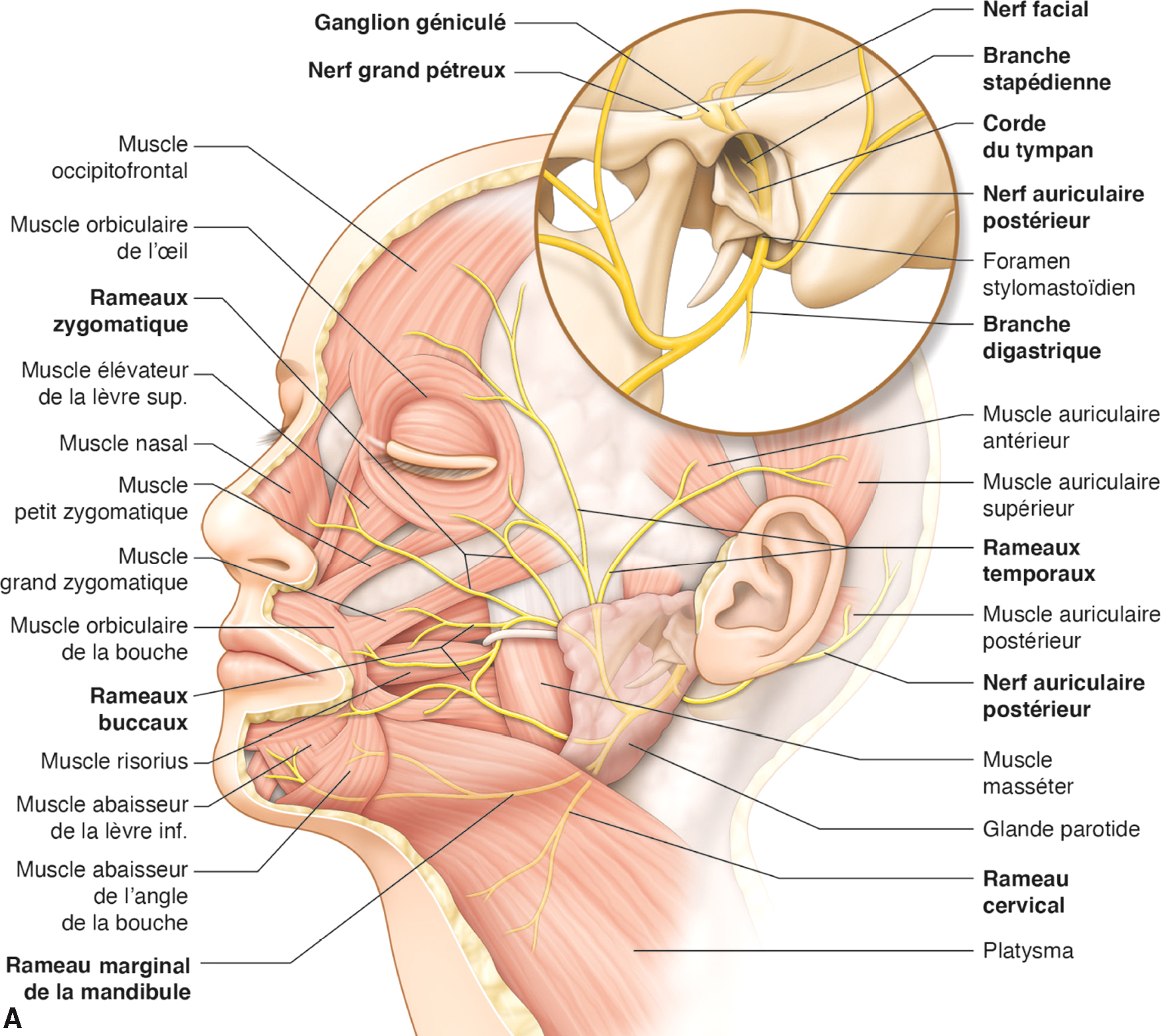
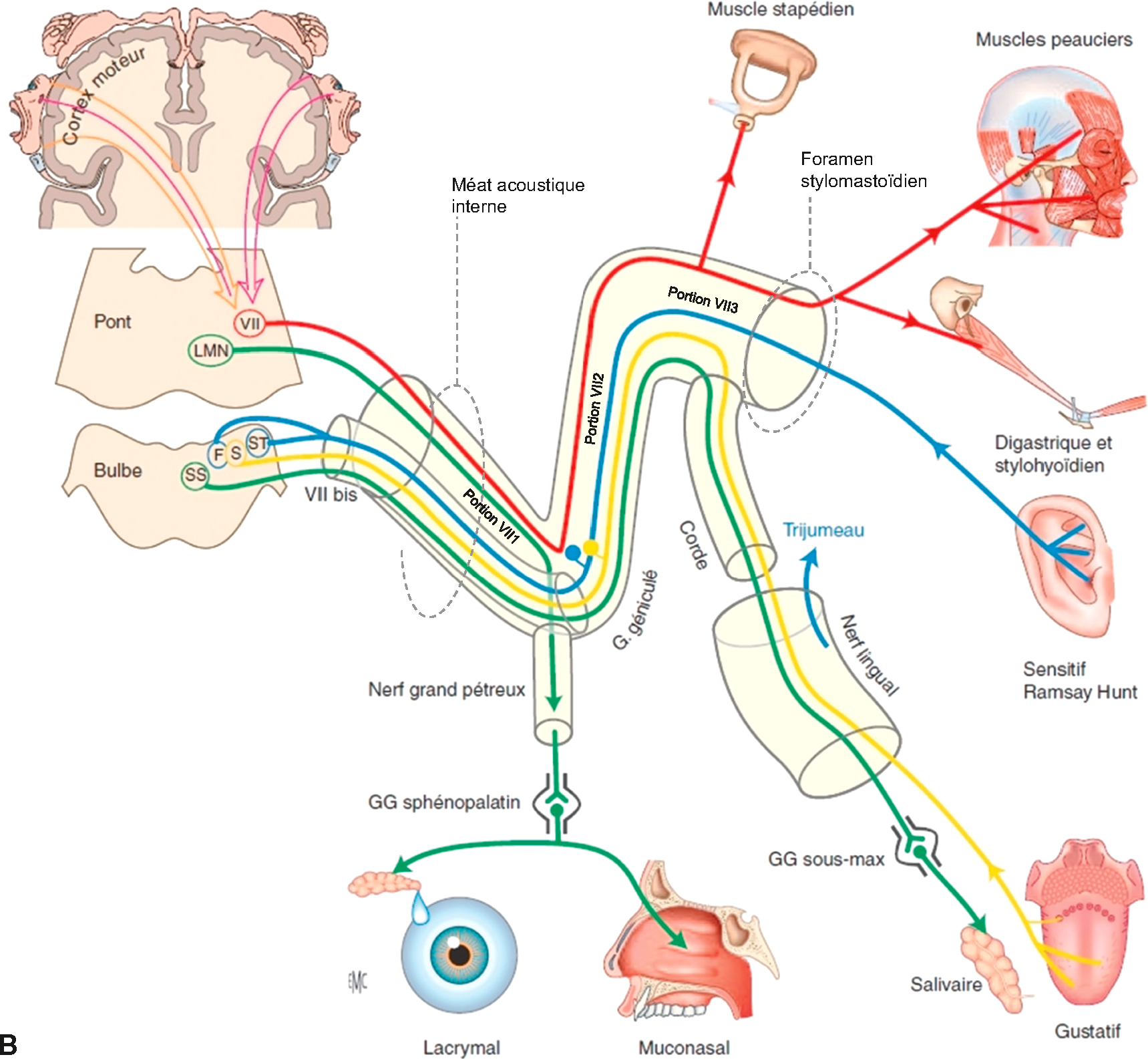
 Anatomie fonctionnelle du nerf facial.
Anatomie fonctionnelle du nerf facial. A : Illustration de Cyrille Martinet. B : Source M. Hitier, E. Edy, E. Salame, S. Moreau. Anatomie du nerf facial. EMC – Oto-rhino-laryngologie 2006:1-16 [Article 20-258-A-10).
L'image montre l'anatomie fonctionnelle du nerf facial, divisée en deux parties. La première partie (A) illustre les muscles innervés par le nerf facial et leurs branches, incluant des muscles tels que le muscle occipitofrontal, le muscle orbiculaire de l'œil, le muscle nasal, le muscle orbiculaire de la bouche, entre autres. Les branches du nerf facial sont également indiquées, comme le rameau temporal, le rameau zygomatique, le rameau buccal, le rameau marginal de la mandibule, et le rameau cervical. La deuxième partie (B) montre le trajet du nerf facial depuis son origine dans le tronc cérébral jusqu'à ses terminaisons dans les muscles faciaux. On y voit des structures telles que le ganglion géniculé, le nerf grand pétreux, le nerf stapédien, et les différentes branches du nerf facial. Cette représentation détaille comment le nerf facial contrôle les muscles de l'expression faciale et d'autres fonctions importantes comme la salivation et la lacrymation. En résumé, cette image explique l'innervation des muscles faciaux par le nerf facial et son parcours depuis le tronc cérébral jusqu'aux muscles qu'il contrôle.
B 219Anatomie fonctionnelle
Le nerf facial présente tout à la fois des fonctions motrice, végétative, sensitive, et sensorielle :
- • sa principale fonction est d’assurer l’innervation motrice de tous les muscles peauciers de la face et du cou. Il innerve également le muscle stapédien de l’oreille moyenne;
- • la fonction végétative est sécrétoire (glandes lacrymales et salivaires) et passe par le nerf grand pétreux et la corde du tympan;
- • la fonction sensitive est limitée à la peau de la conque de l’oreille (zone de Ramsay-Hunt), et s’exerce via le nerf intermédiaire;
- • la fonction sensorielle est gustative : toujours via le nerf intermédiaire de Wrisberg ou VII bis, le nerf facial assure la sensation du goût des deux tiers antérieurs de la langue.
C Examen clinique
Il consiste essentiellement à rechercher une asymétrie de la face au repos et lors de la mimique spontanée, puis à la réalisation de certains gestes sur ordre :
- • territoire facial supérieur : hausser et froncer les sourcils (plissement du front), fermer les yeux contre résistance;
- • 220territoire facial inférieur : découvrir les dents, gonfler les joues.
Il faut noter qu’une asymétrie du visage est fréquente indépendamment de tout déficit moteur, que l’asymétrie soit constitutionnelle ou acquise (par exemple, secondaire au port d’un dentier chez une personne âgée). La comparaison avec une photo préalable peut s’avérer utile.
L’examen du nerf intermédiaire amène à tester :
- • la symétrie des sécrétions lacrymales et salivaires;
- • le goût des deux tiers antérieurs de la langue par l’application de solutions sucrées, salées, acides, amères;
- • la sensibilité de la zone de Ramsay-Hunt.
II Diagnostic d’une paralysie faciale
A Paralysie faciale centrale
-
• Elle prédomine nettement sur la partie inférieure du visage, en raison de la projection bilatérale du premier neurone (operculaire) sur les noyaux du facial supérieur situés dans le pont (ou protubérance). Ainsi, on observe :
- – un effacement du pli nasogénien avec chute de la commissure labiale;
- – une impossibilité de siffler ou de gonfler les joues;
- – une attraction de la bouche du côté sain lors du sourire;
- – une discrète atteinte de la partie supérieure du visage qui est possible.
- • Elle est le plus souvent associée à un déficit moteur de l’hémicorps homolatéral (participation à une hémiparésie/hémiplégie qui peut être ou non à prédominance brachiofaciale).
- • Elle comporte typiquement une dissociation automatico-volontaire : l’asymétrie est plus marquée lors des mouvements volontaires exécutés sur consigne que lors des mouvements automatiques (mimiques spontanées, rires). Dans les paralysies discrètes, ce signe revêt une importance particulière (vidéo 12.1
 ). Parfois, cette dissociation est inversée.
). Parfois, cette dissociation est inversée.
B Paralysie faciale périphérique (vidéo 12.2 )
)
À la différence du déficit facial central :
- • la paralysie faciale périphérique touche de façon équivalente les parties supérieure et inférieure du visage : les signes décrits ci-dessus s’associent à une fermeture incomplète de l’œil, découvrant la bascule du globe oculaire vers le haut et en dehors (signe de Charles Bell) et à un effacement des rides du front;
- • il n’y a pas de dissociation automatico-volontaire.
D’autres symptômes et signes sont observés :
- • élocution labiale gênée et mastication imparfaite;
- • dans les formes frustes, cils plus apparents et plus longs du côté paralysé que du côté sain à l’occlusion forcée des yeux (signe des cils de Souques);
- • réflexe cornéen aboli (atteinte du muscle orbiculaire innervé par le VII), bien que la sensibilité de la cornée soit préservée (nerf trijumeau intact);
- • abolition du réflexe nasopalpébral et du clignement à la menace;
- • hypoesthésie cutanée dans la zone de Ramsay-Hunt (conque de l’oreille, conduit auditif externe);
- • hyperacousie douloureuse par atteinte du muscle stapédien;
- • agueusie des deux tiers antérieurs de l’hémilangue;
- • tarissement des sécrétions lacrymales (test de Schirmer).
221L’examen des muscles faciaux innervés par d’autres nerfs crâniens est normal :
- • masticateurs (masséter, temporal, ptérygoïdien) innervés par le trijumeau, branche V3;
- • muscles du pharynx et du voile du palais, qui dépendent des nerfs glossopharyngien (IX) et vague (X);
- • motricité linguale, qui dépend du nerf grand hypoglosse (XII).
En cas de paralysie faciale bilatérale (diplégie faciale) :
- • le visage est atone, inexpressif;
- • le signe de Charles Bell est bilatéral;
- • les troubles de l’élocution et de la mastication sont importants.
III Principales causes de paralysie faciale périphérique
A Paralysie faciale a frigore
- • Il s’agit, de très loin, du diagnostic le plus fréquent. Il s’agit cependant d’un diagnostic d’élimination, qu’on retiendra seulement après un bilan étiologique minimal. En effet, environ 10 % des paralysies faciales périphériques d’allure idiopathique sont en fait d’origine tumorale.
-
• Le tableau clinique typique associe :
- – un mode d’installation caractéristique : souvent le matin au réveil ou après une exposition au froid (voyage), d’emblée maximale ou progressant sur quelques heures;
- – les symptômes associés lors de l’installation : douleurs rétroauriculaires fréquentes dans les heures précédentes, parfois hyperacousie. Dans environ un tiers des cas, le malade signale une sensation d’engourdissement de la face;
- – le caractère massif et isolé de l’atteinte faciale : l’examen clinique des autres nerfs crâniens, en particulier, est strictement normal.
- • Elle serait liée à une neuropathie œdémateuse (nerf comprimé au niveau de sa troisième portion intrapétreuse), en lien avec un processus inflammatoire ou viral.
B Autres causes
Elles sont nettement moins fréquentes. Certaines sont évidentes en raison des signes associés ou du contexte de survenue.
1 Traumatisme crânien
- • La paralysie faciale est immédiate (section–compression ou embrochage du nerf) ou différée (compression par œdème post-traumatique).
-
• Examens systématiques :
- – scanner des rochers : recherche d’un trait de fracture, trans- ou extralabyrinthique;
- – otoscopie : recherche d’une rupture du tympan ou du conduit, d’une fuite de LCS ou d’une otorragie;
- – audiométrie tonale et vocale : recherche d’une surdité de perception, de transmission, ou d’une surdité mixte associée.
- • Le traitement est le plus souvent chirurgical pour les paralysies faciales immédiates, en tenant compte de la valeur fonctionnelle de l’oreille interne (voie trans-labyrinthique si elle est détruite, voie trans-mastoïdienne et éventuellement sus-pétreuse si elle est conservée). Les corticoïdes sont proposés pour les paralysies d’apparition secondaire.
2 222Diabète
- • Il s’agit de la cause métabolique de paralysie faciale la plus fréquente, laquelle révèle parfois le diabète.
- • L’atteinte du nerf facial est néanmoins plus rare que celle des nerfs oculomoteurs (VI, III).
3 Causes infectieuses
Elles sont diverses et de contexte varié :
-
• éruption vésiculeuse dans la zone de Ramsay-Hunt : elle doit être recherchée systématiquement (fig. 12.2), car elle permet d’évoquer le diagnostic de zona du ganglion géniculé. La paralysie faciale est en règle massive, très douloureuse, avec une atteinte auditive et vestibulaire dans un quart des cas (syndrome de Sicard). Un traitement par antiviral par aciclovir est indiqué;
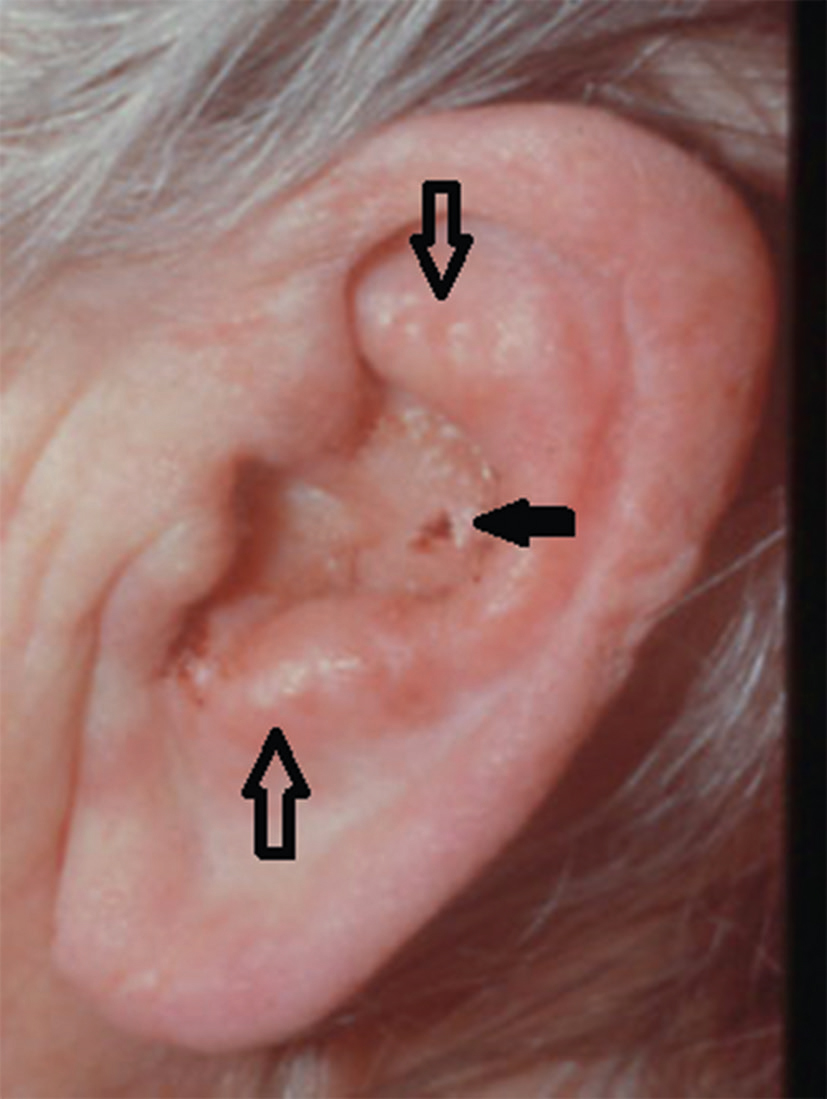
Fig. 12.2  Éruption vésiculaire du pavillon de l’oreille.
Éruption vésiculaire du pavillon de l’oreille.
Vésicules (flèches creuses) et croûte de grattage (flèche pleine). Cette éruption dans le cadre d’une paralysie faciale périphérique fait évoquer un zona du ganglion géniculé. Source : courtoisie du Dr E. Sauvaget, ORL.L'éruption vésiculaire du pavillon de l'oreille est une affection dermatologique caractérisée par l'apparition de petites vésicules ou cloques sur la peau de l'oreille externe. Ces vésicules sont souvent remplies de liquide clair et peuvent provoquer des démangeaisons, des douleurs ou une sensation de brûlure. Les causes incluent des infections virales comme le zona oticus, ou des réactions allergiques à des produits cosmétiques ou des bijoux. Dans le cas du zona oticus, le virus varicelle-zona réactive et affecte le nerf facial, entraînant des éruptions cutanées douloureuses sur l'oreille et parfois une paralysie faciale. Les personnes atteintes peuvent également ressentir des symptômes systémiques tels que de la fièvre, des maux de tête et une fatigue générale. Les éruptions vésiculaires peuvent aussi résulter d'une dermatite de contact, où la peau réagit à une substance irritante ou allergène, provoquant une inflammation et la formation de vésicules. Les facteurs environnementaux, comme l'exposition au soleil ou au froid extrême, peuvent aussi déclencher ou aggraver cette condition. Surveiller l'évolution des symptômes et éviter les irritants potentiels permet de minimiser l'inconfort et les complications.
- • écoulement auriculaire ou hypertrophie de la parotide orientent vers une pathologie ORL (otite chronique cholestéatomateuse, mastoïdite, parotidite, tumeur parotidienne);
- • contexte fébrile et, a fortiori, syndrome méningé orientent vers une méningoradiculite, laquelle impose une étude du LCS à la recherche d’une origine bactérienne ou virale (cox-sackie, herpès, oreillons);
- • placard érythémateux sur le corps et/ou notion de morsure de tique dans les jours ou semaines précédents : l’étude du LCS s’impose également car la paralysie faciale peut être révélatrice d’une méningoradiculite de Lyme, confirmée par les sérologies;
- • au cours de l’infection par le VIH, la paralysie faciale peut apparaître à tous les stades, en particulier lors de la séroconversion; le LCS est souvent anormal avec, en particulier, la présence de bandes oligoclonales.
4 223Accident vasculaire cérébral du tronc cérébral
- • L’atteinte du nerf facial est intra-axiale (c’est-à-dire au cours de son trajet dans le tronc cérébral).
- • La paralysie faciale est associée à une hémiplégie controlatérale respectant la face : syndrome alterne par atteinte du pont.
5 Sclérose en plaques
- • L’atteinte du nerf facial est intra-axiale.
- • La paralysie faciale est rarement inaugurale (histoire clinique d’atteinte multifocale du système nerveux central évoquant des poussées).
- • Une régression trop rapide d’une paralysie faciale considérée comme a frigore et l’apparition de myokymies faciales doivent attirer l’attention.
6 Polyradiculonévrite aiguë (syndrome de Guillain-Barré)
- • La paralysie faciale est en général au second plan du tableau clinique (dominé par les troubles sensitivo-moteurs des membres et l’aréflexie ostéotendineuse).
- • Une présentation plus sévère avec diplégie faciale plus ou moins asymétrique est possible, voire une paralysie associée du carrefour pharyngolaryngé, laquelle impose une surveillance rapprochée.
- •
 Le diagnostic repose, outre la clinique, sur les résultats de la ponction lombaire (dissociation albumino-cytologique) et de l’électroneuromyogramme (atteinte démyélinisante), en sachant que les anomalies peuvent n’apparaître qu’après plusieurs jours.
Le diagnostic repose, outre la clinique, sur les résultats de la ponction lombaire (dissociation albumino-cytologique) et de l’électroneuromyogramme (atteinte démyélinisante), en sachant que les anomalies peuvent n’apparaître qu’après plusieurs jours.
7 Maladies inflammatoires générales
a Sarcoïdose
- •
 La paralysie faciale est l’atteinte d’un nerf crânien la plus fréquente.
La paralysie faciale est l’atteinte d’un nerf crânien la plus fréquente. - • Elle peut inaugurer la maladie.
- •
 L’association à une parotidite et à une iridocyclite constitue le syndrome de Heerfordt.
L’association à une parotidite et à une iridocyclite constitue le syndrome de Heerfordt.
b Syndrome de Melkersson-Rosenthal
- •
 Paralysie faciale récidivante.
Paralysie faciale récidivante. - • Association à une infiltration cutanéomuqueuse de la face (lèvres), une langue plicaturée dite « scrotale » et des antécédents familiaux identiques.
8 Tumeurs
- •
 Paralysie faciale non douloureuse d’installation progressive.
Paralysie faciale non douloureuse d’installation progressive. - • Importance de l’atteinte associée d’un ou plusieurs nerfs crâniens ipsilatéraux (hypo-esthésie cornéenne, hypoacousie) : tumeur de l’angle pontocérébelleux (neurinome de l’acoustique), gliome du tronc cérébral, métastase de la base du crâne, méningoradiculite carcinomateuse.
- • En cas de tuméfaction parotidienne, la survenue d’une paralysie faciale fait craindre la nature cancéreuse de l’atteinte glandulaire.
IV 224Examens d’imagerie devant une paralysie faciale
A En cas de paralysie faciale centrale
- • Une imagerie cérébrale s’impose dans tous les cas, que la paralysie faciale s’inscrive ou non dans un déficit hémicorporel.
- • L’IRM cérébrale, plus sensible que le scanner, est l’examen de choix. Hors contexte neuro-vasculaire aigu ou contre-indication, elle est réalisée sans et avec injection de gadolinium.
B En cas de paralysie faciale périphérique
- • L’indication d’un examen d’imagerie dépend directement de la cause suspectée.
-
• IRM cérébrale :
- – pour la confirmation d’une atteinte intra-axiale du nerf facial : sclérose en plaques, accident vasculaire cérébral (AVC) du tronc cérébral;
- – en cas d’atteinte d’autres nerfs crâniens associés : gliome du tronc, tumeur de l’angle pontocérébelleux, métastase de la base du crâne.
-
• Scanner des rochers :
- – en contexte traumatique : fenêtres osseuses pour rechercher une fracture du rocher;
- – en cas d’écoulement auriculaire purulent : recherche de cholestéatome ou de mastoïdite;
- – pour préciser l’envahissement osseux dans le cadre d’une métastase de la base du crâne (injection d’iode).
-
• Autre : scanner/IRM cervicaux avec injection, en cas de tuméfaction homolatérale à la paralysie faciale, à la recherche d’une parotidite ou d’une tumeur parotidienne (fig. 12.3).
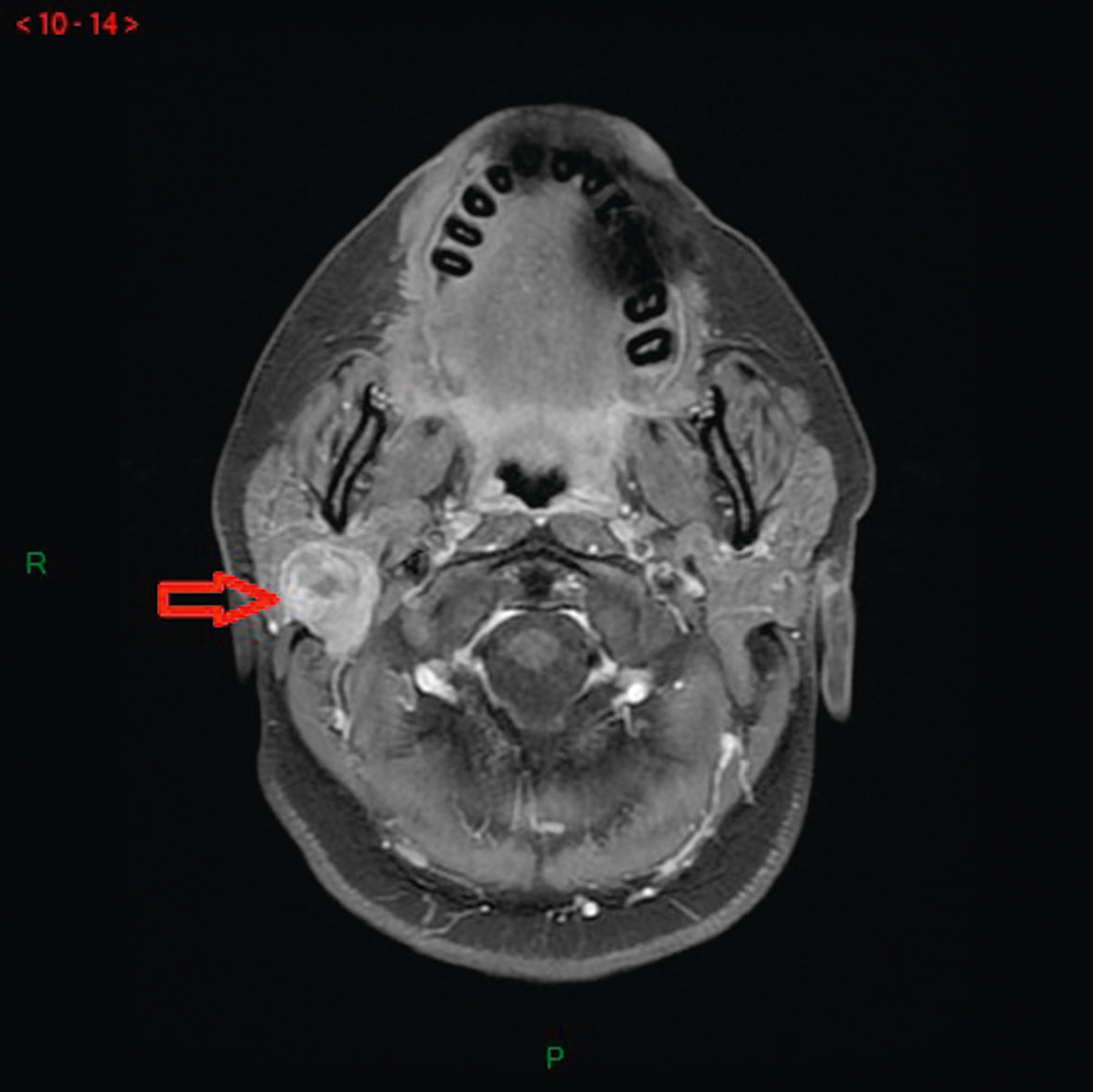
Fig. 12.3  IRM cervicale, séquence T1 avec injection de gadolinium.
IRM cervicale, séquence T1 avec injection de gadolinium.
Tumeur parotidienne droite (flèche) compliquée d’une paralysie faciale périphérique. Source : courtoisie du Dr E. Sauvaget, ORL.L'image montre une IRM cervicale en séquence T1 avec injection de gadolinium. L'IRM, ou imagerie par résonance magnétique, utilise des champs magnétiques et des ondes radio pour créer des images détaillées des structures internes du corps. La séquence T1 est un type de séquence d'IRM qui offre une bonne résolution spatiale et un contraste entre les structures anatomiques. L'injection de gadolinium, un agent de contraste, améliore la visibilité des vaisseaux sanguins, des tumeurs et des zones d'inflammation. Sur cette image, on voit une coupe transversale de la région cervicale, c'est-à-dire la partie du cou contenant la colonne vertébrale cervicale, les muscles, les vaisseaux sanguins et les nerfs. Une flèche rouge pointe vers une zone spécifique, indiquant probablement une anomalie ou une structure d'intérêt particulier. Cette image permet de visualiser des détails importants de la région cervicale, aidant ainsi les professionnels de santé à diagnostiquer et à planifier des traitements appropriés.
- • 225Dans un contexte de paralysie faciale supposée idiopathique, il est discuté de réaliser une IRM avec injection de gadolinium, étudiant tout le trajet du nerf facial sans oublier la portion parotidienne, si possible au cours du premier mois. Cette IRM apporte des arguments en faveur du diagnostic positif et élimine une pathologie tumorale. Elle doit être systématique face à toute atypie lors de l’examen clinique.
V Principes de prise en charge et évolution d’une paralysie faciale a frigore
- • Le traitement repose sur la prescription en urgence d’une corticothérapie orale (1 mg/kg/j), pour une durée de 7 à 10 jours. Plus son instauration est précoce (72 premières heures), meilleures sont les chances de récupération complète.
- • Sous ce traitement, l’évolution est favorable dans la grande majorité des cas, surtout si la paralysie était initialement incomplète. La récupération débute 8 à 15 jours après le début, la guérison survient généralement en moins de 2 mois.
-
• Le traitement comporte systématiquement la prévention des complications oculaires :
- – une kératite est prévenue par la prescription de larmes artificielles et, lorsque l’œil reste trop largement ouvert, d’un pansement occlusif la nuit;
- – dans les formes les plus sévères, une tarsorraphie provisoire est parfois proposée.
-
•
 Dans 5 à 10 % des cas, la récupération est incomplète et peut laisser diverses séquelles :
Dans 5 à 10 % des cas, la récupération est incomplète et peut laisser diverses séquelles :- – mouvements syncinétiques résiduels (le gonflement des joues entraîne la fermeture de l’œil);
-
– hémispasme facial post-paralytique (vidéo 12.3) :
- – plus ou moins intense, il touche à la fois le territoire facial supérieur et inférieur, entraînant une brève contracture des paupières et de la joue,
- – son traitement repose sur des injections locales de toxine botulique;
- – beaucoup plus rarement, un syndrome des « larmes de crocodile » peut être observé (larmoiements lors du repas), secondaire à une réinnervation aberrante au sein du nerf.
- • La persistance d’un déficit sévère au-delà de quelques semaines peut justifier la réalisation d’un électroneuromyogramme, qui permet d’apprécier l’intensité de la dénervation et de suivre l’éventuelle réinnervation. En cas de déformation persistante du visage, une intervention de chirurgie esthétique est parfois proposée (prévention de graves conséquences psychologiques et sociales).
 226Compléments numériques
226Compléments numériques
Des compléments numériques sont associés à ce chapitre. Ils proposent des vidéos indiquées dans le texte par un picto. Pour voir ces compléments, connectez-vous sur http://www.emconsulte/e-complement/478607 et suivez les instructions.
Vidéo 12.1. A Paralysie faciale centrale gauche.
Paralysie faciale gauche modérée, dans le cadre une hémiparésie d’origine vasculaire. L’atteinte concerne aussi le territoire facial supérieur, à un moindre degré que le territoire facial inférieur. Noter la dissociation automatico-volontaire à la mobilisation de la bouche.
Source : vidéothèque du Collège des enseignants de neurologie, www.cen-neurologie.fr
Vidéo 12.2. A Paralysie faciale périphérique droite.
L’atteinte du facial supérieur est responsable d’une plus grande ouverture de l’œil droit comparé au gauche et d’une atténuation des rides du front à droite.
Source : vidéothèque du Collège des enseignants de neurologie, www.cen-neurologie.fr
Vidéo 12.3. B Hémispasme facial gauche.
Noter, en plus des spasmes intermittents, la moindre contraction aux mouvements de l’hémiface gauche, séquelle d’une paralysie faciale périphérique.
Source : vidéothèque du Collège des enseignants de neurologie, www.cen-neurologie.fr
