Situations de départ
 118 Céphalée.
118 Céphalée.
 138 Anomalie de la vision.
138 Anomalie de la vision.
 139 Anomalies palpébrales.
139 Anomalies palpébrales.
 143 Diplopie.
143 Diplopie.
 152 œil rouge et/ou douloureux.
152 œil rouge et/ou douloureux.
 172 Traumatisme crânien.
172 Traumatisme crânien.
 174. Traumatisme facial.
174. Traumatisme facial.
Objectif pédagogique
 Argumenter les principales hypothèses diagnostiques et justifier les examens complémentaires pertinents.
Argumenter les principales hypothèses diagnostiques et justifier les examens complémentaires pertinents.
Hiérarchisation des connaissances
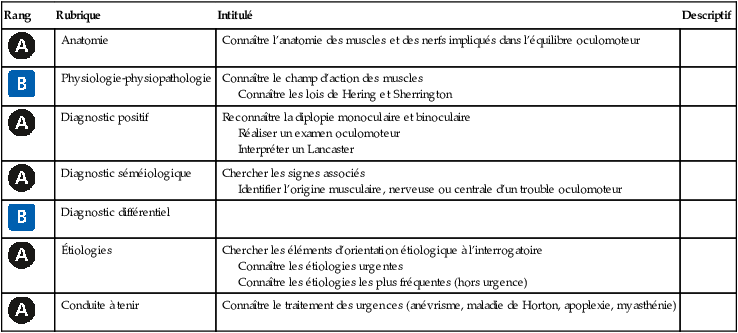
| Rang | Rubrique | Intitulé | Descriptif |
|---|---|---|---|
| Anatomie | Connaître l’anatomie des muscles et des nerfs impliqués dans l’équilibre oculomoteur | ||
| Physiologie-physiopathologie | Connaître le champ d’action des muscles Connaître les lois de Hering et Sherrington |
||
| Diagnostic positif | Reconnaître la diplopie monoculaire et binoculaire Réaliser un examen oculomoteur Interpréter un Lancaster |
||
| Diagnostic séméiologique | Chercher les signes associés Identifier l’origine musculaire, nerveuse ou centrale d’un trouble oculomoteur |
||
| Diagnostic différentiel | |||
| Étiologies | Chercher les éléments d’orientation étiologique à l’interrogatoire Connaître les étiologies urgentes Connaître les étiologies les plus fréquentes (hors urgence) |
||
| Conduite à tenir | Connaître le traitement des urgences (anévrisme, maladie de Horton, apoplexie, myasthénie) |
228![]() Une diplopie est la vision double d’un objet unique.
Une diplopie est la vision double d’un objet unique.
Une diplopie monoculaire persiste à l’occlusion de l’œil sain et disparaît à l’occlusion de l’œil atteint. Elle peut avoir une cause ophtalmologique retrouvée facilement à l’examen :
- •
 cornéenne (astigmatisme important, taie cornéenne, kératocône);
cornéenne (astigmatisme important, taie cornéenne, kératocône); - • irienne (traumatique);
- • cristallinienne (cataracte nucléaire).
![]() Si l’examen ophtalmologique est normal, la principale étiologie est fonctionnelle.
Si l’examen ophtalmologique est normal, la principale étiologie est fonctionnelle.
Ce chapitre traite des diplopies binoculaires, présentes les deux yeux ouverts et disparaissant à l’occlusion de l’un ou de l’autre œil. Elles correspondent à un trouble du parallélisme oculaire acquis et d’installation aiguë ou subaiguë, avec généralement une origine neurologique ou orbitaire requérant souvent une prise en charge urgente. Ce trouble du parallélisme oculaire est le plus souvent lié à une paralysie (ou parésie) oculomotrice.
I Rappel anatomique et physiologique
-
•
 Six muscles extraoculaires assurent les mouvements de chaque globe oculaire dans un plan horizontal (droit latéral et droit médial), vertical (droit supérieur et droit inférieur) et en torsion (oblique supérieur et oblique inférieur). L’action principale de ces muscles est décrite dans la figure 13.1.
Six muscles extraoculaires assurent les mouvements de chaque globe oculaire dans un plan horizontal (droit latéral et droit médial), vertical (droit supérieur et droit inférieur) et en torsion (oblique supérieur et oblique inférieur). L’action principale de ces muscles est décrite dans la figure 13.1.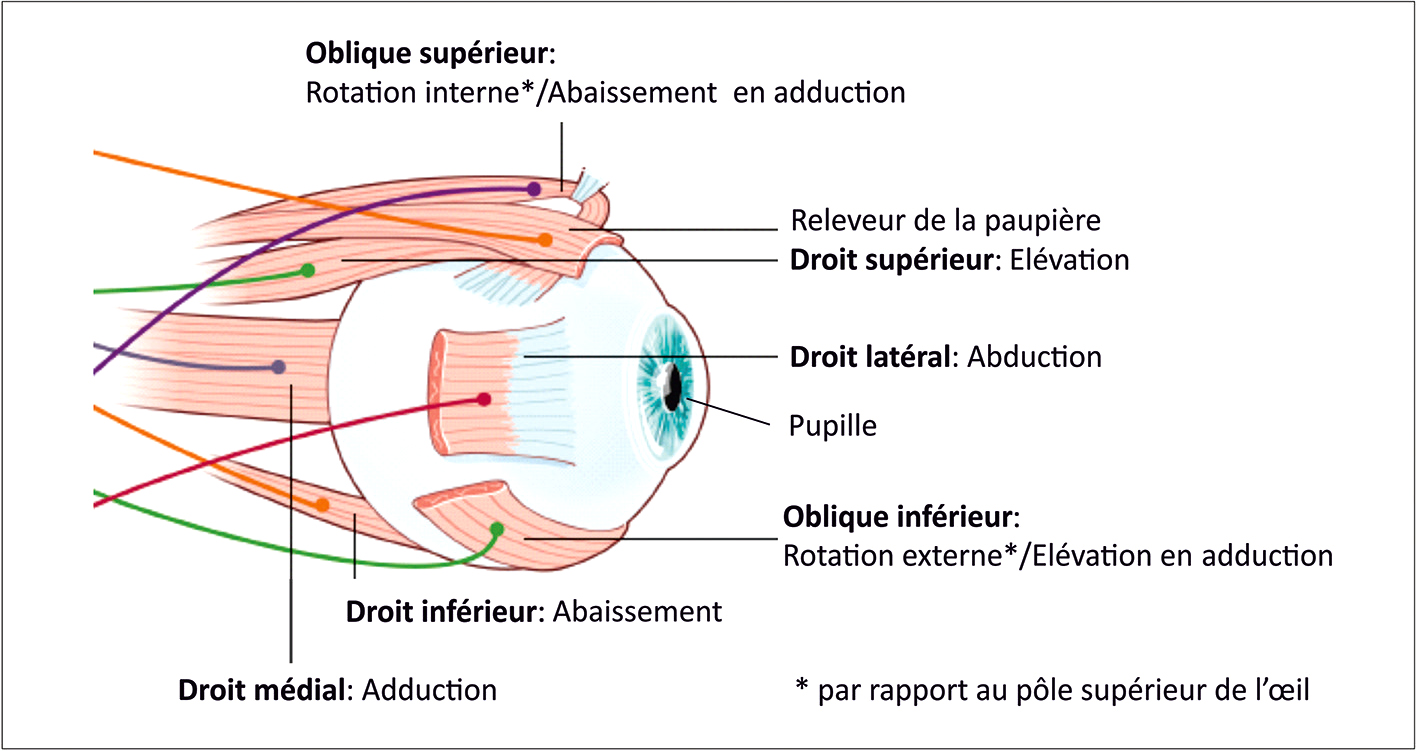
Fig. 13.1  Aspect et actions principales des muscles extraoculaires.
Aspect et actions principales des muscles extraoculaires.
Illustration de Carole Fumat.Les muscles extraoculaires sont responsables des mouvements de l'œil et sont essentiels pour la vision. Il y a six muscles principaux qui contrôlent ces mouvements. Muscle droit supérieur : Il permet l'élévation de l'œil, c'est-à-dire qu'il le fait monter. Muscle droit inférieur : Il abaisse l'œil, le faisant descendre. Muscle droit médial : Responsable de l'adduction, ce qui signifie qu'il déplace l'œil vers le nez. Muscle droit latéral : Responsable de l'abduction, déplaçant l'œil vers l'extérieur, loin du nez. Muscle oblique supérieur : Provoque une rotation interne et un abaissement de l'œil en adduction, c'est-à-dire lorsqu'il est tourné vers le nez. Muscle oblique inférieur : Provoque une rotation externe et une élévation de l'œil en adduction. Il y a aussi le releveur de la paupière qui est responsable de l'élévation de la paupière supérieure, permettant ainsi d'ouvrir l'œil. Ces muscles travaillent ensemble pour permettre une gamme complète de mouvements oculaires, essentiels pour suivre des objets en mouvement, maintenir la stabilité de la vision et permettre une vision binoculaire précise.
-
• L’innervation des muscles oculomoteurs repose sur trois nerfs, dont les noms, les fonctions et les trajets anatomiques (fig. 13.2) sont les suivants :
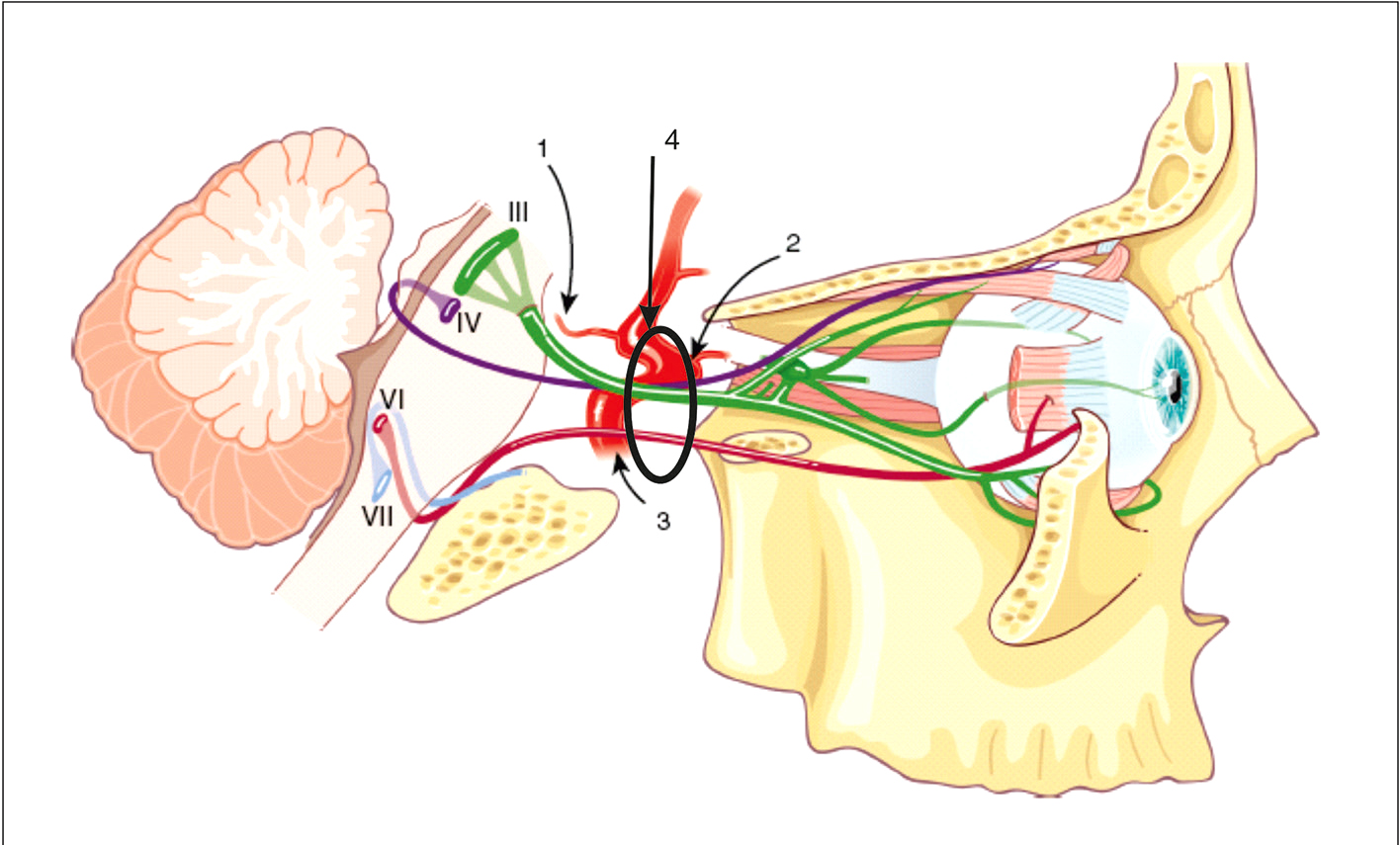
Fig. 13.2  Représentation schématique du trajet et de l’innervation des différents muscles oculomoteurs.
Représentation schématique du trajet et de l’innervation des différents muscles oculomoteurs.
1. Artère communicante postérieure. 2. Artère ophtalmique. 3. Artère carotide interne. 4. Sinus caverneux.
Illustration de Carole Fumat.Les muscles oculomoteurs sont responsables des mouvements des yeux et sont innervés par plusieurs nerfs crâniens. Voici la représentation schématique de leur trajet et de leur innervation : Le nerf oculomoteur (nerf crânien III) innerve quatre muscles principaux : le muscle droit supérieur, le muscle droit inférieur, le muscle droit médial et le muscle oblique inférieur. Ces muscles contrôlent la plupart des mouvements de l'œil, comme l'élévation, l'abaissement, l'adduction (déplacement vers le nez) et la rotation externe. Le nerf trochléaire (nerf crânien IV) innerve le muscle oblique supérieur, qui est responsable de la rotation interne et de l'abaissement de l'œil en adduction. Le nerf abducens (nerf crânien VI) innerve le muscle droit latéral, qui permet l'abduction, c'est-à-dire le déplacement de l'œil vers l'extérieur, loin du nez. Le nerf facial (nerf crânien VII) est également visible dans la représentation, bien qu'il ne soit pas directement impliqué dans l'innervation des muscles oculomoteurs. Il est principalement responsable de l'innervation des muscles faciaux. Ces trajets et innervations permettent une coordination précise et efficace des mouvements oculaires, essentiels pour la vision binoculaire, la stabilisation du regard et le suivi des objets en mouvement. En résumé, les muscles oculomoteurs et leurs nerfs associés jouent un rôle crucial dans le contrôle des mouvements des yeux, permettant une vision claire et stable.
- – le nerf oculomoteur (IIIe nerf crânien) innerve les muscles droit médial, droit supérieur, droit inférieur, oblique inférieur, releveur de la paupière et le sphincter irien (innervation parasympathique). Le noyau oculomoteur est localisé dans le mésencéphale; le nerf émerge à sa face antérieure et se dirige vers l’orbite ipsilatérale en passant dans le sinus caverneux où il côtoie les autres nerfs de la motricité oculaire. Il a la particularité de cheminer proche des vaisseaux, notamment au-dessous de la bifurcation entre la carotide interne supraclinoïdienne et la communicante postérieure;
- – le nerf trochléaire (IVe nerf crânien) innerve le muscle oblique supérieur. Le noyau tro-chléaire est localisé dans la partie postérieure du mésencéphale; le nerf émerge à la face postérieure du tronc cérébral, croise la ligne médiane, contourne le tronc cérébral et se dirige vers l’orbite (controlatérale au noyau) en passant dans le sinus caverneux. Il est particulièrement svulnérable aux traumatismes crâniens;
-
– le nerf abducens (VIe nerf crânien) innerve le muscle droit latéral :
- – le noyau abducens est localisé dans le pont (ou protubérance);
- – le nerf émerge à la face antérieure du tronc cérébral et se dirige vers l’orbite en passant le long de la pointe du rocher et dans le sinus caverneux. Il est particulièrement vulnérable lors d’une fracture du rocher;
- – le nerf est fixé lorsqu’il perfore la dure-mère, ce qui le rend vulnérable (par traction) au déplacement du tronc cérébral consécutif à une hypertension intracrânienne. Dans ce cas, il est dit qu’il n’a pas de valeur localisatrice.
-
• L’organisation centrale de la motricité oculaire doit tenir compte de la binocularité. Il est important d’assurer un contrôle oculomoteur pour que l’image se projette sur les parties correspondantes des deux rétines, tant en statique que lors des mouvements oculaires. Lorsque le regard se déplace dans un plan frontal (droite, gauche, haut et bas), les deux yeux sont coordonnés par des mouvements de version. En revanche, lorsque le regard se déplace dans un plan sagittal (en profondeur), les mouvements oculaires ont un sens opposé : ce sont les mouvements de vergence (convergence et divergence). Le noyau abducens constitue le centre assurant les mouvements de latéralité (version horizontale) (fig. 13.3).
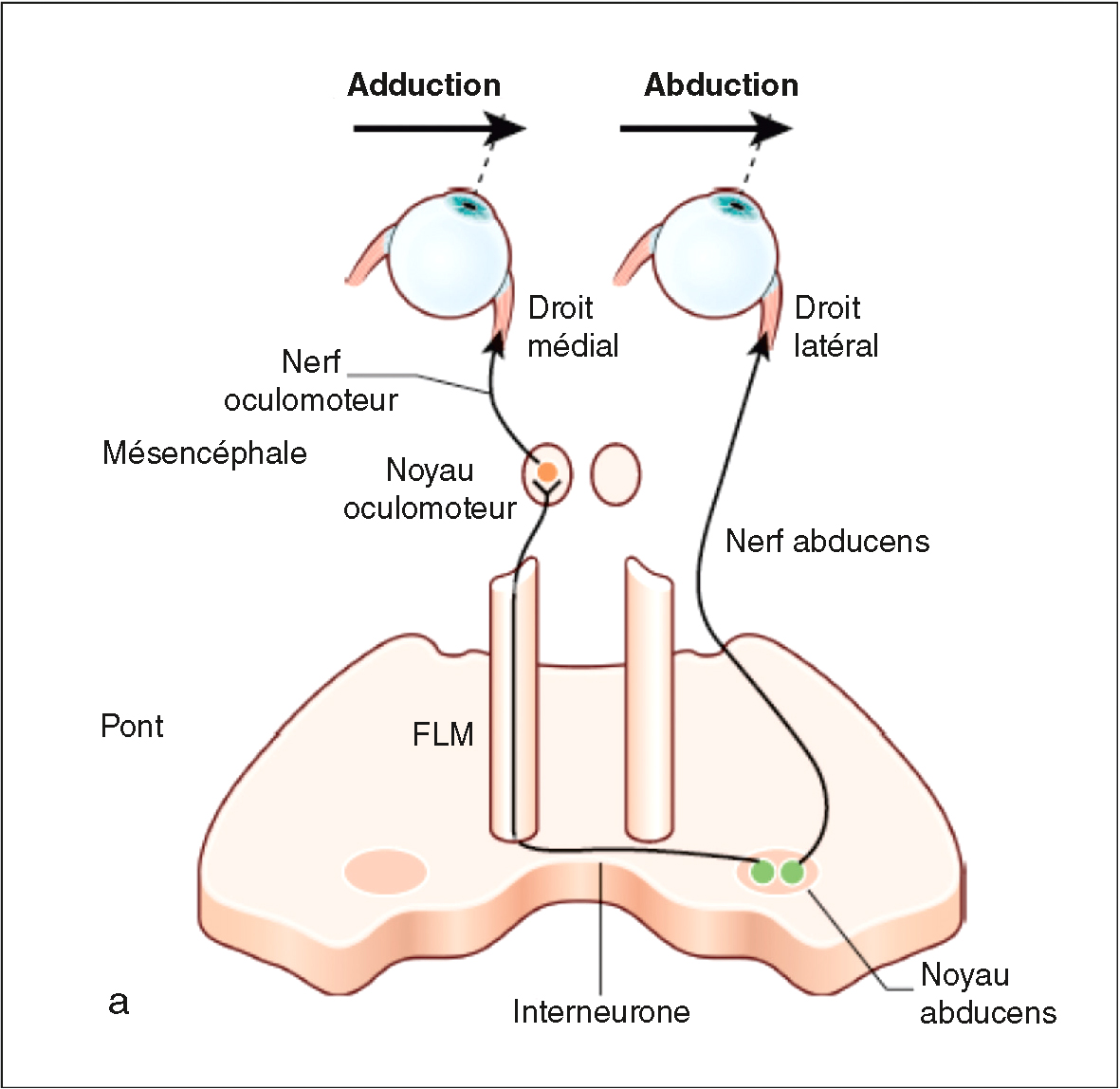
Fig. 13.3  Représentation schématique des voies oculomotrices centrales de la latéralité du regard.
Représentation schématique des voies oculomotrices centrales de la latéralité du regard.
Le noyau abducens constitue le centre assurant les mouvements de latéralité, permettant de commander en même temps l’abduction de l’œil ipsilatéral et l’adduction de l’œil controlatéral. Outre les neurones qui constituent le nerf abducens, il contient des interneurones qui cheminent après décussation dans le faisceau longitudinal médian (FLM) jusqu’au noyau oculomoteur controlatéral pour s’articuler avec les motoneurones du muscle droit médial. Une atteinte du FLM est responsable d’une ophtalmoplégie internucléaire.
Illustration de Carole Fumat.Cette image représente une vue schématique des voies oculomotrices centrales impliquées dans la latéralité du regard. Elle illustre les mouvements d'adduction et d'abduction des yeux, c'est-à-dire les mouvements vers l'intérieur et vers l'extérieur respectivement. À gauche de l'image, on voit un œil en adduction, dirigé vers le nez (droit médial), et à droite, un œil en abduction, dirigé vers l'extérieur (droit latéral). Les nerfs et noyaux impliqués dans ces mouvements sont également représentés. Le nerf oculomoteur (nerf crânien III) et le noyau oculomoteur sont situés dans le mésencéphale. Le nerf abducens (nerf crânien VI) et le noyau abducens sont situés dans le pont. Les fibres longitudinales médianes (FLM) relient ces structures et permettent la coordination des mouvements des deux yeux. Les interneurones jouent également un rôle dans cette coordination. Cette représentation est importante pour comprendre comment le cerveau contrôle les mouvements des yeux et maintient la vision binoculaire, essentielle pour la perception de la profondeur et la coordination visuo-motrice.
- • 229Lors d’une paralysie dans le territoire d’un muscle, les yeux ne sont plus correctement alignés, notamment dans le champ d’action de ce muscle. Les images se projettent sur des zones non correspondantes de la rétine et le cerveau perçoit deux images au lieu d’une seule. C’est l’origine principale de la diplopie binoculaire.
- • Une paralysie oculomotrice peut être en lien avec une atteinte du muscle, de la jonction neuromusculaire, du nerf contrôlant la motricité oculaire ou de la commande du système nerveux central impliquant essentiellement le tronc cérébral.
II 230Examen clinique
![]() L’interrogatoire et l’examen clinique sont fondamentaux dans la conduite diagnostique. Ils permettent de reconnaître le mode d’installation et l’évolution de la diplopie, le contexte et les signes associés, l’ensemble de ces données étant fondamental pour étayer le diagnostic topographique et étiologique.
L’interrogatoire et l’examen clinique sont fondamentaux dans la conduite diagnostique. Ils permettent de reconnaître le mode d’installation et l’évolution de la diplopie, le contexte et les signes associés, l’ensemble de ces données étant fondamental pour étayer le diagnostic topographique et étiologique.
A Interrogatoire
Le malade décrit une vision double, mais parfois une vision « floue ». La disparition du symptôme à l’occlusion d’un œil a la même valeur qu’une diplopie. La diplopie peut être méconnue lorsqu’il existe un ptosis qui « occlut » l’œil paralysé et supprime ainsi l’une des deux images.
L’interrogatoire précisera :
- • le terrain : âge; antécédents oculaires et généraux; diabète, hypertension artérielle, maladie métabolique ou endocrinienne notamment thyroïdienne;
- • les circonstances de survenue : traumatisme, survenue lors d’un effort physique, à la lecture ou à la fatigue;
- • 231le mode de survenue : brutal ou progressif; constant ou fluctuant; transitoire ou constant;
- • les symptômes associés : douleurs, vertiges, céphalées, nausées;
- • les caractères de la diplopie : horizontale, verticale, oblique, ainsi que la position du regard dans laquelle la diplopie est maximale.
B Examen clinique
1 Examen oculomoteur
Il a pour objectif d’identifier le ou les territoires musculaires atteints. Il recherche une limitation de l’amplitude des mouvements oculaires (vidéo 13.1). Il peut s’agir d’une paralysie :
- • d’abduction, dans le champ d’action du muscle droit latéral;
- • d’adduction, dans le champ d’action du muscle droit médial;
- • d’élévation, dans le champ d’action du muscle droit supérieur ou oblique inférieur;
- • d’abaissement, dans le champ d’action du muscle droit inférieur ou oblique supérieur.
Il recherche également un ptosis et une paralysie de la motricité de la pupille, mydriase ou myosis.
![]() L’examen oculomoteur peut être complété par le test au verre rouge et/ou un test de Lancaster. Il s’agit de tests qui permettent d’évaluer plus précisément le trouble de l’alignement oculaire. Ils sont du domaine du spécialiste.
L’examen oculomoteur peut être complété par le test au verre rouge et/ou un test de Lancaster. Il s’agit de tests qui permettent d’évaluer plus précisément le trouble de l’alignement oculaire. Ils sont du domaine du spécialiste.
2 Examen ophtalmologique et neurologique
![]() Il recherche notamment une exophtalmie, un chémosis, une dilatation des vaisseaux épis-cléraux, un déficit dans le territoire du nerf trigéminal, un souffle à l’auscultation du crâne, un déficit sensitif ou moteur hémicorporel, un syndrome cérébelleux, des signes de myasthénie généralisée.
Il recherche notamment une exophtalmie, un chémosis, une dilatation des vaisseaux épis-cléraux, un déficit dans le territoire du nerf trigéminal, un souffle à l’auscultation du crâne, un déficit sensitif ou moteur hémicorporel, un syndrome cérébelleux, des signes de myasthénie généralisée.
3 Diagnostic topographique
À l’issue de l’examen clinique, le raisonnement clinique doit déterminer si possible la topographie de l’atteinte : atteinte du muscle ou atteinte orbitaire, atteinte de la jonction neuromusculaire, atteinte du nerf ou atteinte centrale.
Les paralysies oculomotrices les plus fréquentes sont décrites dans l’encadré 13.1.
III 232Orientation diagnostique
L’orientation diagnostique repose sur les symptômes et signes éventuellement associés, les circonstances de survenue, le contexte pathologique, l’âge et le profil évolutif, et sur la détermination du ou des muscles atteints.
Un algorithme de l’orientation diagnostique et un algorithme du bilan étiologique sont proposés (fig. 13.4 et 13.5).
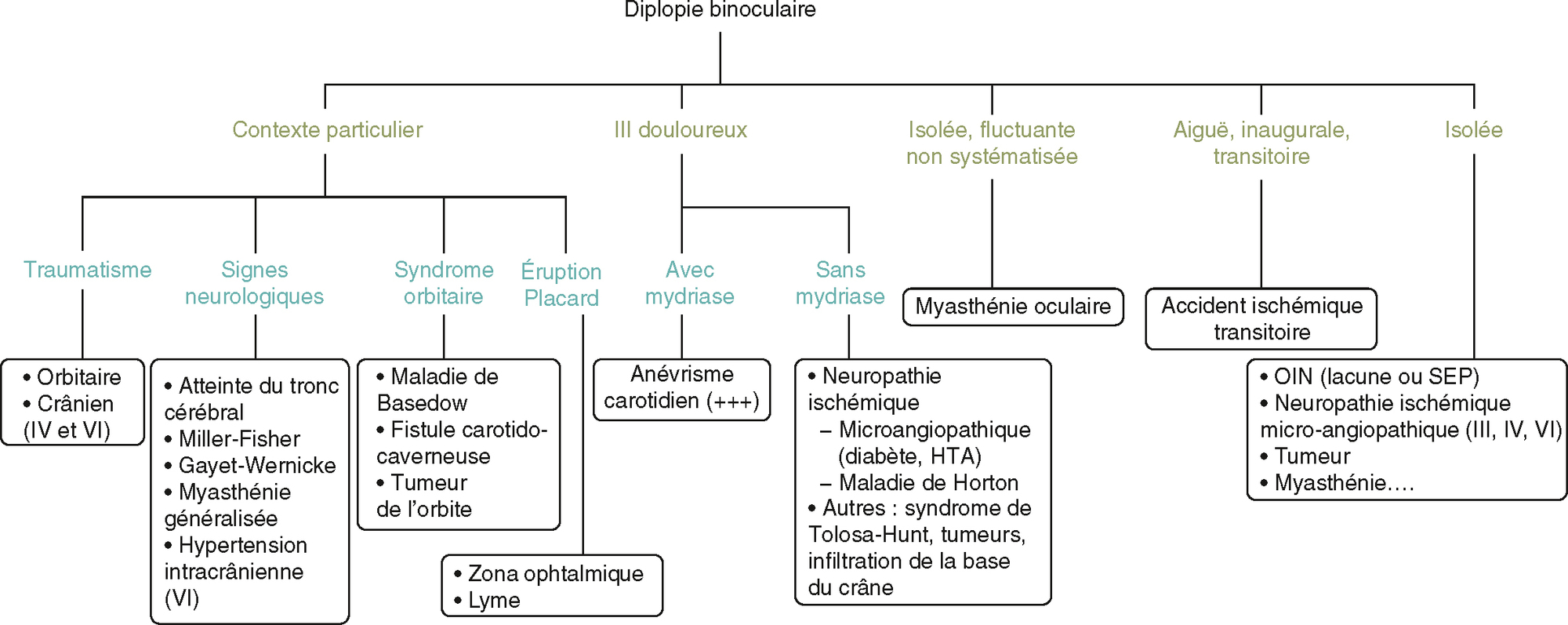
 Orientation diagnostique d’une diplopie.
Orientation diagnostique d’une diplopie.L'image présente un arbre décisionnel pour l'orientation diagnostique d'une diplopie binoculaire. La diplopie binoculaire est divisée en plusieurs catégories selon le contexte et les symptômes associés. Voici une explication détaillée : Contexte particulier : Traumatisme : Peut être lié à des fractures orbitaires, des traumatismes crâniens, ou des atteintes des nerfs crâniens (III, IV, VI). Signes neurologiques : Inclut l'atteinte du tronc cérébral, le syndrome de Miller-Fisher, le syndrome de Wernicke, les myasthénies généralisées, et l'hypertension intracrânienne (VI). Symptôme orbitaire : Peut indiquer une maladie de Basedow, une fistule carotido-caverneuse, ou une tumeur de l'orbite. Éruption placard : Peut être causée par une zona ophtalmique ou la maladie de Lyme. III douloureux : Avec mydriase : Souvent associé à un anévrisme carotidien (+++). Sans mydriase : Peut être lié à une neuropathie ischémique, une microangiopathie (diabète, HTA), une maladie de Horton, ou d'autres syndromes comme Tolosa-Hunt, une tumeur, ou une infiltration de la base du crâne. Isolée, fluctuante non systématisée : Myasthénie oculaire : Une cause fréquente de diplopie fluctuante. Aiguë, inaugurale, transitoire : Accident ischémique transitoire : Peut être lié à une OIN (lacune ou SEP), une neuropathie ischémique microangiopathique (III, IV, VI), une tumeur, ou une myasthénie. Isolée : Non spécifiée dans l'image, mais pourrait inclure des causes variées non systématisées. Cette classification permet de guider le diagnostic en fonction des symptômes et du contexte clinique, facilitant ainsi l'identification de la cause sous-jacente de la diplopie binoculaire.
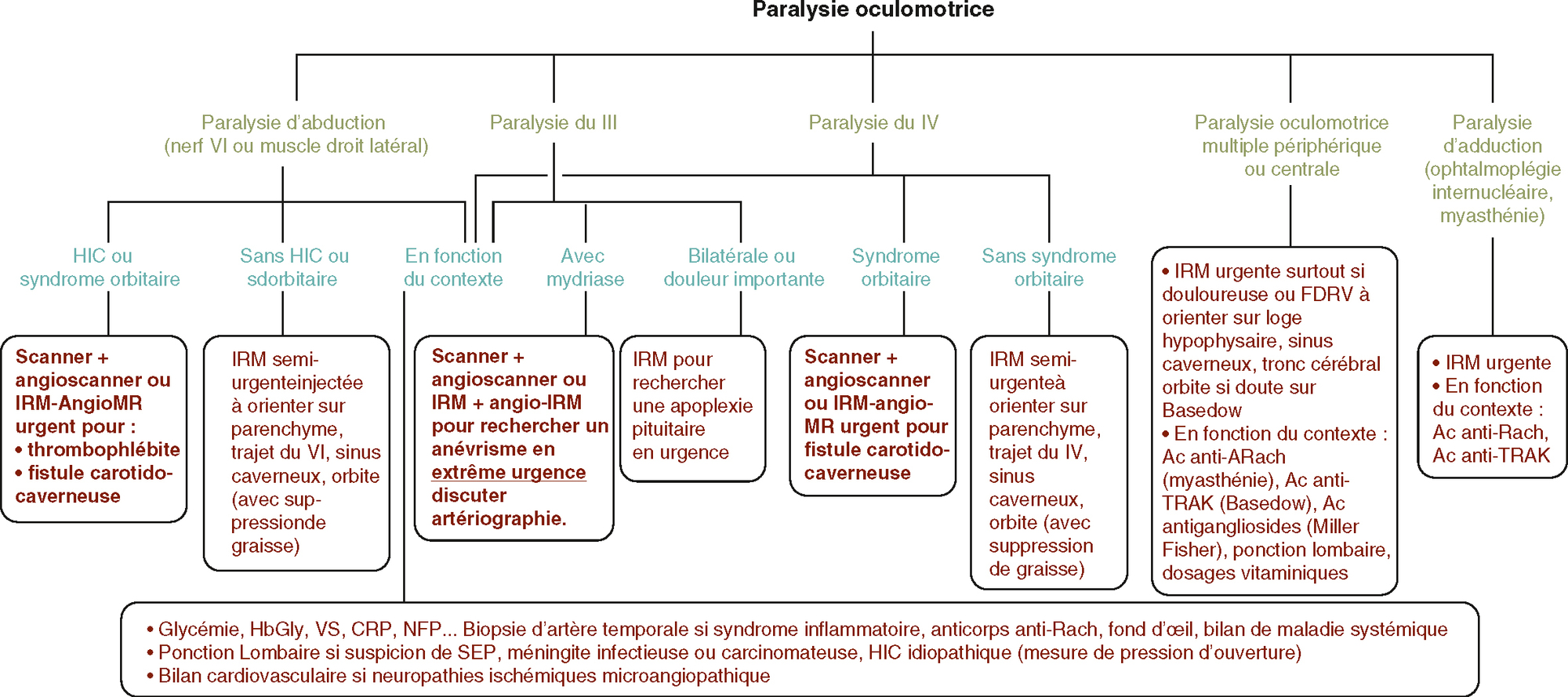
 Bilan d’une paralysie oculomotrice.
Bilan d’une paralysie oculomotrice.Le bilan d'une paralysie oculomotrice implique plusieurs étapes de diagnostic et d'examens complémentaires. En cas de paralysie d'abduction (atteignant le nerf VI ou le muscle droit latéral), un scanner ou une IRM est réalisée en urgence pour détecter des anomalies telles qu'une thrombose ou une fistule carotido-caverneuse. En l'absence de signes d'hypertension intracrânienne (HIC), une IRM semi-urgente est pratiquée. Pour la paralysie du nerf III, les examens incluent un scanner ou une IRM avec angioscanner, particulièrement en présence de mydriase ou de douleur. Pour une paralysie du nerf IV, une IRM urgente est nécessaire, surtout en cas de douleur ou de facteurs vasculaires. En cas de paralysie multiple, des examens comme la ponction lombaire, des tests pour la myasthénie ou le syndrome de Fisher, ainsi qu'une IRM cérébrale et médullaire sont requis. Pour une paralysie d'adduction, une IRM urgente est effectuée pour rechercher une lésion du tronc cérébral. Les examens complémentaires comprennent la glycémie, le bilan inflammatoire, les anticorps spécifiques, et éventuellement une biopsie d'artère temporale et un bilan cardiovasculaire.
La diplopie n’est qu’un signe parmi d’autres et/ou survient dans un contexte évocateur.
A 233234235Contexte et orientation diagnostique
1 Contexte de traumatisme
Il peut s’agir d’un(e) :
-
•
 traumatisme orbitaire : les fractures du plancher de l’orbite avec incarcération du muscle droit inférieur dans le foyer de fracture sont les plus fréquentes (fig. 13.6); dans ce cas, l’élévation du globe oculaire est douloureuse et limitée; il peut aussi s’agir d’un hématome compressif;
traumatisme orbitaire : les fractures du plancher de l’orbite avec incarcération du muscle droit inférieur dans le foyer de fracture sont les plus fréquentes (fig. 13.6); dans ce cas, l’élévation du globe oculaire est douloureuse et limitée; il peut aussi s’agir d’un hématome compressif;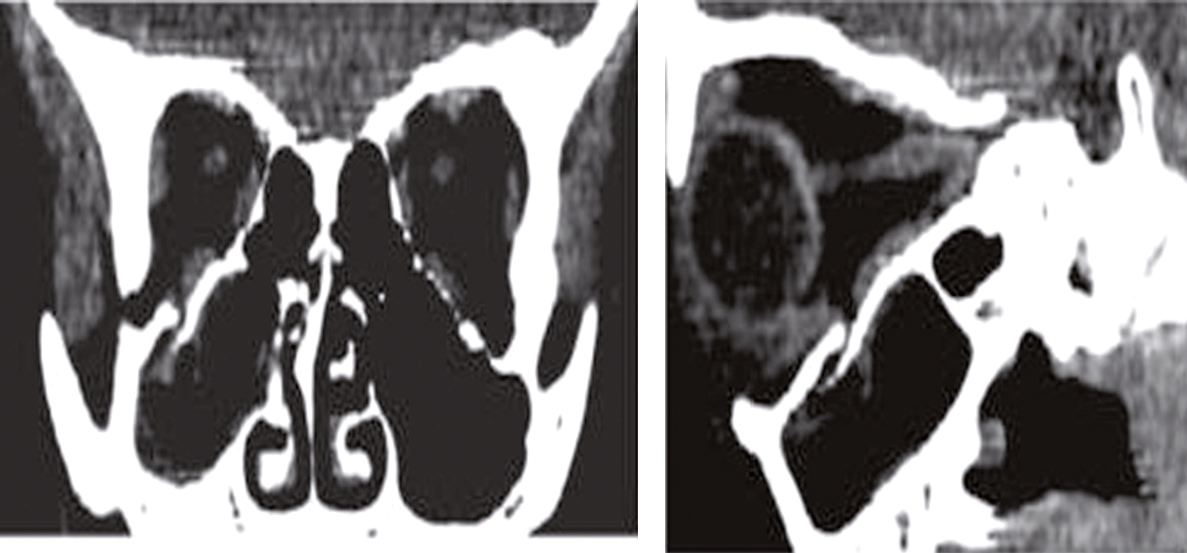
Fig. 13.6  Fracture du plancher de l’orbite.
Fracture du plancher de l’orbite.
Le scanner cérébral montre une fracture du plancher de l’orbite droite, avec incarcération du muscle droit inférieur.Une fracture du plancher de l'orbite est une rupture de l'os sous l'œil causée par un traumatisme facial, tel qu'un coup direct. Les symptômes incluent douleur, gonflement, ecchymoses, vision double, et mobilité réduite de l'œil. Parfois, l'œil peut sembler enfoncé ou déplacé. Le diagnostic est confirmé par des radiographies ou des tomodensitogrammes (CT scans), qui montrent l'étendue de la fracture et permettent d'évaluer les dommages aux structures environnantes. Le traitement dépend de la gravité de la fracture. Dans les cas moins graves, un traitement conservateur avec des analgésiques et des antibiotiques peut suffire. Les cas graves nécessitent souvent une intervention chirurgicale pour réparer l'os fracturé et repositionner les structures de l'œil. Il est crucial de surveiller les signes de complications, tels que des changements dans la vision, une douleur accrue ou des signes d'infection. Une prise en charge rapide et appropriée est essentielle pour minimiser les risques de complications à long terme et assurer une récupération optimale. En résumé, une fracture du plancher de l'orbite implique une rupture de l'os sous l'œil, diagnostiquée par imagerie et traitée en fonction de la gravité.
- • traumatisme crânien sévère : atteinte uni- ou bilatérale du nerf abducens, du nerf tro-chléaire ou du nerf oculomoteur (rare);
- • hypertension intracrânienne associée à un traumatisme crânien grave : atteinte bilatérale du nerf abducens;
- • traumatisme crânien bénin, avec atteinte isolée du nerf trochléaire sans autre complication neurologique.
2 Signes neurologiques associés
-
•
 Une diplopie par paralysie du nerf abducens ou du nerf oculomoteur dans leur trajet fasciculaire (dans le tronc cérébral), associée dans le cadre d’un syndrome alterne à une atteinte des voies longues (déficit moteur et/ou sensitif hémicorporel, syndrome cérébelleux), traduit une atteinte du tronc cérébral. Les causes les plus fréquentes sont vasculaires, tumorales ou inflammatoires (sclérose en plaques) :
Une diplopie par paralysie du nerf abducens ou du nerf oculomoteur dans leur trajet fasciculaire (dans le tronc cérébral), associée dans le cadre d’un syndrome alterne à une atteinte des voies longues (déficit moteur et/ou sensitif hémicorporel, syndrome cérébelleux), traduit une atteinte du tronc cérébral. Les causes les plus fréquentes sont vasculaires, tumorales ou inflammatoires (sclérose en plaques) : - –
 dans tous les cas, une IRM urgente est indispensable car plus performante que le scanner cérébral pour mettre en évidence une lésion au niveau du tronc cérébral.
dans tous les cas, une IRM urgente est indispensable car plus performante que le scanner cérébral pour mettre en évidence une lésion au niveau du tronc cérébral.
- –
- • Une diplopie en lien avec une paralysie des nerfs abducens, associée à des céphalées, des nausées et un œdème papillaire, évoque une hypertension intracrânienne. Une IRM encéphalique urgente est indispensable pour éliminer notamment une tumeur cérébrale ou une thrombophlébite cérébrale.
- •
 Une diplopie associée à un contexte fébrile et a fortiori à un syndrome méningé, ou faisant suite à un placard érythémateux sur le corps et/ou avec la notion de morsure de tique dans les jours ou semaines précédents, doit faire évoquer une méningoradiculite et justifie, si l’imagerie encéphalique est normale, la réalisation d’une ponction lombaire à la recherche d’une origine bactérienne ou virale, notamment de la maladie de Lyme.
Une diplopie associée à un contexte fébrile et a fortiori à un syndrome méningé, ou faisant suite à un placard érythémateux sur le corps et/ou avec la notion de morsure de tique dans les jours ou semaines précédents, doit faire évoquer une méningoradiculite et justifie, si l’imagerie encéphalique est normale, la réalisation d’une ponction lombaire à la recherche d’une origine bactérienne ou virale, notamment de la maladie de Lyme. -
• 236
 Une diplopie associée à un tableau de céphalées violentes et syndrome méningé non fébrile doit évoquer une hémorragie méningée (voir item 341) par rupture anévrismale ou une apoplexie pituitaire (voir item 244). L’imagerie faite en extrême urgence permet le diagnostic en montrant soit :
Une diplopie associée à un tableau de céphalées violentes et syndrome méningé non fébrile doit évoquer une hémorragie méningée (voir item 341) par rupture anévrismale ou une apoplexie pituitaire (voir item 244). L’imagerie faite en extrême urgence permet le diagnostic en montrant soit :- – le saignement dans les espaces sous-arachnoïdiens (scanner);
- –
 un adénome en voie de nécrose ou d’hémorragie (mieux visible sur une IRM T1 en coupe sagittale ou coronale).
un adénome en voie de nécrose ou d’hémorragie (mieux visible sur une IRM T1 en coupe sagittale ou coronale).
- • Une diplopie par atteinte oculomotrice multiple bilatérale, non systématisée, associée à une ataxie sensorielle avec abolition des réflexes tendineux évoque un syndrome de Miller-Fisher (forme de polyradiculonévrite aiguë avec ophtalmoplégie).
- • Une diplopie par atteinte d’un ou des nerfs abducens et une ataxie cérébelleuse évoquent une encéphalopathie de Gayet-Wernicke (voir chapitre 2 – item 76). La supplémentation vitaminique (B1) est urgente.
- •
 Une diplopie fluctuante non systématisée associée à un déficit proximal des membres et/ou à des signes bulbaires évoque une myasthénie généralisée (voir chapitre 10 – item 98).
Une diplopie fluctuante non systématisée associée à un déficit proximal des membres et/ou à des signes bulbaires évoque une myasthénie généralisée (voir chapitre 10 – item 98). - •
 Une diplopie en lien avec une paralysie des nerfs abducens, associée à des céphalées d’orthostatisme, faisant suite ou pas à une ponction lombaire, évoque une hypotension intracrânienne (voir chapitre 11 – item 100). La ponction lombaire est contre-indiquée.
Une diplopie en lien avec une paralysie des nerfs abducens, associée à des céphalées d’orthostatisme, faisant suite ou pas à une ponction lombaire, évoque une hypotension intracrânienne (voir chapitre 11 – item 100). La ponction lombaire est contre-indiquée.
3 Syndrome orbitaire
![]() Un syndrome orbitaire est marqué par une exophtalmie et un chémosis. Quand la diplopie est associée à un syndrome orbitaire, elle doit faire évoquer :
Un syndrome orbitaire est marqué par une exophtalmie et un chémosis. Quand la diplopie est associée à un syndrome orbitaire, elle doit faire évoquer :
-
•
 une orbitopathie de Basedow ou dysthyroïdienne (fig. 13.7) (voir item 242 : hyper-thyroïdie). Le tableau est en général bilatéral et s’accompagne le plus souvent d’une rétraction palpébrale. Le scanner ou l’IRM montrent une augmentation de volume des muscles orbitaires. Le diagnostic repose sur le bilan thyroïdien et surtout la présence d’autoanti-corps antirécepteurs à la TSH;
une orbitopathie de Basedow ou dysthyroïdienne (fig. 13.7) (voir item 242 : hyper-thyroïdie). Le tableau est en général bilatéral et s’accompagne le plus souvent d’une rétraction palpébrale. Le scanner ou l’IRM montrent une augmentation de volume des muscles orbitaires. Le diagnostic repose sur le bilan thyroïdien et surtout la présence d’autoanti-corps antirécepteurs à la TSH;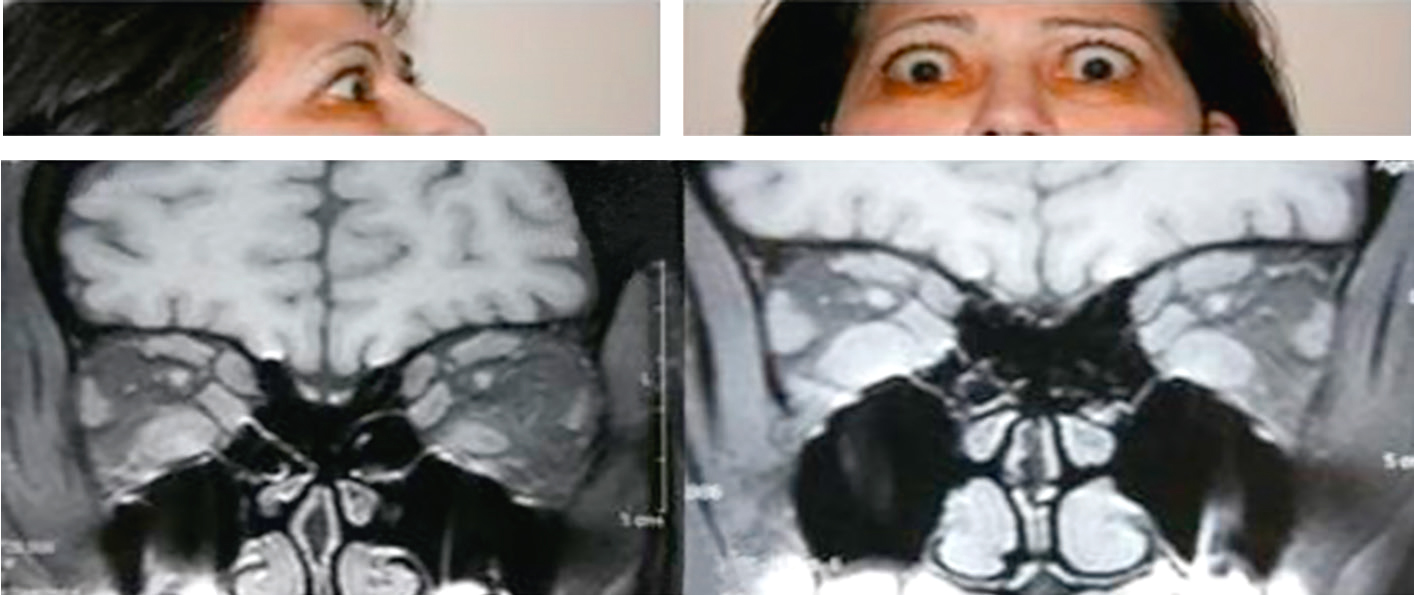
Fig. 13.7  Orbitopathie dysthyroïdienne.
Orbitopathie dysthyroïdienne.
La patiente présente une exophtalmie bilatérale avec rétraction des paupières supérieures. Le scanner en coupe coronale montre un épaississement des muscles extraoculaires, notamment des droits inférieurs.L'orbithopathie dysthyroïdienne, aussi appelée ophtalmopathie de Graves, est une maladie auto-immune liée à des troubles de la thyroïde, comme la maladie de Basedow-Graves. Elle affecte les tissus orbitaires autour des yeux, provoquant inflammation et gonflement. Les symptômes courants incluent des yeux exorbités (exophtalmie), vision double (diplopie), sécheresse oculaire, irritation, et parfois perte de vision. Les IRM montrent un épaississement des muscles extraoculaires et une augmentation du volume des tissus adipeux orbitaires, pouvant entraîner une compression du nerf optique et affecter la vision. Les traitements incluent des médicaments pour l'inflammation, des thérapies pour les symptômes oculaires, et parfois une intervention chirurgicale pour décompresser l'orbite ou corriger la position des yeux. La gestion de la fonction thyroïdienne est cruciale pour contrôler la progression de la maladie. L'orbithopathie dysthyroïdienne est une maladie complexe nécessitant une prise en charge multidisciplinaire.
-
• une fistule carotidocaverneuse (fig. 13.8). Elle correspond à une communication anormale entre le système artériel et veineux au niveau du sinus caverneux. Elle se manifeste par une exophtalmie unilatérale pulsatile douloureuse, s’accompagnant d’un souffle perçu par le malade et retrouvé à l’auscultation de l’orbite et du crâne, une vasodilatation conjonctivale particulière, « en tête de méduse ». Le diagnostic repose sur le scanner ou l’IRM cérébraux démontrant une dilatation de la veine sus-orbitaire. Il doit être confirmé par une artériographie cérébrale;
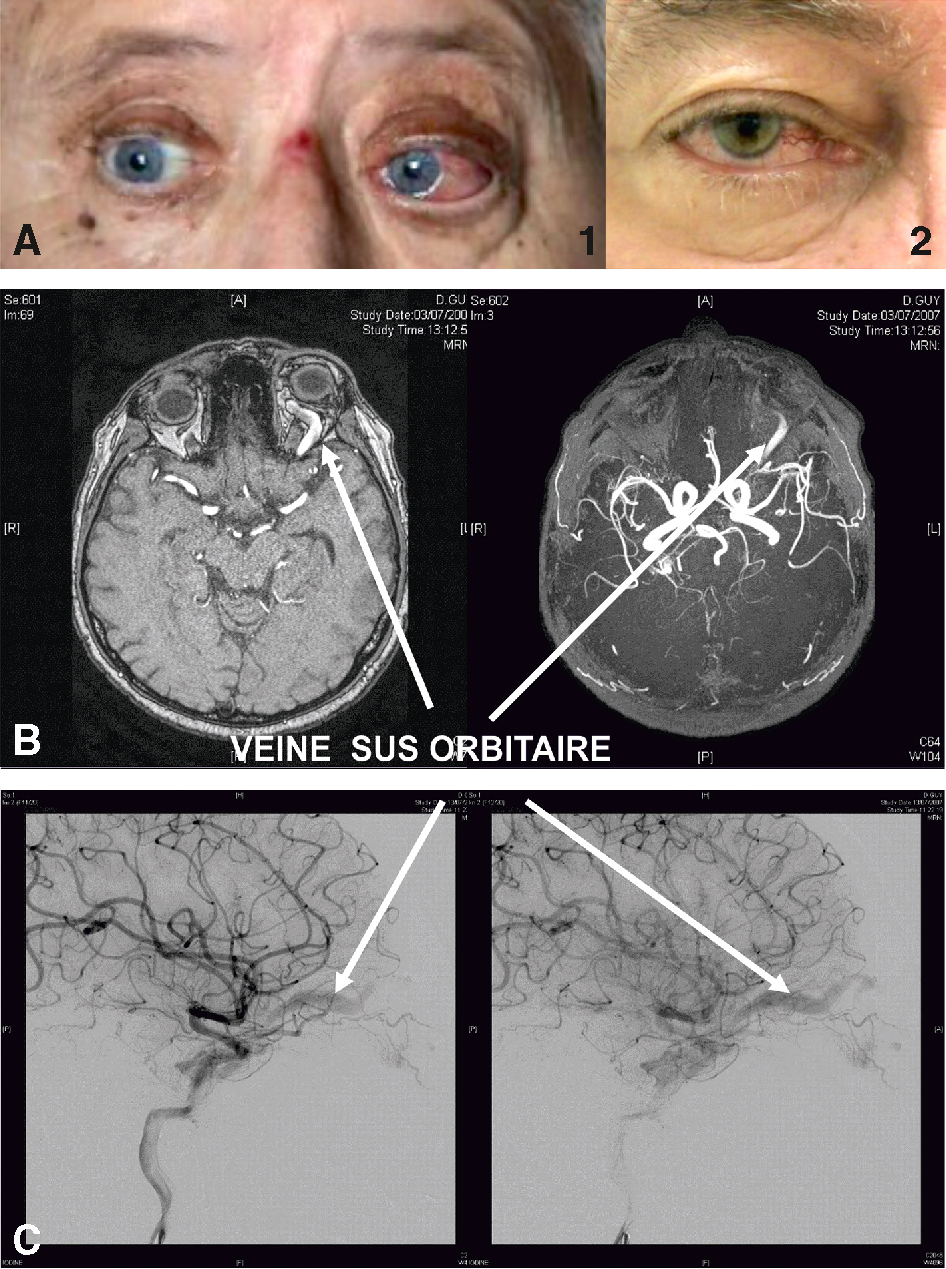
Fig. 13.8  Fistule carotidocaverneuse.
Fistule carotidocaverneuse.
A. Photographies de deux patients présentant un chémosis, une exophtalmie et une vasodilatation conjonctivale en « tête de méduse » de l’œil gauche (patient 1) ou droit (patient 2). B. Aspect de l’angio-IRM démontrant une dilatation de la veine sus-orbitaire, ici de l’orbite gauche (patient 1). C. Aspect artériographique démontrant la veine sus-orbitaire au temps artériel (patient 1).Une fistule carotidocaverneuse est une connexion anormale entre l'artère carotide et le sinus caverneux, une grande veine à la base du crâne. Cela peut augmenter la pression dans les veines de l'œil et de l'orbite, provoquant des symptômes comme des yeux rouges, des douleurs, une vision double et un bruit de pulsation dans l'oreille. En haut à droite de l'image, on voit un œil avec une rougeur et un gonflement, signes possibles de la fistule carotidocaverneuse. En dessous, une angiographie cérébrale montre les vaisseaux sanguins du cerveau. Les flèches indiquent la veine sus-orbitaire, souvent affectée par cette condition, entraînant une congestion veineuse et des symptômes oculaires. Les deux images en bas illustrent des angiographies de l'artère carotide et des veines cérébrales. Elles aident à diagnostiquer la fistule en montrant la circulation sanguine anormale entre l'artère et le sinus caverneux. Les flèches sur ces images signalent les zones où la fistule est présente. En résumé, une fistule carotidocaverneuse est une connexion anormale entre l'artère carotide et le sinus caverneux, entraînant des symptômes oculaires et des changements visibles en imagerie.
- • une tumeur de l’orbite. Elle se manifeste par une diplopie d’installation progressive et sera visualisée par l’imagerie (scanner ou IRM) centrée sur les orbites.
4 237Éruption cutanée
Une éruption cutanée dans le territoire du trijumeau ipsilatéral à l’atteinte d’un nerf oculomo-teur doit faire évoquer une complication locale d’un zona ophtalmique.
Un placard érythémateux sur le corps et/ou la notion de morsure de tique dans les jours ou semaines précédant une atteinte d’un nerf oculomoteur doit faire évoquer une méningoradi-culite de Lyme.
B Paralysie du nerf oculomoteur (III)
1 Examen clinique
![]() La paralysie du nerf oculomoteur (III) (vidéo 13.2
La paralysie du nerf oculomoteur (III) (vidéo 13.2 ) peut provoquer du côté pathologique :
) peut provoquer du côté pathologique :
- • une atteinte extrinsèque marquée par un ptosis, une divergence avec une paralysie de l’adduction, de l’élévation et de l’abaissement de l’œil;
- • une atteinte intrinsèque avec une mydriase aréactive à la lumière.
Il est indispensable de spécifier cliniquement si la paralysie du nerf oculomoteur est totale, intrinsèque et extrinsèque (vidéo 13.2 ), ou purement extrinsèque.
), ou purement extrinsèque.
2 238Etiologie
- • Devant une paralysie intrinsèque et extrinsèque douloureuse, un anévrisme intracrâ-nien, notamment de la communicante postérieure ou supraclinoïdien, doit être évoqué en extrême urgence. La paralysie est annonciatrice d’une fissuration de l’anévrisme avec un risque d’hémorragie sous-arachnoïdienne imminent (voir item 341 du référentiel de neurochirurgie).
- • Le patient doit être adressé en extrême urgence en service de neurochirurgie, sans attendre la réalisation d’un angioscanner ou d’une angio-IRM confirmant la présence de cet anévrisme.
-
•
 Une artériographie est réalisée (fig. 13.9) et le traitement endovasculaire doit être réalisé au plus tôt, dans les heures qui suivent le diagnostic.
Une artériographie est réalisée (fig. 13.9) et le traitement endovasculaire doit être réalisé au plus tôt, dans les heures qui suivent le diagnostic.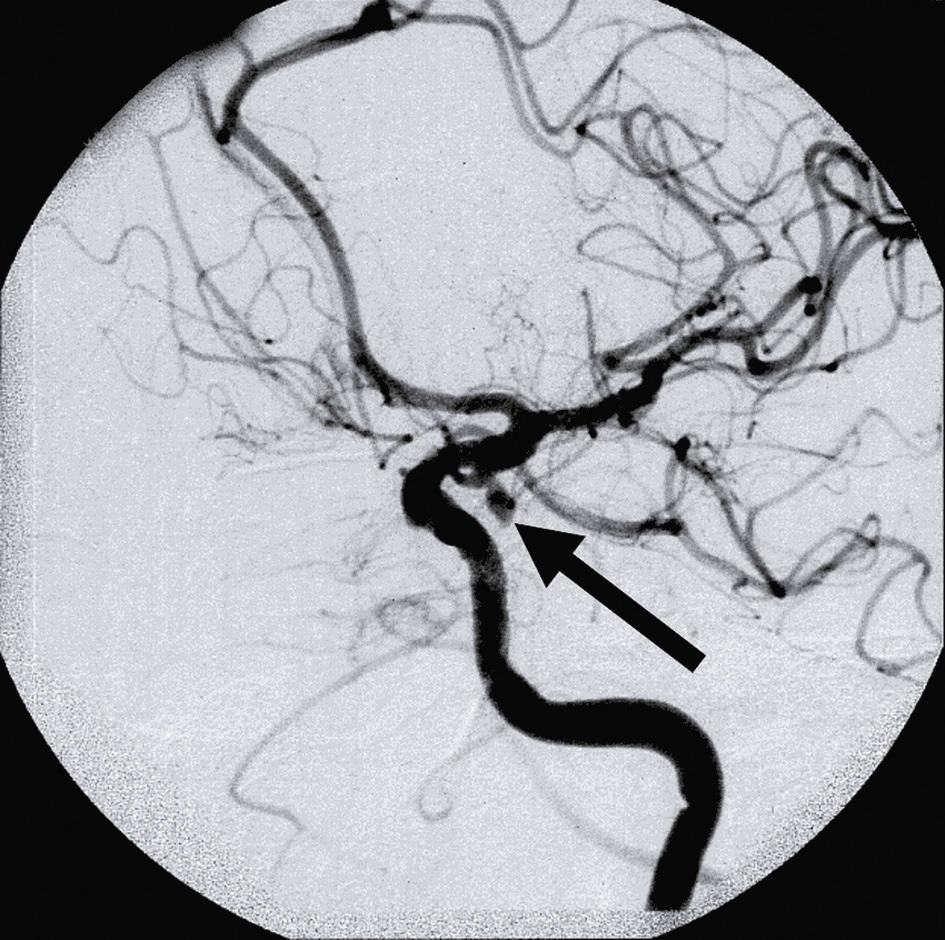
Fig. 13.9  Anévrisme supraclinoïdien responsable d’une paralysie aiguë douloureuse intrinsèque et extrinsèque du III gauche (vidéo 13.2
Anévrisme supraclinoïdien responsable d’une paralysie aiguë douloureuse intrinsèque et extrinsèque du III gauche (vidéo 13.2 ).
).L'angiographie cérébrale de cette image montre un anévrisme supraclinoïdien, situé au niveau de la partie supraclinoïdienne de l'artère carotide interne. Un anévrisme est une dilatation anormale d'un vaisseau sanguin. Cet anévrisme spécifique provoque une paralysie aiguë douloureuse intrinsèque et extrinsèque du nerf crânien III gauche, également connu sous le nom de nerf oculomoteur. La paralysie du nerf III affecte les muscles qui contrôlent les mouvements de l'œil et les muscles de la paupière. Les symptômes comprennent la diplopie (vision double), la ptose (chute de la paupière) et une douleur intense. L'angiographie, une technique d'imagerie médicale, est cruciale pour visualiser l'anévrisme et planifier son traitement. En résumé, un anévrisme supraclinoïdien entraîne une paralysie aiguë douloureuse du nerf III gauche, affectant les mouvements de l'œil et de la paupière, avec des symptômes tels que la diplopie, la ptose et une douleur intense. La visualisation précise de l'anévrisme par angiographie est essentielle pour le diagnostic et la planification du traitement.
- •
 Devant une paralysie extrinsèque avec préservation de la pupille, douloureuse ou non, les étiologies à évoquer dépendent de l’âge.
Devant une paralysie extrinsèque avec préservation de la pupille, douloureuse ou non, les étiologies à évoquer dépendent de l’âge.
a Au-delà de 50 ans
![]() L’étiologie vasculaire ischémique du tronc nerveux prévaut. Il peut s’agir d’une atteinte microangiopathique chez un patient diabétique et/ou hypertendu ou une maladie de Horton. La maladie de Horton est évoquée devant l’association à des céphalées fronto-orbitaires, une altération de l’état général, une induration de l’artère temporale avec disparition du pouls, des signes généraux de maladie de Horton. Il s’agit dans les deux cas d’une urgence diagnostique, nécessitant l’obtention immédiate d’une NFS-plaquettes, d’une glycémie, d’une hémoglobine glyquée, d’une VS-CRP. Une maladie de Horton doit être traitée immédiatement par corticoïdes, dans l’attente de la réalisation de la biopsie d’artère temporale. Une IRM semi-urgente sera le plus souvent nécessaire pour éliminer les diagnostics différentiels.
L’étiologie vasculaire ischémique du tronc nerveux prévaut. Il peut s’agir d’une atteinte microangiopathique chez un patient diabétique et/ou hypertendu ou une maladie de Horton. La maladie de Horton est évoquée devant l’association à des céphalées fronto-orbitaires, une altération de l’état général, une induration de l’artère temporale avec disparition du pouls, des signes généraux de maladie de Horton. Il s’agit dans les deux cas d’une urgence diagnostique, nécessitant l’obtention immédiate d’une NFS-plaquettes, d’une glycémie, d’une hémoglobine glyquée, d’une VS-CRP. Une maladie de Horton doit être traitée immédiatement par corticoïdes, dans l’attente de la réalisation de la biopsie d’artère temporale. Une IRM semi-urgente sera le plus souvent nécessaire pour éliminer les diagnostics différentiels.
b Avant 50 ans
![]() Les causes inflammatoires (syndrome de Tolosa-Hunt : processus inflammatoire douloureux localisé au niveau du sinus caverneux), compressives ou infiltratives sont les plus fréquentes.
Les causes inflammatoires (syndrome de Tolosa-Hunt : processus inflammatoire douloureux localisé au niveau du sinus caverneux), compressives ou infiltratives sont les plus fréquentes.
239Une IRM encéphalique comportant des coupes injectées centrées sur le sinus caverneux et une ponction lombaire sont le plus souvent requises.
C Paralysie oculomotrice isolée, non systématisée, intermittente ou fluctuante : myasthénie
![]() Une diplopie avec ou sans ptosis, apparaissant à l’effort et disparaissant au repos, sans douleurs ni mydriase, de systématisation difficile, doit faire évoquer une myasthénie oculaire pure (voir chapitre 9 – item 98).
Une diplopie avec ou sans ptosis, apparaissant à l’effort et disparaissant au repos, sans douleurs ni mydriase, de systématisation difficile, doit faire évoquer une myasthénie oculaire pure (voir chapitre 9 – item 98).
D Diplopie aiguë inaugurale et transitoire
C’est la situation clinique la plus difficile.
Elle peut correspondre à une myasthénie ou à une décompensation d’un strabisme ancien. Cependant, toute diplopie aiguë transitoire inaugurale même isolée doit d’abord faire évoquer un accident ischémique transitoire (AIT) du territoire vertébrobasilaire, même si la diplopie n’est pas classée dans les symptômes typiques des AIT (voir chapitre 28 – item 340).
![]() Les diplopies vasculaires sont de survenue brutale, durent quelques minutes, au maximum 1 heure, et sont généralement associées à d’autres symptômes neurologiques de souffrance du territoire vertébrobasilaire comme une hémianopsie, des paresthésies, une ataxie, une dysarthrie, un vertige, un déficit moteur hémicorporel. Dans de rares cas, la diplopie peut être le seul symptôme. L’examen clinique est généralement normal. Dans ce cas, en l’absence de pathologie évidente, la suspicion d’un AIT justifie une prise en charge en urgence en raison du risque d’infarctus vertébrobasilaire : IRM encéphalique à la recherche d’un infarctus, explorations des troncs supra-aortiques et du polygone de Willis pour éliminer une sténose ou une occlusion de l’artère vertébrale ou du tronc basilaire et ECG pour dépister une fibrillation auriculaire, bilan à la recherche d’une maladie de Horton…
Les diplopies vasculaires sont de survenue brutale, durent quelques minutes, au maximum 1 heure, et sont généralement associées à d’autres symptômes neurologiques de souffrance du territoire vertébrobasilaire comme une hémianopsie, des paresthésies, une ataxie, une dysarthrie, un vertige, un déficit moteur hémicorporel. Dans de rares cas, la diplopie peut être le seul symptôme. L’examen clinique est généralement normal. Dans ce cas, en l’absence de pathologie évidente, la suspicion d’un AIT justifie une prise en charge en urgence en raison du risque d’infarctus vertébrobasilaire : IRM encéphalique à la recherche d’un infarctus, explorations des troncs supra-aortiques et du polygone de Willis pour éliminer une sténose ou une occlusion de l’artère vertébrale ou du tronc basilaire et ECG pour dépister une fibrillation auriculaire, bilan à la recherche d’une maladie de Horton…
E Paralysie oculomotrice totalement isolée
![]() Il n’y a ni circonstances de survenue particulières, ni signes neurologiques associés, ni douleur, ni fluctuation. Le champ des hypothèses diagnostiques est très large, les examens complémentaires nécessairement assez nombreux et, dans certains cas, il n’est pas possible de poser un diagnostic, malgré une enquête approfondie.
Il n’y a ni circonstances de survenue particulières, ni signes neurologiques associés, ni douleur, ni fluctuation. Le champ des hypothèses diagnostiques est très large, les examens complémentaires nécessairement assez nombreux et, dans certains cas, il n’est pas possible de poser un diagnostic, malgré une enquête approfondie.
Les causes les plus fréquentes sont :
-
• devant une ophtalmoplégie internucléaire (encadré 13.1) :
- – un infarctus cérébral (lacune) du tronc cérébral, en présence de facteurs de risque vas-culaire et au-delà de 50 ans;
- – une sclérose en plaques avant 40 ans (voir chapitre 15 – item 104);
-
•
 devant toute autre présentation :
devant toute autre présentation : - – une tumeur, à tout âge;
- – une myasthénie, toujours à évoquer de principe, même en l’absence de fluctuation;
- – un diabète, où la composante douloureuse peut être absente; il peut être responsable d’une paralysie du III, du IV ou du VI.
![]() Parfois, il n’y a pas de cause trouvée.
Parfois, il n’y a pas de cause trouvée.
240
 241Compléments numériques
241Compléments numériques
Des compléments numériques sont associés à ce chapitre. Ils proposent des vidéos indiquées dans le texte par un picto. Pour voir ces compléments, connectez-vous sur http://www.emconsulte/e-complement/478607 et suivez les instructions.
Vidéo 13.1. A Examen des amplitudes oculomotrices.
Patient présentant une diplopie horizontale. L’examen de la motilité oculaire met en évidence une franche limitation d’abduction de l’œil droit et un ptosis droit.
Vidéo 13.2. A Paralysie complète intrinsèque et extrinsèque du III gauche.
La patiente présente un ptosis, un strabisme externe, une paralysie d’adduction, d’élévation et d’abaissement ainsi qu’une mydriase non réactive à la lumière. Cette patiente présentait un anévrisme supraclinoïden gauche (fig. 13.9).
Vidéo 13.3. B Examen sous écran. Patient présentant une diplopie horizontale.
L’examen de la motilité oculaire ne met pas en évidence de limitation oculaire. L’examen sous écran montre une déviation de l’œil droit en dedans se manifestant par une reprise de fixation en dehors, témoignant d’un déficit discret d’abduction de l’œil droit.
Vidéo 13.4. B Ophtalmoplégie internucléaire gauche.
Le patient présente une paralysie d’adduction de l’œil gauche dans le regard à droite, avec un nystagmus de l’œil droit (abducteur). L’adduction de l’œil gauche est cependant préservée en convergence, témoignant de l’atteinte centrale internucléaire.
