Situations de départ
Symptômes et signes cliniques
 28 Coma et troubles de la conscience.
28 Coma et troubles de la conscience.
 38 État de mort apparente.
38 État de mort apparente.
 50 Malaise/perte de connaissance.
50 Malaise/perte de connaissance.
 60 Hémorragie aiguë.
60 Hémorragie aiguë.
 120 Convulsions.
120 Convulsions.
 121 Déficit neurologique sensitif et/ou moteur.
121 Déficit neurologique sensitif et/ou moteur.
 160 Détresse respiratoire aiguë.
160 Détresse respiratoire aiguë.
 172 Traumatisme crânien.
172 Traumatisme crânien.
Données paracliniques
 183 Analyse du liquide cérébrospinal (LCS).
183 Analyse du liquide cérébrospinal (LCS).
 209 Hypoglycémie.
209 Hypoglycémie.
 231 Demande d’un examen d’imagerie.
231 Demande d’un examen d’imagerie.
Prise en charge aiguë
 271 Prescription et surveillance d’une voie d’abord vasculaire.
271 Prescription et surveillance d’une voie d’abord vasculaire.
 276 Prise en charge d’un patient en décubitus prolongé.
276 Prise en charge d’un patient en décubitus prolongé.
Objectifs pédagogiques
 Diagnostiquer un coma non traumatique.
Diagnostiquer un coma non traumatique.
 Identifier les situations d’urgence et planifier leur prise en charge préhospitalière et hospitalière.
Identifier les situations d’urgence et planifier leur prise en charge préhospitalière et hospitalière.
Hiérarchisation des connaissances
| Rang | Rubrique | Intitulé | Descriptif |
|---|---|---|---|
| Définition | Coma chez l’adulte | ||
| Physiopathologie | Connaître les mécanismes pouvant concourir au coma | ||
| Diagnostic positif | Diagnostiquer un coma, évaluer son stade et la profondeur du coma (Glasgow Coma Scale) | ||
| Diagnostic positif | Savoir réaliser l’examen neurologique d’un patient dans le coma | ||
| Diagnostic positif | Savoir rechercher les éléments d’orientation clinique et anamnestique devant un coma | ||
| Diagnostic positif | Connaître les critères diagnostiques d’état de mort encéphalique | ||
| Diagnostic positif | Connaître les signes cliniques d’une hypoglycémie et la corriger | ||
| Identifier une urgence | Identifier les situations d’urgence extrême d’un coma chez l’adulte | ||
| Examens complémentaires | Savoir prescrire les examens complémentaires à réaliser en urgence | ||
| Examens complémentaires | Connaître les indications de l’IRM en urgence | ||
| Contenu multimédia | Reconnaître une hémorragie intracrânienne sur la TDM | ||
| Contenu multimédia | Reconnaître un effet de masse et un engagement cérébral sur la TDM | ||
| Étiologies | Connaître les principales causes de coma non traumatique | ||
| Prise en charge | Connaître la prise en charge symptomatique initiale |
N.B. : ne sont traités dans ce chapitre que les objectifs concernant l’adulte. Pour « le coma non traumatique chez l’enfant », se reporter au Référentiel de pédiatrie.
I 495Définition d’un coma et principaux diagnostics différentiels
- •
 Un coma est défini par une suppression de la vigilance (ou éveil), composante de la conscience. C’est un état d’insensibilité dans lequel le patient est allongé les yeux fermés et ne peut pas être éveillé pour répondre de manière appropriée aux stimuli même avec une stimulation vigoureuse.
Un coma est défini par une suppression de la vigilance (ou éveil), composante de la conscience. C’est un état d’insensibilité dans lequel le patient est allongé les yeux fermés et ne peut pas être éveillé pour répondre de manière appropriée aux stimuli même avec une stimulation vigoureuse. - • C’est une urgence diagnostique et thérapeutique.
-
• Il peut apparaître d’emblée ou faire suite à une « obnubilation » ou à une « stupeur » :
- – en cas « d’obnubilation », il persiste une réaction aux ordres complexes : le patient répond à un ordre oral et écrit, exécute les ordres, l’orientation temporospatiale est normale, la réactivité moins rapide et moins précise;
- – lors d’un état « stuporeux », la réactivité à des stimuli extéroceptifs simples persiste (appel du nom, stimulation auditive, stimulation nociceptive), la réponse obtenue est un geste ou une parole.
- • Dans le cas du coma, seule la réaction aux stimulations nociceptives est obtenue, sauf en cas d’état de mort encéphalique.
- • Notons que le caractère imprécis et variable des termes tels qu’« obnubilation », « stupeur » ou « léthargie » ont conduit à l’élaboration de l’échelle de Glasgow pour permettre le suivi du trouble de la conscience. Ces termes ne sont actuellement plus classiquement utilisés.
496
II Physiopathologie
![]() Voir item 336, chapitre 27 du référentiel CEMIR.
Voir item 336, chapitre 27 du référentiel CEMIR.
- • Le coma traduit une défaillance de la formation réticulée activatrice ascendante (FRAA) du tronc cérébral (partie postérieure du pont et du mésencéphale et partie postéro-antérieure du diencéphale), qui constitue le support neurophysiologique de la vigilance.
-
• D’autres relais de la vigilance sont à noter :
- – l’hypothalamus est le premier relais du réseau de la vigilance centré sur la FRAA. Il joue un rôle dans la régulation métabolique, hormonale et thermique;
- – le thalamus est un second relais entre la FRAA et le cortex cérébral. Ainsi, une lésion thalamique bilatérale peut également être recherchée dans le cadre d’un trouble de vigilance (par exemple : cause vasculaire, post-anoxique);
- – le cortex cérébral implique les fonctions supérieures dans le maintien de la vigilance et surtout des fonctions attentionnelles.
- • Il peut résulter d’une souffrance cérébrale diffuse (par exemple de nature toxique, métabolique, traumatique, infectieuse, épileptique) ou d’une lésion cérébrale focale sous-tentorielle (lésion directe de la FRAA) ou sus-tentorielle.
III 497Prise en charge symptomatique initiale
A Premiers gestes
Devant tout coma non traumatique, il faut appeler le 15 pour une hospitalisation rapide dans le service des urgences le plus proche du domicile. La personne présente doit s’assurer de la liberté des voies aériennes, évaluer la ventilation et l’éventuelle présence d’un pouls pour réaliser si nécessaire des mesures de réanimation (massage cardiaque et ventilation). Si le patient n’est pas en arrêt cardiorespiratoire, il doit être mis en position latérale de sécurité pour éviter tout risque d’inhalation.
À l’admission, il faut :
- • effectuer un examen général : auscultation cardiaque et pulmonaire, palpation abdominale, prise de température et de la pression artérielle;
- • déshabiller le patient et rechercher toutes indications externes d’une étiologie évidente : traumatisme même sans contexte évocateur, purpura, traces de piqûres, etc.;
- • rechercher une raideur de nuque, une hémiplégie, des troubles oculomoteurs évidents;
- • systématiquement faire une mesure de la glycémie capillaire pour éliminer une hypoglycémie;
- • obtenir auprès de toute personne (famille, médecin, pompiers, voisins) le maximum de renseignements : antécédents, circonstances entourant le coma, prise de toxique, mode d’installation progressif ou brutal, signes d’accompagnement, crises convulsives, traumatisme.
B Principaux traitements de première ligne appropriés à réaliser en urgence
- • Maintien de la ventilation : indications thérapeutiques (sonde à oxygène, intubation, ventilation assistée) posées en fonction de l’encombrement des voies aériennes, de la fréquence respiratoire, de la saturation en O2 et des gaz du sang.
- • Maintien de la circulation : voie veineuse centrale, apport hydroélectrolytique, utilisation de vasopresseurs, scope ECG et monitoring de la pression artérielle (PA).
- • Sondage urinaire (surveillance de la diurèse) et nasogastrique (éviter le risque d’inhalation).
- • Administration de glucose : systématique devant tout coma inexpliqué, en association à la vitamine B1 chez le patient éthylique ou dénutri (sans vitamine chez ces patients, risque de nécrose des corps mamillaires entraînant un syndrome de Korsakoff avec troubles cognitifs sévères et définitifs).
- • Traitement de la cause dès qu’elle est définie, voire suspectée sans attendre les résultats de certains examens : correction de troubles hydroélectrolytiques ou métaboliques, antibio-thérapie en cas de méningite (en particulier en cas de purpura fulminans), antidote en cas d’intoxication, contrôle de crises épileptiques répétées (diazépam ou clonazépam).
- • En cas d’œdème cérébral : utilisation de corticoïdes ou de mannitol par voie veineuse.
- • Traitement chirurgical d’un hématome, d’une tumeur, mise en place d’une dérivation ventriculaire (ventriculopéritonéale le plus souvent) en cas d’hydrocéphalie.
- • Dans un second temps, prévention des complications de décubitus : accidents thrombo-emboliques, escarres.
C 498Principaux examens complémentaires à réaliser en urgence
Les examens complémentaires dépendent du contexte. Les principaux examens demandés en urgence sont :
- • examens biologiques (glycémie, ionogramme, fonctions rénale et hépatique, gaz du sang, NFS, bilan d’hémostase, alcoolémie, amoniémie, etc.), recherche de toxiques dans le sang et les urines, dosage du monoxyde de carbone, hémocultures en cas d’hyperthermie;
- • ECG, radiographie du thorax;
-
• scanner cérébral sans injection en urgence : il précise parfois d’emblée la nature lésionnelle d’un coma (hématome cérébral) et l’importance de l’œdème cérébral (fig. 27.1); il sera réalisé en l’absence de cause évidente, même en l’absence de signes de focalisation, surtout en cas de traumatisme crânien;
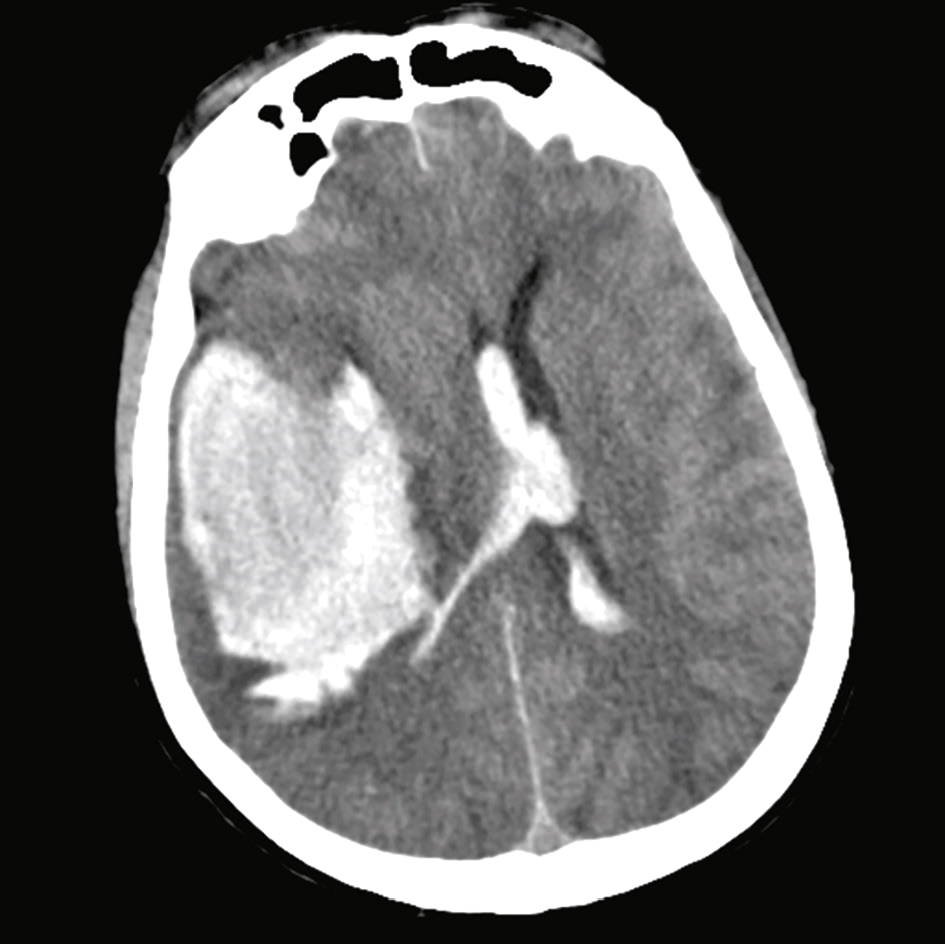
Fig. 27.1  Scanner cérébral : volumineuse hémorragie centro-hémispherique droite avec déviation ligne médiane traduisant un effet de masse et un engagement cérébral.
Scanner cérébral : volumineuse hémorragie centro-hémispherique droite avec déviation ligne médiane traduisant un effet de masse et un engagement cérébral.
Remerciements au Pr Luc Defebvre.L'hémorragie centro-hémisphérique droite décrite dans votre scanner cérébral signifie qu'il y a une importante accumulation de sang dans la partie centrale de l'hémisphère droit du cerveau. Ce saignement provoque un déplacement de la ligne médiane du cerveau, ce qui indique un effet de masse. Un effet de masse signifie que la pression exercée par le sang pousse les structures normales du cerveau hors de leur position habituelle. Ce déplacement et cette pression peuvent entraîner un engagement cérébral, où certaines parties du cerveau sont poussées vers des zones où elles ne devraient pas se trouver. L'engagement cérébral est une situation grave, car il peut perturber les fonctions vitales et affecter gravement la santé du cerveau. En termes simples, il s'agit d'une hémorragie massive dans l'hémisphère droit du cerveau, provoquant une déviation de la ligne médiane et une pression sur certaines parties du cerveau, ce qui peut entraîner des complications potentiellement sévères. Cette situation nécessite une attention médicale immédiate et des interventions appropriées pour stabiliser l'état de la personne concernée.
- •
 IRM encéphalique en urgence. Cet examen est plus sensible que le scanner cérébral, il est parfois réalisé en première intention chez un patient stabilisé. Il est justifié en cas de suspicion de pathologie vasculaire cérébrale (AVC, thrombophlébite cérébrale), de méningo-encéphalite, de tumeurs cérébrales;
IRM encéphalique en urgence. Cet examen est plus sensible que le scanner cérébral, il est parfois réalisé en première intention chez un patient stabilisé. Il est justifié en cas de suspicion de pathologie vasculaire cérébrale (AVC, thrombophlébite cérébrale), de méningo-encéphalite, de tumeurs cérébrales; - •
 ponction lombaire devant toute suspicion de méningite;
ponction lombaire devant toute suspicion de méningite; - • EEG en cas de coma métabolique (par exemple, encéphalopathie hépatique) ou en cas de suspicion de crise convulsive ou d’état de mal convulsivant.
IV Examen neurologique d’un patient dans le coma
Il est réalisé lorsque les fonctions vitales sont stabilisées, afin de déterminer la profondeur et la cause du coma et de définir son pronostic.
A 499Réactivité à la douleur
- • Étudiée par : pression de la jonction cartilage/manubrium (sternum), pression du lit unguéal, pression du nerf sus-orbitaire, compression du nerf facial derrière les maxillaires inférieurs.
- • Réactions d’éveil : ouverture des yeux, réaction d’orientation, réaction de la mimique (déficit facial central ou paralysie faciale).
-
• Au niveau des membres, plusieurs types de réponses possibles :
- – absence de réponse d’un côté en faveur d’une hémiplégie;
- – réponse appropriée dirigée vers la stimulation en cas de coma léger;
- – réponse inappropriée sans finalité : souffrance des structures hémisphériques profondes ou de la partie haute du tronc cérébral;
- – réponse dite en « décortication » (membres supérieurs en flexion, adduction, membres inférieurs en extension) : souffrance hémisphérique étendue;
- – réponse dite en « décérébration » (membres supérieurs en extension, adduction, rotation interne, membres inférieurs en extension) : souffrance de la partie haute du tronc cérébral.
Noter que les termes « décortication » et « décérébration » sont désuets mais utilisés ici pour faire référence au score de Glasgow. Cependant, le rapport anatomo-clinique suggéré par ces termes n’est pas toujours vérifié.
B Examen des yeux
1 Clignements réflexes
- • Poursuite visuelle : persistance d’une activation corticale
- • Présence d’un clignement à la menace : persistance d’un certain degré d’activation corticale ou diencéphalique.
- • Abolition unilatérale du réflexe cornéen : signe de localisation (atteinte de la voie efférente du VI ou de la voie afférente du V).
- • Abolition bilatérale du réflexe cornéen : atteinte diencéphalo-mésencéphalique (nature lésionnelle, toxique ou métabolique).
2 Motricité intrinsèque (pupille)
- • Mydriase aréactive unilatérale : engagement temporal (atteinte du III).
- • Myosis aréactif : toujours évoquer un coma métabolique ou toxique ou un coma de mauvais pronostic (souffrance de la partie basse du tronc cérébral).
-
• 500Causes de mydriase bilatérale aréactive :
- – état de mort encéphalique;
- – encéphalopathie post-anoxique;
- – hypothermie;
- – souffrance mésencéphalique;
- – certaines intoxications (anticholinergiques, imipraminiques, organophosphorés, barbituriques).
3 Position des globes oculaires
- • Le patient regarde son hémicorps sain : déviation conjuguée des yeux dans le plan horizontal ipsilatérale à la lésion → lésion hémisphérique.
- • Le patient regarde son hémiplégie : déviation conjuguée des yeux controlatérale à la lésion → lésion protubérantielle.
- • Strabisme horizontal → atteinte d’un nerf oculomoteur (III, VI).
- • Skew deviation (déviation oblique avec un œil vers le haut et un vers le bas) → lésion du tronc cérébral.
4 Mouvements spontanés
- • Mouvements d’errance oculaire conjugués horizontaux et mouvements réflexes : préservés, ils témoignent d’une intégrité du tronc cérébral et écartent toute arrière-pensée de non-organicité.
- • Bobbing oculaire : successivement déplacement des yeux vers le bas, suivi après une pause d’une réascension plus lente vers la position de départ (mouvement de « révérence ») – lésions protubérantielles.
5 Mouvements oculaires réflexes
-
• On impose à la tête du patient des mouvements passifs de rotation, d’extension et de flexion. Ces réflexes physiologiques se traduisent par le phénomène des « yeux de poupée », les globes oculaires déviant de façon conjuguée dans le sens opposé au mouvement passif :
- – la possibilité d’obtenir une déviation conjuguée des deux côtés témoigne de l’intégrité fonctionnelle d’une grande partie du tronc cérébral;
- – l’absence de toute réponse traduit une souffrance sévère du tronc cérébral (lésion, cause métabolique ou toxique).
- • Les réflexes oculocéphaliques verticaux s’abolissent avant les réflexes oculocéphaliques horizontaux.
C Étude de la motricité, du tonus et des réflexes
- • Recherche de signes méningés et d’une hypotonie d’un hémicorps.
- • Recherche d’un déficit hémiplégie, d’une tétraplégie.
- • Recherche d’un signe de Babinski, de valeur localisatrice si unilatéral.
-
• 501Étude des réflexes du tronc cérébral (encadré 27.1) : leur connaissance se justifie si on veut appliquer l’échelle FOUR, échelle de gravité d’un coma (voir plus loin).
D 502Étude de la fonction ventilatoire (fig. 27.2)
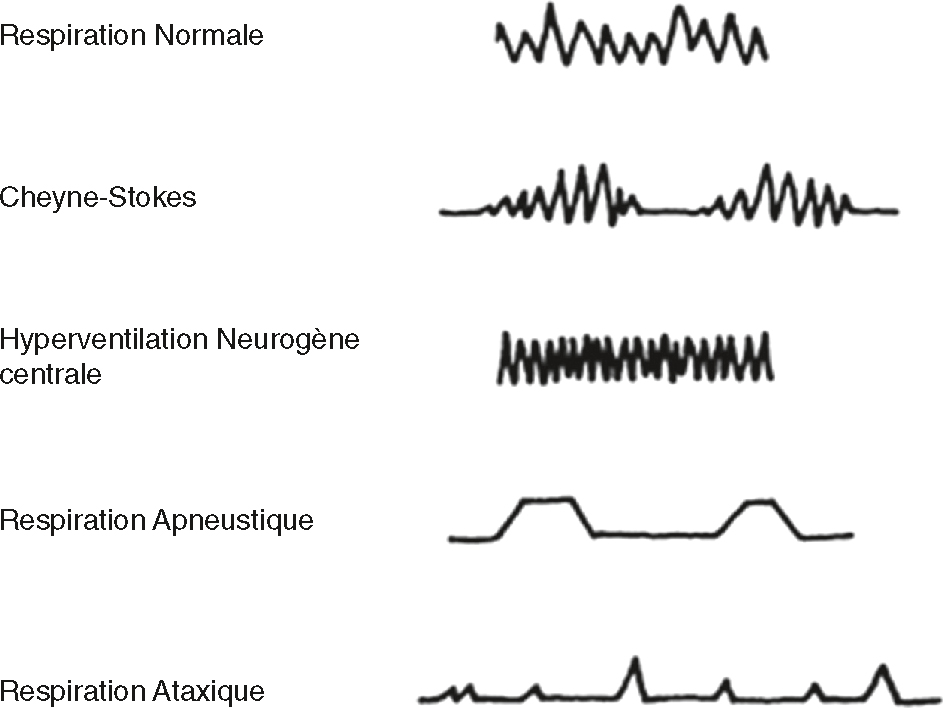
 Classification des dyspnées au cours des troubles de la vigilance et des comas.
Classification des dyspnées au cours des troubles de la vigilance et des comas.L'image montre différentes formes de dyspnée associées à des troubles de la vigilance et des comas. Voici une explication détaillée de chaque type de dyspnée. Dyspnée normale : La respiration normale est caractérisée par un rythme régulier et uniforme. Les inspirations et expirations sont constantes et régulières, sans variations significatives. Cheyne-Stokes : Ce type de respiration est marqué par des cycles de respiration qui augmentent progressivement en amplitude, puis diminuent, suivis d'une période d'apnée (absence de respiration). Ce schéma se répète régulièrement. Hyperventilation neurogène centrale : Cette respiration est caractérisée par une fréquence respiratoire rapide et profonde, souvent due à une stimulation excessive du centre respiratoire dans le cerveau. Respiration apneustique : Ce type de respiration se manifeste par des inspirations prolongées suivies de courtes expirations. Les pauses entre les respirations sont irrégulières et peuvent être prolongées. Respiration ataxique : La respiration ataxique est irrégulière et désorganisée, avec des variations imprévisibles en amplitude et en fréquence. Ce type de respiration est souvent associé à des lésions graves du système nerveux central. Ces différents schémas respiratoires sont importants à reconnaître car ils peuvent indiquer des conditions médicales sous-jacentes graves nécessitant une attention médicale.
- •
 Respiration périodique de Cheyne-Stokes (mouvements respiratoires d’amplitude variable avec alternance régulière de périodes d’apnée et d’hyperpnée) : souffrance diencé-phalique ou mésencéphalique supérieure ou perturbations métaboliques générales.
Respiration périodique de Cheyne-Stokes (mouvements respiratoires d’amplitude variable avec alternance régulière de périodes d’apnée et d’hyperpnée) : souffrance diencé-phalique ou mésencéphalique supérieure ou perturbations métaboliques générales. - • Hyperventilation neurogène centrale (hyperpnée) : atteinte mésodiencéphalique ou mésencéphalique, à distinguer de l’hyperventilation compensatrice d’une acidose métabolique ou d’une hypoxie (gaz du sang).
- • Respiration apneustique (pauses en inspiration ou en expiration) : souffrance de la partie basse du pont (ou protubérance) (mauvais pronostic).
- • Dyspnée de Kussmaul (alternance inspiration–pause en inspiration–expiration–pause en expiration) : souffrance de la partie basse du tronc, acidose métabolique; pronostic variable selon la cause.
- • Respiration ataxique, irrégulière et anarchique : souffrance bulbaire avant l’arrêt cardiaque.
- • Dans les encéphalopathies toxiques, notamment barbituriques, l’arrêt respiratoire peut survenir rapidement, sans être précédé d’autres signes de souffrance du tronc cérébral.
V 503Évaluation des comas
Échelles de gravité :
-
• échelle de Glasgow (tableau 27.1) :
 Échelle de Glasgow.
Échelle de Glasgow.E : ouverture des yeux Spontanée 4 À la stimulation verbale 3 À la stimulation douloureuse 2 Aucune ouverture des yeux 1 M : réponse motrice Sur commande 6 Réactivité à la stimulation douloureuse Réponse orientée à la stimulation douloureuse 5 Retrait, évitement 4 Flexion anormale (stéréotypée = décortication) 3 Extension (= décérébration) 2 Aucune réponse motrice 1 V : réponse verbale Normale, orientée 5 Confuse 4 Incohérente 3 Incompréhensible 2 Aucune réponse verbale 1 Score (E + M + V) = score de 3 à 15
Source : Teasdale, G./Jennett, B. Assessment of coma and impaired consciousness – A Practical Scale. In: The Lancet. Volume 304, Issue 7872, Pages 81-84, July 1974. Elsevier.
-
- – s’établit sur trois types de réponses : ouverture des yeux (E), réponse motrice (M), réponse verbale (V) (cotation attribuée à la meilleure des réponses);
- – somme E + M + V définit un score de 3 (coma profond) à 15 (conscience normale);
- – généralement un patient dans le coma a un score ≤ 7, mais ce n’est pas la définition du coma (voir définition plus haut).
- • l’échelle FOUR (Full Outline of UnResponsiveness)
VI Identifier les situations d’urgence extrême d’un coma chez l’adulte
![]() Les principales situations d’urgence sont les suivantes : une défaillance respiratoire ou cardiaque, une hypoglycémie, une méningite ou une méningo-encéphalite, un état de mal épi-leptique, une hypertension intracrânienne et des signes d’engagement.
Les principales situations d’urgence sont les suivantes : une défaillance respiratoire ou cardiaque, une hypoglycémie, une méningite ou une méningo-encéphalite, un état de mal épi-leptique, une hypertension intracrânienne et des signes d’engagement.
A Hypoglycémie
Voir également le référentiel d’endocrinologie, item 240.
Il est de règle, chez tout patient présentant des troubles de conscience de quelque profondeur que ce soit, de mesurer immédiatement la glycémie. Le coma hypoglycémique est précédé 504par des signes de neuroglucopénie généralement similaires d’un épisode à l’autre chez
un même patient.
On retrouve la notion de :
- • diabète insulino-dépendant ou pas;
- • prise de traitements hypoglycémiants ou pas;
- • faim brutale;
- • troubles de la concentration, fatigue, troubles de l’élocution, du comportement ou symptômes psychiatriques francs;
- • troubles moteurs, hyperactivité, troubles de la coordination des mouvements, tremblements, hémiparésie, diplopie, paralysie faciale, etc.;
- • troubles sensitifs, paresthésies d’un membre, paresthésies péribuccales;
- • troubles visuels;
- • convulsions focales ou généralisées;
- • confusion.
À ces symptômes de neuroglucopénie s’associent souvent des signes de la réaction adréner-gique (neurovégétative) à l’hypoglycémie : anxiété, tremblements, sensation de chaleur, nausées, sueurs, pâleur, tachycardie, palpitations.
Le coma hypoglycémique présente les caractéristiques suivantes :
- • de profondeur variable, jusqu’à un coma profond;
- • de début brutal;
- • souvent agité, avec des sueurs profuses;
- • avec des signes d’irritation pyramidale et hypothermie.
Le niveau de seuil de glycémie habituellement retenu pour le diagnostic d’une hypoglycémie en dehors du diabète est de 0,50 g/L (2,8 mmol/L). Chez le diabétique, la valeur retenue est de 0,60 g/L (3,3 mmol/L).
La conduite à tenir devant un coma hypoglycémique est la suivante :
- • chez les patients inconscients, l’injection de glucagon à raison de 1 mg (Glucagen kit®), en intramusculaire (IM) ou sous-cutané (SC), est facilement réalisable par la famille, ainsi qu’à l’hôpital; geste plus simple chez les patients agités que l’injection intraveineuse directe d’une ou deux ampoules de soluté de glucose à 30 %;
- • chez les patients traités par sulfonylurées (sulfamides hypoglycémiants), l’injection de glu-cagon est contre-indiquée. Une perfusion de glucose doit être installée pour une durée supérieure de 2 à 3 fois la demi-vie de la sulfonylurée en cause.
B Hypertension intracrânienne
Lié à la croissance d’un processus expansif intracrânien et de l’œdème périlésionnel ou consécutif à un blocage des voies d’écoulement du LCS responsable d’une hydrocéphalie, le syndrome d’hypertension intracrânienne (HTIC) est caractérisé par l’association de :
- • céphalées typiquement matinales, progressives, exagérées par la toux, l’effort, le décubitus, résistantes aux antalgiques, parfois brutales;
- • vomissements : inconstants, typiquement sans effort, en jets et soulagent temporairement les céphalées;
- • troubles de la vigilance : obnubilation, confusion, voire coma rapide;
- • diplopie horizontale par atteinte du nerf abducens (VI) (uni- ou bilatérale) sans valeur localisatrice;
- • éclipses visuelles (trouble bilatéral et transitoire de la vision, tardif et de signification péjorative);
- • œdème papillaire bilatéral au fond d’œil.
Il faut évoquer les orientations diagnostiques suivantes :
- • processus occupant de l’espace : tumeur intracrânienne, hématome sous-dural, abcès;
- • 505hydrocéphalie;
- • thrombose veineuse cérébrale.
Dans tous les cas, une imagerie cérébrale doit être faite en urgence et une osmothérapie discutée (sérum salé hypertonique ou mannitol).
C Engagements
On distingue deux types d’engagement.
1 Engagement temporal
- • Correspond à un engagement temporal interne en trans-tentoriel.
- • Suspecté en cas de lésion focale sus-tentorielle devant toute modification de vigilance.
- • Associe mydriase unilatérale aréactive homolatérale à l’engagement et hémiparésie contro-latérale, précédant l’apparition des troubles de vigilance par lésions irréversibles du tronc cérébral.
2 Engagement des amygdales cérébelleuses
- • Correspond à un engagement des amygdales cérébelleuses dans le trou occipital.
- • Complication d’une lésion focale sous-tentorielle (fosse postérieure).
- • Responsable de crises motrices postérieures avec attitude en opisthotonos, spontanées ou déclenchées par des stimuli nociceptifs.
VII Pronostic, état végétatif et état de conscience minimale, état de mort encéphalique
- •
 Le pronostic des comas reste une problématique constante; c’est la cause du coma qui constitue le principal déterminant pronostique.
Le pronostic des comas reste une problématique constante; c’est la cause du coma qui constitue le principal déterminant pronostique. - • Le retour à la conscience peut passer par des états intermédiaires : l’état végétatif et l’état de conscience minimale.
-
•
 Le pronostic d’éveil et de non-éveil peut être évalué au-delà de 24 heures de coma par l’utilisation des explorations neurophysiologiques comme les potentiels évoqués. On retrouve notamment :
Le pronostic d’éveil et de non-éveil peut être évalué au-delà de 24 heures de coma par l’utilisation des explorations neurophysiologiques comme les potentiels évoqués. On retrouve notamment :- – les potentiels évoqués somesthésiques : évaluation du cortex sensoriel primaire et du pronostic de non-éveil en cas d’absence;
- – les potentiels évoqués auditifs précoces : évaluation du tronc cérébral et du pronostic d’éveil ou de non-éveil;
- – les potentiels évoqués cognitifs : marqueurs de bon pronostic d’éveil en cas de présence (négativité de discordance ou composante P300)1.
506
-
• Le diagnostic d’état de mort encéphalique est posé :
- – quand tout signe de fonctionnement des hémisphères cérébraux et du tronc cérébral fait défaut de façon durable;
- – quand on est certain que cette abolition de la fonction cérébrale est d’origine lésionnelle et pas toxique ou métabolique (donc réversible).
-
• Les critères suivants doivent être réunis :
- – coma aréactif (Glasgow 3);
- – absence totale de ventilation spontanée (test d’hypercapnie);
- – absence de réflexes du tronc cérébral.
-
• Dans l’optique du prélèvement d’organes, en l’absence d’hypothermie et de traitement dépresseur de l’activité cérébrale, le diagnostic clinique d’état de mort encéphalique doit être confirmé par l’un des examens complémentaires exigés par la loi :
- – soit deux EEG nuls et non réactifs pendant 30 minutes réalisés avec amplification maximale et effectués à 4 h d’intervalle,
- – soit une angiographie cérébrale objectivant l’arrêt de perfusion des quatre axes.
VIII Principales causes de coma non traumatique
![]() On peut distinguer cinq cadres étiologiques (les comas traumatiques ne sont pas exposés dans ce chapitre).
On peut distinguer cinq cadres étiologiques (les comas traumatiques ne sont pas exposés dans ce chapitre).
A Coma toxique
- • Cause évoquée devant tout coma de cause inexpliquée (la recherche de toxiques dans les urines et dans le sang s’impose : barbitémie, alcoolémie).
- • Devant un coma associé à une atteinte du tronc cérébral (aréactivité, mydriase, hypothermie, apnée, collapsus circulatoire, voire silence électrique à l’EEG), l’exclusion de toute participation toxique doit être formelle avant d’évoquer le diagnostic d’état de mort encéphalique.
- • Si on craint une overdose (coma, myosis serré, dépression respiratoire, traces de piqûres), l’administration IV de naloxone (Narcan®), antidote des opiacés, permet de confirmer le diagnostic.
- • On distingue des causes iatrogènes et exogènes.
1 507Causes iatrogènes
- • Barbiturique responsable d’un coma calme et profond, hypotonique, avec dépression respiratoire (recherche dans les urines et dans le sang).
- • Antidépresseur tricyclique (souvent associé aux benzodiazépines), responsable d’un coma avec convulsions, mydriase, risque de troubles du rythme.
2 Causes exogènes
- • Intoxication oxycarbonée (« teinte cochenille », syndrome pyramidal et hypertonie généralisée, convulsions fréquentes).
- • Intoxication alcoolique aiguë.
- • Produits organophosphorés (insecticides : paralysie des muscles respiratoires, fascicula-tions, myosis serré; antidote : atropine).
B Coma métabolique
- • Évoqué devant un coma d’apparition rapidement progressive avec des antécédents évocateurs.
- • Plusieurs causes métaboliques associées sont possibles (atteinte multiviscérale).
-
• L’étiologie peut être :
- – l’anoxie cérébrale par arrêt cardiaque, choc cardiogénique, infectieux ou hémorragique. Dans l’encéphalopathie respiratoire, les troubles de la vigilance s’associent à des mouvements anormaux (astérixis ou myoclonies négatives). Autres causes : asphyxie, fausse route alimentaire, embolie pulmonaire, trouble du rythme cardiaque;
- – l’hypoglycémie : coma avec sueurs abondantes, signe de Babinski bilatéral, hypothermie, parfois crises convulsives et signes déficitaires localisés;
- – les encéphalopathies hypo-osmolaires (les grandes hyponatrémies s’accompagnent de troubles de vigilance et de crises convulsives) ou hyperosmolaire (diabète);
- – l’encéphalopathie de Gayet-Wernicke (carence en vitamine B1) : troubles de la vigilance avec paralysie oculomotrice, troubles de l’équilibre, syndrome cérébelleux; l’évolution vers le coma est parfois précipitée par l’administration de sérum glucosé sans vitamine B1 associée;
- – l’encéphalopathie hépatique : coma précédé d’une confusion avec astérixis (myoclonies négatives) et hypertonie oppositionnelle (l’hépatite fulminante peut justifier une greffe hépatique);
- – l’encéphalopathie de l’insuffisance rénale : évolution progressive vers le coma, manifestations motrices fréquentes (astérixis, myoclonies, crises convulsives);
- – l’encéphalopathie des affections endocriniennes : hypothyroïdie sévère, insuffisance surrénale aiguë, hypercalcémie.
C 508Coma épileptique
- • Devant un coma, en l’absence de notion de crise tonicoclonique, rechercher systématiquement : perte d’urine, morsure de langue, respiration stertoreuse.
- • En l’absence de phénomènes convulsifs, l’hypothèse d’un état de mal épileptique non convulsif justifie la réalisation d’un EEG (activité paroxystique infraclinique).
D Coma avec signes méningés
La prise de température oriente le diagnostic.
1 En dehors d’un contexte fébrile
On évoque une hémorragie méningée (présence de sang au scanner dans les espaces sous-arachnoïdiens); les causes du coma sont alors diverses : hypertension intracrânienne, vasos-pasme, hématome, hydrocéphalie.
2 Devant un coma fébrile
- • Évoquer en premier lieu une méningo-encéphalite bactérienne, urgence absolue, en tenant compte de tout indice d’un contexte infectieux général, local (ORL, pulmonaire, cutané, etc.) ou biologique (NFS). Indication majeure de la ponction lombaire (réaction cellulaire, hypoglycorachie). En cas de signes de focalisation, elle sera précédée en urgence d’un scanner cérébral (contre-indication en cas d’effet de masse).
- • Une méningite puriforme aseptique doit faire rechercher un foyer cérébral (abcès, possibles signes de focalisation) ou de voisinage (ORL, empyème sous-dural).
- • Devant un coma fébrile d’aggravation rapide associé à des signes cliniques ou électriques de souffrance temporale, hypothèse d’une méningo-encéphalite herpétique justifiant sans retard l’instauration d’un traitement par aciclovir (Zovirax®).
- • Un accès pernicieux palustre doit être envisagé en cas de séjour en zone d’endémie (diagnostic par frottis sanguin).
E Coma avec signes de focalisation
1 Début progressif
Un début progressif évoque un processus expansif intracrânien.
2 509En cas d’installation brutale
On évoque :
-
• une hémorragie cérébrale :
- – coma souvent d’installation brutale avec céphalées, vomissements et signes de focalisation,
- – principales causes : hypertension artérielle, malformation vasculaire, trouble de la coagulation;
-
• un accident vasculaire ischémique :
- – coma souvent retardé après un délai de quelques heures, conséquence de l’œdème cérébral développé autour de l’infarctus,
- – dans les infarctus du tronc cérébral, le coma peut survenir d’emblée, lorsque la lésion intéresse la FRAA,
- – dans les infarctus du cervelet, les troubles de conscience surviennent secondairement (compression du tronc cérébral, risque d’engagement des amygdales cérébelleuses).
Les autres causes sont :
- • encéphalopathie hypertensive : coma associé à des convulsions, céphalées et cécité corticale;
- • thrombophlébite cérébrale du sinus longitudinal supérieur ou de la veine de Galien qui entraîne des lésions bilatérales (infarctus hémorragique, œdème); l’IRM avec séquences veineuses confirme le diagnostic;
- • embolie gazeuse (accidents de décompression en plongée, chirurgie thoracique);
- • embolie graisseuse (fractures des os longs);
- • tumeurs primitives ou secondaires sus-tentorielles ou sous-tentorielles avec hydrocéphalie;
- • hématome sous-dural chronique (le plus souvent précédé d’autres signes neurologiques avant le coma).
1Voir Societe de reanimation de langue francaise (SRLF). Les potentiels evoques en reanimation. 2017.
