Situations de départ
 66 Apparition d’une difficulté à la marche.
66 Apparition d’une difficulté à la marche.
 69 Claudication intermittente d’un membre.
69 Claudication intermittente d’un membre.
 74 Faiblesse musculaire.
74 Faiblesse musculaire.
 77 Myalgies.
77 Myalgies.
 121 Déficit neurologique sensitif et/ou moteur.
121 Déficit neurologique sensitif et/ou moteur.
 130 Troubles de l’équilibre.
130 Troubles de l’équilibre.
 226 Découverte d’une anomalie du cerveau à l’examen d’imagerie médicale.
226 Découverte d’une anomalie du cerveau à l’examen d’imagerie médicale.
 227 Découverte d’une anomalie médullaire ou vertébrale à l’examen d’imagerie médicale.
227 Découverte d’une anomalie médullaire ou vertébrale à l’examen d’imagerie médicale.
Objectif pédagogique
 Argumenter les principales hypothèses diagnostiques et justifier les examens complémentaires pertinents.
Argumenter les principales hypothèses diagnostiques et justifier les examens complémentaires pertinents.
Hiérarchisation des connaissances
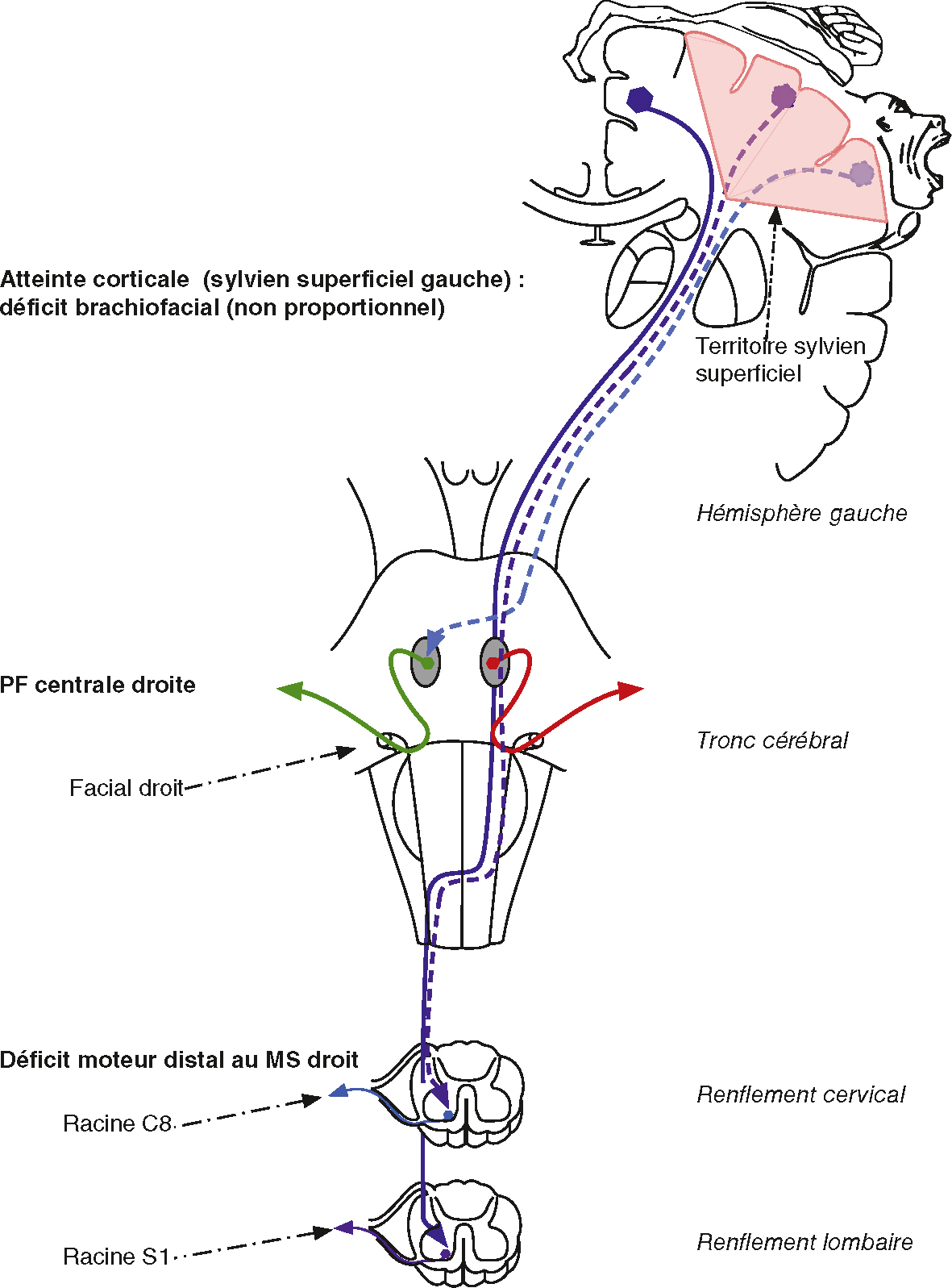
| Rang | Rubrique | Intitulé | Descriptif |
|---|---|---|---|
| Diagnostic positif | Connaître la démarche diagnostique syndromique et topographique devant un déficit moteur et/ou sensitif des membres | ||
| Diagnostic positif | Connaître les complications d’un déficit moteur d’un ou deux membres inférieurs | Thromboembolique, escarre, enraidissement et rétraction, algoneurodystrophie, encombrement bronchopulmonaire | |
| Examens complémentaires | Hiérarchiser les examens complémentaires devant un déficit moteur et/ou sensitif d’un membre | ||
| Diagnostic positif | Connaître la valeur localisatrice d’un syndrome sensitif alterne et citer un exemple | Syndrome de Wallenberg | |
| Diagnostic positif | Connaître la valeur localisatrice des signes associés au déficit moteur ou périphérique | Troubles génito-sphinctériens, douleur vertébrale, confusion | |
| Diagnostic positif | Connaître les principaux syndromes médullaires responsables de déficit moteur et sensitif | Syndrome de Brown-Séquard (hémi-moelle), syndrome syringomyélique | |
| Diagnostic positif | Connaître l’origine souvent multifactorielle d’un déficit moteur d’un ou plusieurs membres chez le sujet âgé |
I 64Introduction
![]() Les troubles de la mobilité ou de la sensibilité d’un membre sont des motifs fréquents de consultation. Que l’atteinte soit aiguë ou chronique, il est indispensable de :
Les troubles de la mobilité ou de la sensibilité d’un membre sont des motifs fréquents de consultation. Que l’atteinte soit aiguë ou chronique, il est indispensable de :
- • distinguer un déficit d’origine neurologique d’une atteinte non neurologique;
-
• localiser, à partir de l’anamnèse et des caractéristiques cliniques, le niveau des lésions :
- – atteinte centrale versus atteinte périphérique,
-
– si l’atteinte est centrale, pouvoir préciser si la lésion se situe dans :
- – le cerveau,
- – le tronc cérébral,
- – la moelle épinière,
-
– si l’atteinte est périphérique, pouvoir préciser si la lésion touche :
- – une structure en particulier (la corne antérieure, le ganglion rachidien, la racine, le plexus, le tronc nerveux, la jonction neuromusculaire ou le muscle),
- – la répartition des atteintes (mononeuropathie, mononeuropathie multiple, polyneuropathie longueur dépendante ou non, polyradiculoneuropathie).
Cette étape de reconnaissance topographique est indispensable pour générer des hypothèses diagnostiques et orienter les examens complémentaires.
Enfin, l’analyse des circonstances de survenue, le terrain, le mode d’installation et l’évolution seront nécessaires pour déterminer la cause.
II Causes non neurologiques de déficit moteur ou sensitif
Les causes non neurologiques de déficits moteurs et sensitifs sont nombreuses. Toute douleur peut entraîner une impotence fonctionnelle, quelle qu’en soit l’origine :
- •
 rhumatologique ou orthopédique (ex. : fracture, arthrite aiguë, tendinite, etc.);
rhumatologique ou orthopédique (ex. : fracture, arthrite aiguë, tendinite, etc.); - • vasculaire (ex. : artérite des membres inférieurs avec limitation du périmètre de marche liée aux crampes; hématome profond avec limitation douloureuse du mouvement, etc.);
- • autre (ex. : lésion cutanée étendue, œdème important responsable de trouble sensitif, etc.).
![]() L’analyse du déficit moteur est souvent difficile en cas de douleur, avec un risque de surévaluer le déficit. Il est indispensable de tester la mobilité passive du membre déficitaire, afin d’éliminer une limitation d’origine mécanique.
L’analyse du déficit moteur est souvent difficile en cas de douleur, avec un risque de surévaluer le déficit. Il est indispensable de tester la mobilité passive du membre déficitaire, afin d’éliminer une limitation d’origine mécanique.
Un trouble neurologique fonctionnel est toujours possible, même sans antécédent psychiatrique connu. Le diagnostic repose sur un faisceau d’arguments (voir chapitre 1 – item 72).
III 65Diagnostic syndromique et topographique d’un déficit moteur ou sensitif des membres
La démarche diagnostique face à un déficit neurologique moteur ou sensitif se fait en plusieurs étapes, parfois imbriquées lors de l’anamnèse et de l’examen clinique du patient.
La première partie consiste à identifier la ou les localisations des anomalies. Elle repose sur l’analyse syndromique du déficit, puis sur l’analyse de la répartition des anomalies motrices et sensitives.
La description du trouble neurologique par le patient est souvent ambiguë. Un déficit moteur peut être décrit comme une « faiblesse », une « lourdeur », voire un « engourdissement ». À l’inverse, un trouble sensitif pourra être décrit comme une « paralysie » ou une « sensation de membre mort ». Une description par le patient d’une « main malhabile » peut correspondre à un déficit moteur, une atteinte proprioceptive ou une atteinte cérébelleuse. Il est donc nécessaire, après avoir laissé le patient décrire ses troubles, de tenter de préciser la nature exacte du trouble.
A Analyse syndromique du déficit moteur
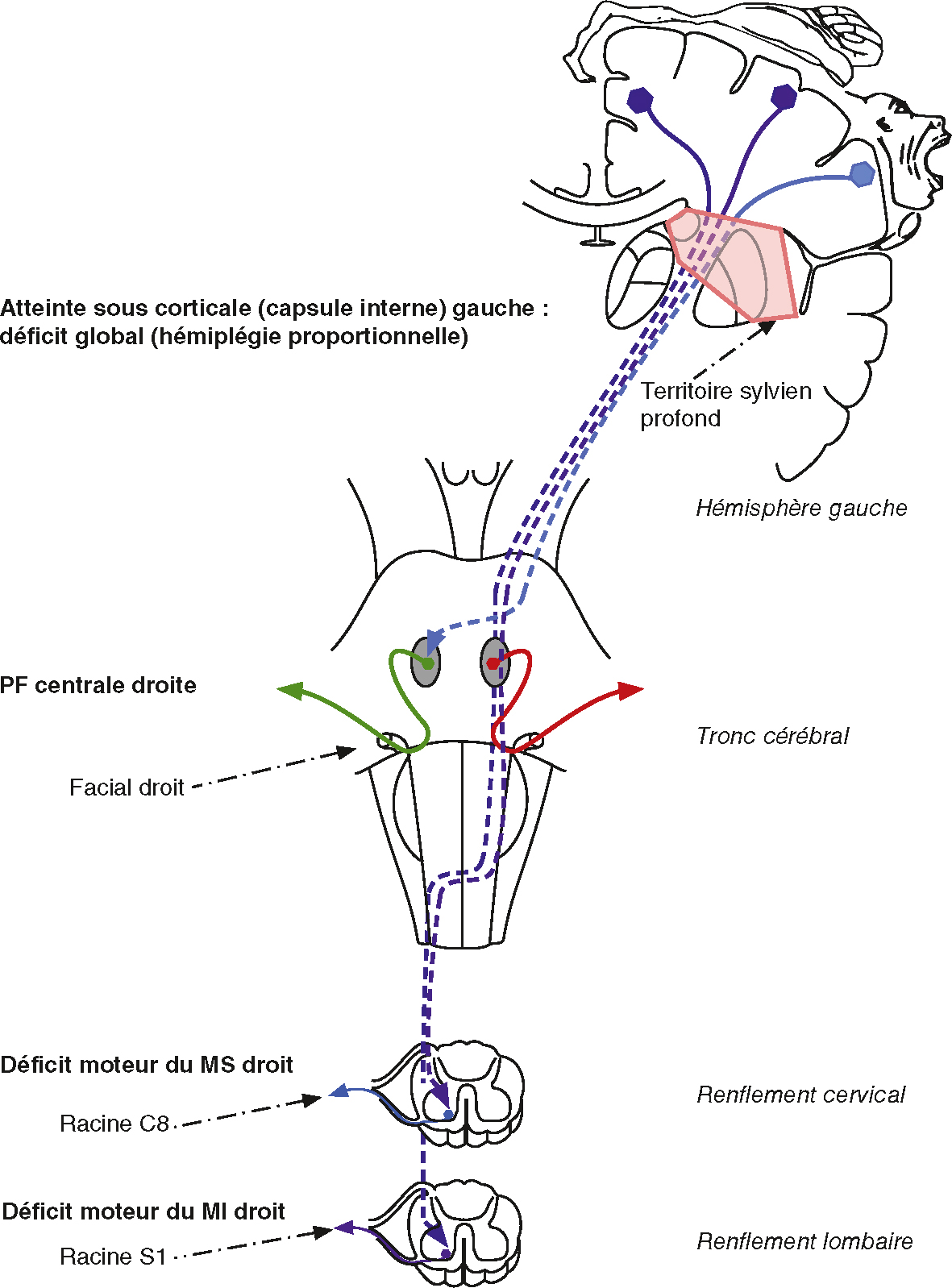
Voir le référentiel du 1er cycle « les fondamentaux de la pathologie neurologique ». On distingue quatre grands syndromes moteurs (tableau 6.1) :
![]() Caractéristiques sémiologiques des quatre grands syndromes moteurs.
Caractéristiques sémiologiques des quatre grands syndromes moteurs.
| Syndrome pyramidal | Syndrome neurogène périphérique | Syndrome de la jonction neuromusculaire | Syndrome myogène | |
|---|---|---|---|---|
| Type de déficit moteur | • Hémiplégie (incluant ou non la face) | • Mononeuropathie : atteinte des muscles innervés par un tronc nerveux ou une racine | • Atteinte prédominant sur les muscles : | • Atteinte prédominant sur les muscles : |
| • Para- ou tétraplégie | ||||
| Atteinte prédominant sur : | – oculomoteurs | |||
| – les muscles extenseurs aux membres supérieurs | • Mononeuropathie multiple : atteinte des muscles innervés par plusieurs troncs nerveux | – releveurs des paupières | – proximaux | |
| – axiaux | ||||
|
– pharyngolaryngés | – parfois respiratoires | ||
| – proximaux des membres | ||||
| • Polyneuropathie : atteinte bilatérale, symétrique et distale, prédominant aux membres inférieurs |
|
|||
| – axiaux | ||||
| – respiratoires | ||||
|
||||
| • Polyradiculoneuropathie : atteinte bilatérale, proximale et distale | ||||
|
||||
| Réflexes ostéotendineux (ROT) | Vifs, diffusés, polycinétiques (voir Pièges ci-après) | Abolis (voir Pièges ci-après) | Normaux | Normaux |
| Réflexe cutané plantaire (RCP) | Extension : signe de Babinski | • Flexion | • Flexion | • Flexion |
| ou | ou | ou | ||
|
|
|
||
| Tonus |
Spasticité (voir Pièges ci-après) :
|
|
Normal | Hypotonie |
| Trophicité | Normale | Amyotrophie (voir Pièges ci-après) ± fasciculations |
Normale |
|
| Marche | Fauchage, ou marche spastique | Steppage |
|
Dandinante |
| Pièges |
|
|
- • le syndrome pyramidal (atteinte du motoneurone central);
- • le syndrome neurogène périphérique (atteinte du motoneurone périphérique);
- • le syndrome myasthénique (atteinte de la jonction neuromusculaire);
- • le syndrome myogène (atteinte des muscles).
B 66Analyse de la répartition des anomalies motrices et sensitives
En s’aidant de l’analyse du syndrome moteur présenté par le patient, l’étape suivante consiste à déterminer la localisation précise de ou des atteintes.
1 Atteinte du système nerveux central
En fonction de la répartition des anomalies, il est habituellement possible de déterminer le niveau de l’atteinte.
L’atteinte motrice se traduit habituellement par un syndrome pyramidal :
- • déficit moteur : parfois très marqué (plégie), parfois plus discret (visible à la manœuvre de Barré ou signe de Garcin1). Perte des mouvements fins et rapides dans les atteintes plus discrètes. Parfois, description de lenteur au mouvement et de fatigabilité;
- • spasticité : raideur lors du mouvement, y compris lors des mouvements passifs; tendance à la flexion aux membres supérieurs et à l’extension varus équin aux membres inférieurs. Lors de l’extension passive de l’avant-bras sur le bras, ce dernier revient brutalement en flexion lorsqu’on le lâche (en lame de canif). La spasticité est augmentée avec la vitesse d’extension de l’avant-bras sur le bras, dans certaines positions, lors d’infection ou après effort;
- • réflexes ostéo-tendineux (ROT) vifs et diffusés, avec extension de la zone réflexogène;
- • réflexe cutané plantaire (RCP) en extension (signe de Babinski).
67L’atteinte sensitive dépend de la localisation de la lésion. Elle peut concerner différentes modalités, épicritique et proprioceptive (voie lemniscale, passant par les cordons postérieurs) ou nociceptive et thermique (voie extralemniscale, passant par les faisceaux antérolatéraux). Les fibres sensitives empruntant les voies lemniscale et extralemniscale ont des trajets différents dans la moelle et le tronc cérébral, mais se rejoignent dans le thalamus au niveau du noyau ventro-postéro-latéral (VPL) avant d’être projetées sur l’aire sensitive primaire (gyrus post-central).
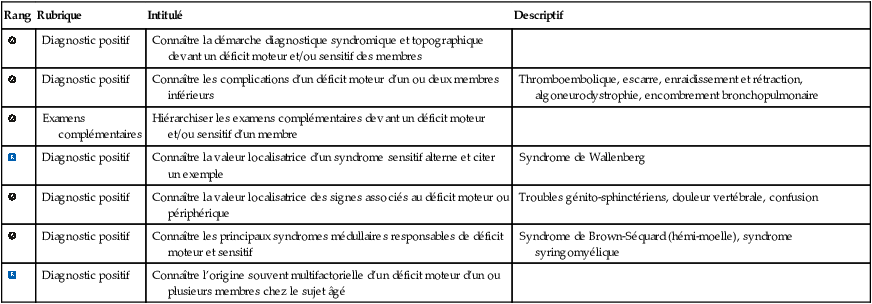
a Atteinte corticale (fig. 6.1)
 Exemple d’atteinte corticale (atteinte de la partie superficielle de la cérébrale moyenne gauche) : déficit brachiofacial droit (non proportionnel).
Exemple d’atteinte corticale (atteinte de la partie superficielle de la cérébrale moyenne gauche) : déficit brachiofacial droit (non proportionnel). Illustration Guillaume Nicolas.
Schéma neuroanatomique illustrant une lésion corticale de l’hémisphère gauche, au niveau du territoire sylvien superficiel vascularisé par l’artère cérébrale moyenne, responsable d’un déficit brachiofacial droit non proportionnel. La voie motrice descendante est représentée en bleu, depuis le cortex moteur gauche vers la moelle spinale, en passant par le tronc cérébral. Le déficit touche la face (nerf facial droit), le membre supérieur (racine C8) et le membre inférieur (racine S1), soulignant une atteinte corticale non homogène. Les flèches verte, rouge et bleue localisent respectivement l’atteinte du facial central, la projection tronculaire, et l’atteinte spinale distale. Le schéma met en évidence la somatotopie corticale et l’organisation des voies motrices croisées dans une atteinte d’origine cérébrale.
- • Déficit de type central, habituellement sensitivo-moteur et hémicorporel.
- • Mais ne touchant souvent qu’une partie de l’hémicorps (atteinte brachiofaciale ou parfois atteinte isolée du membre inférieur).
- • L’atteinte sensitive correspond habituellement au territoire moteur et concerne toutes les modalités (épicritique, proprioceptive, nociceptive et thermique).
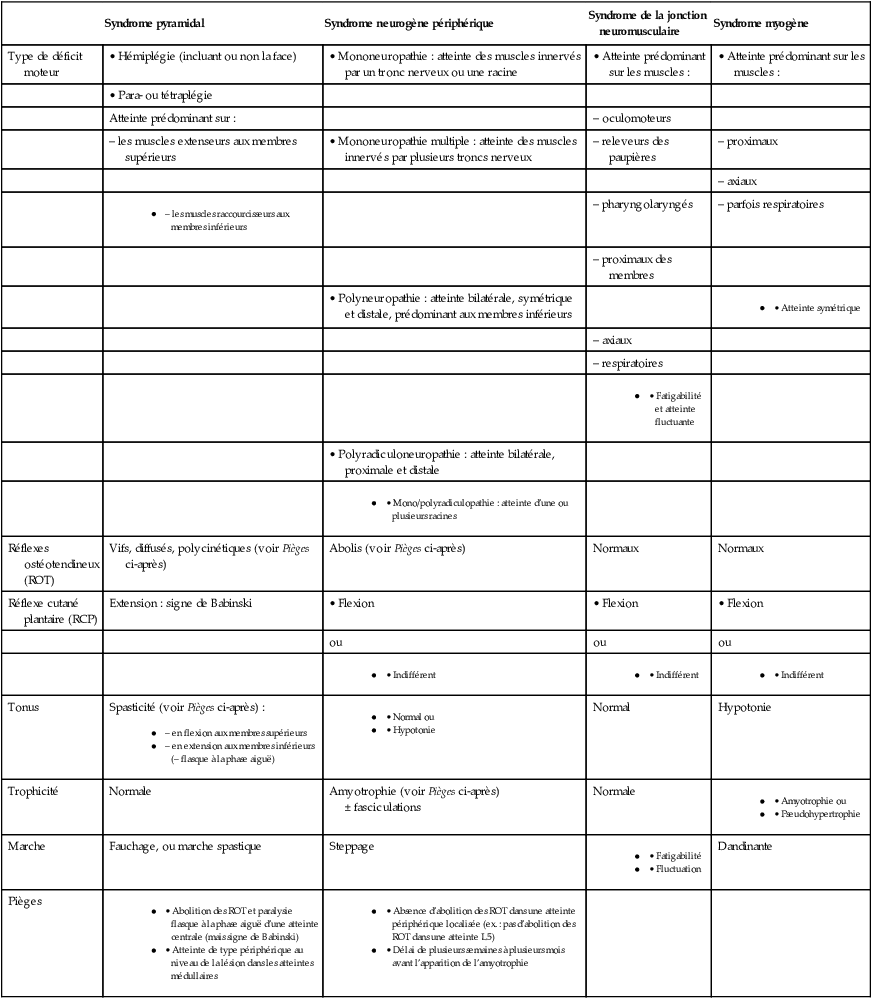
b 68Atteinte sous-corticale (fig. 6.2)
 Exemple d’atteinte sous-corticale (atteinte de la capsule interne) : déficit global de l’hémicorps droit (hémiplégie proportionnelle).
Exemple d’atteinte sous-corticale (atteinte de la capsule interne) : déficit global de l’hémicorps droit (hémiplégie proportionnelle). Illustration Guillaume Nicolas.
Schéma neuroanatomique illustrant les conséquences d’une atteinte sous-corticale gauche localisée au niveau de la capsule interne, entraînant une hémiplégie proportionnelle droite. La lésion, située dans le territoire sylvien profond de l’hémisphère gauche, interrompt les voies motrices descendantes représentées en pointillés bleus. Cette interruption affecte les fibres corticospinales et corticonucléaires, provoquant un déficit moteur global de l’hémicorps droit incluant la face (atteinte centrale du nerf facial droit), le membre supérieur (racine C8) et le membre inférieur (racine S1). Le faisceau passe par le tronc cérébral sans décussation intermédiaire visible, avant de croiser au niveau bulbaire pour projeter vers la moelle épinière droite. Ce schéma met en évidence une lésion unique responsable d’une atteinte motrice homogène et proportionnée à droite.
- • Déficit de type central souvent purement moteur, mais parfois sensitivo-moteur.
- • Atteinte globale et comparable en intensité de tout l’hémicorps, y compris de la face (atteinte proportionnelle).
c Atteinte du tronc cérébral (fig. 6.3)
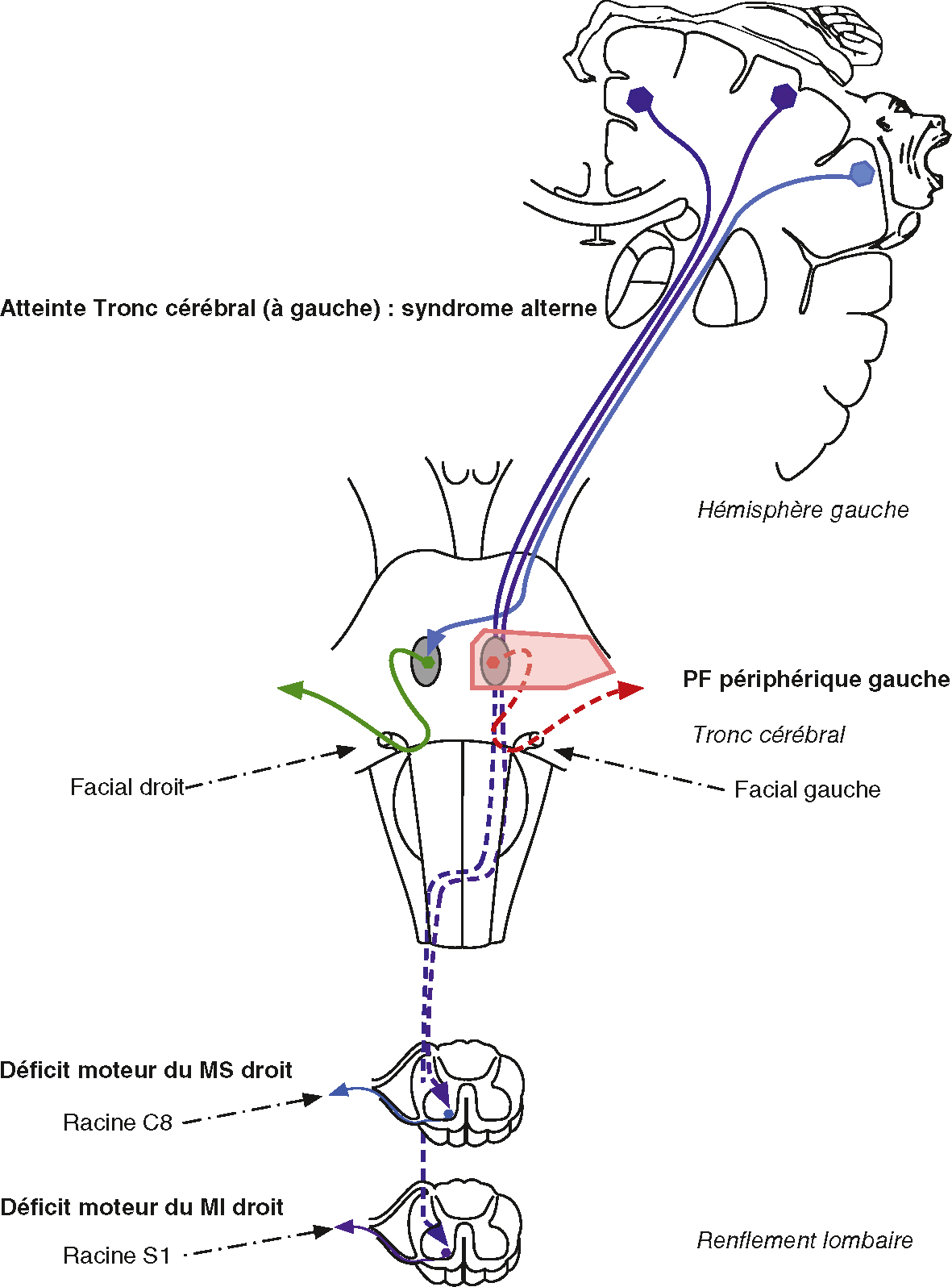
 Atteinte tronc cérébral (à gauche) : syndrome alterne.
Atteinte tronc cérébral (à gauche) : syndrome alterne. Illustration Guillaume Nicolas.
Schéma neurologique illustrant un syndrome alterne d’origine lésionnelle du tronc cérébral gauche. Le dessin met en évidence l’atteinte croisée caractéristique de ce syndrome. Une lésion du tronc cérébral à gauche (zone rose) interrompt les voies motrices descendantes (faisceau cortico-spinal) issues de l’hémisphère gauche, ce qui entraîne un déficit moteur du membre supérieur et inférieur droit (racines C8 et S1). En parallèle, l’atteinte des noyaux ou fibres du nerf facial dans le tronc provoque une paralysie faciale périphérique gauche. Les trajectoires représentées en bleu, rouge et vert mettent en évidence les voies neuronales impliquées et soulignent la dissociation entre l’atteinte faciale homolatérale et le déficit moteur controlatéral.
- • Déficit de type central, le plus souvent moteur et sensitif, touchant l’hémicorps en dessous de la face et associé à l’atteinte d’une ou plusieurs paires crâniennes controlatérales au déficit des membres (syndrome alterne).
- • Une précision sur le niveau (mésencéphale, protubérance ou moelle allongée) est possible en fonction des paires crâniennes atteintes.
d 70Atteinte médullaire (fig. 6.4)
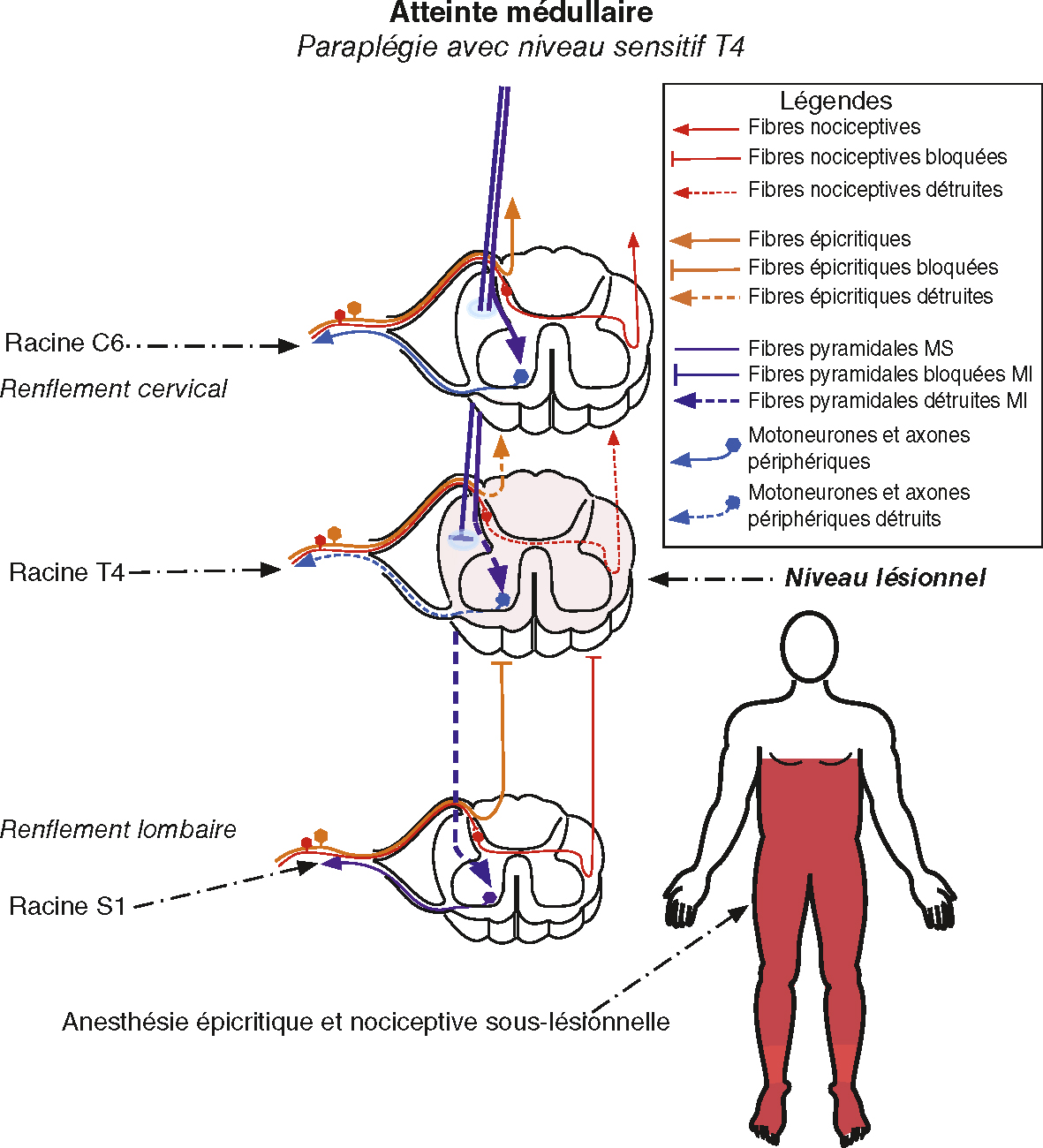
 Atteinte médullaire, paraplégie avec niveau sensitif T4.
Atteinte médullaire, paraplégie avec niveau sensitif T4. Illustration Guillaume Nicolas.
Ce schéma neuroanatomique illustre une atteinte médullaire avec paraplégie, présentant un niveau sensitif fixé à T4. L’image montre des coupes transversales successives de la moelle épinière au niveau cervical, thoracique (T4) et lombaire, mettant en évidence les trajets des différentes fibres nerveuses. Les fibres nociceptives ascendantes sont représentées en rouge et les fibres épicritiques en bleu, tandis que les fibres pyramidales descendantes motrices sont en orange. L’interruption des voies motrices et sensitives sous la lésion est marquée par l’arrêt brutal des flèches, notamment au niveau des fibres ascendantes sensitives et descendantes motrices. Le schéma d’innervation corporelle montre une anesthésie épicritique et nociceptive bilatérale sous T4, caractéristique d'une lésion médullaire transverse complète. La région en rose indique la zone corporelle privée de sensation et de fonction motrice.
- •
 Déficit de type périphérique au niveau de la lésion (syndrome lésionnel).
Déficit de type périphérique au niveau de la lésion (syndrome lésionnel). -
• Déficit de type central en dessous de la lésion (syndrome sous-lésionnel) :
- – tétraplégie si la lésion est située au niveau du renflement cervical ou au-dessus;
- – paraplégie si la lésion est située sous le renflement cervical.
- • Atteinte sensitive à tous les modes en dessous de la lésion (niveau sensitif).
-
• Cas particulier du syndrome de Brown-Séquard (atteinte de la moitié d’un segment de la moelle) (fig. 6.5). Au-dessous de la lésion :
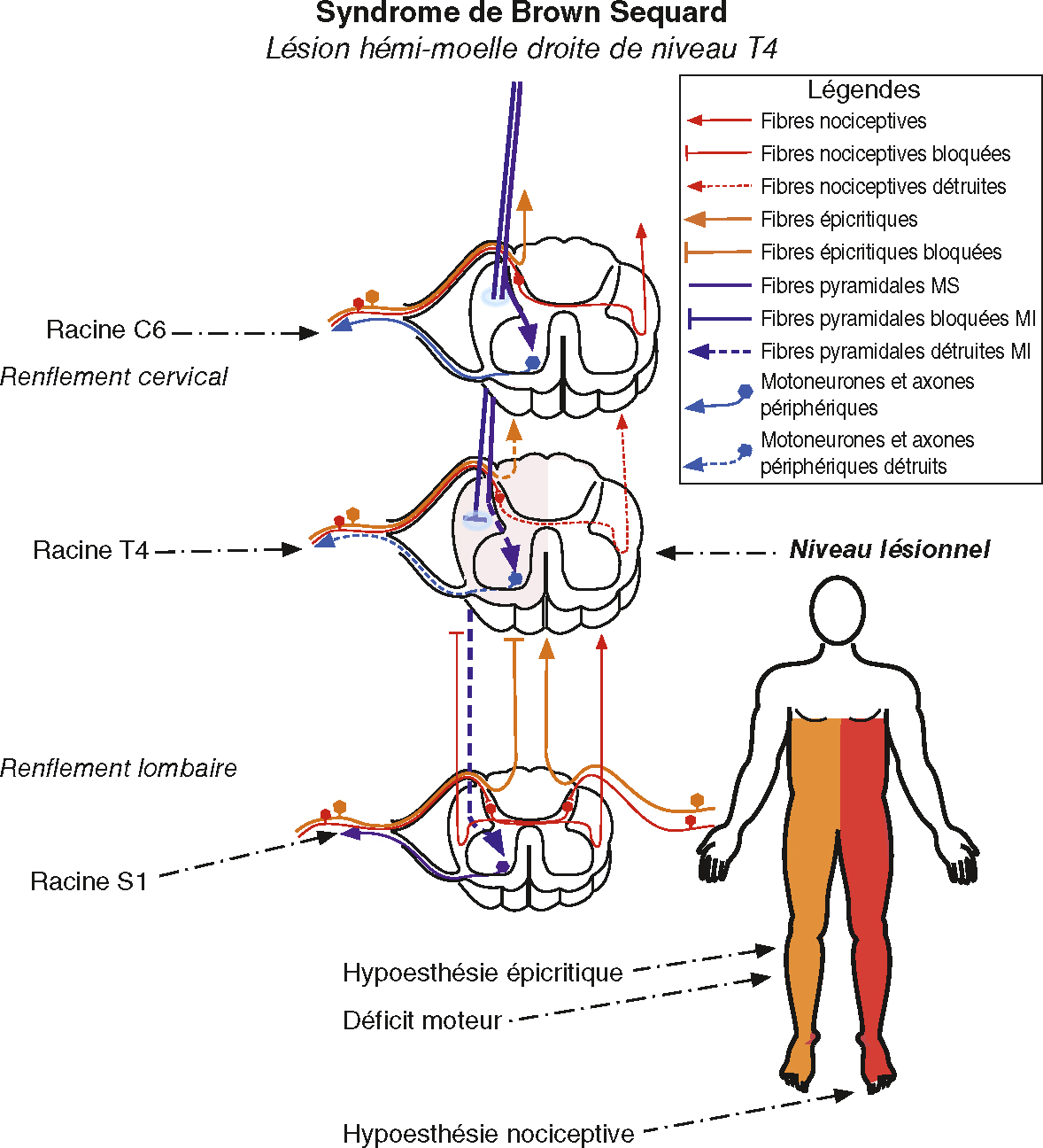
Fig. 6.5  Syndrome de Brown-Séquard, lésion hémi-moelle droite de niveau T4.
Syndrome de Brown-Séquard, lésion hémi-moelle droite de niveau T4.
Illustration Guillaume Nicolas.Figure du syndrome brun de Secard représentant les lésions hémimédullaires droites au niveau T4. Les photos montrent la moelle épinière coupée à différents niveaux (cervical, T4, gymnase lombaire). Sur le côté droit de la marque, les traces de mouvement et les fibres de la sensibilité épiclytique (bleu) sont interrompues sous le niveau de la lésion, ce qui provoque des pénuries de moteurs froides et homolatérales. Pendant ce temps, les espèces nociceptives (rouge) qui traversent le côté opposé du marché sont interrompues sur le côté gauche du corps sous le niveau des lésions. La silhouette humaine placée sur la personne à droite montre la zone affectée. La jambe droite a un manque d'exercice et une perte de sensibilité subtile, tandis que la jambe gauche est affectée par une perte de sensibilité thermique et douloureuse. La légende codée par couleur définit le type de fibre, sa fonction (capacité motrice ou sensibilité) et son traversée de médulls, offrant une perspective didactique sur les mécanismes physiopathologiques de ce syndrome.
- – atteinte motrice de type central du côté de la lésion;
- – atteinte sensitive épicritique et proprioceptive du côté de la lésion;
- – atteinte sensitive nociceptive et thermique du côté opposé à la lésion.
-
• 71Cas particulier de l’atteinte centromédullaire (syndrome syringomyélique) (fig. 6.6) :
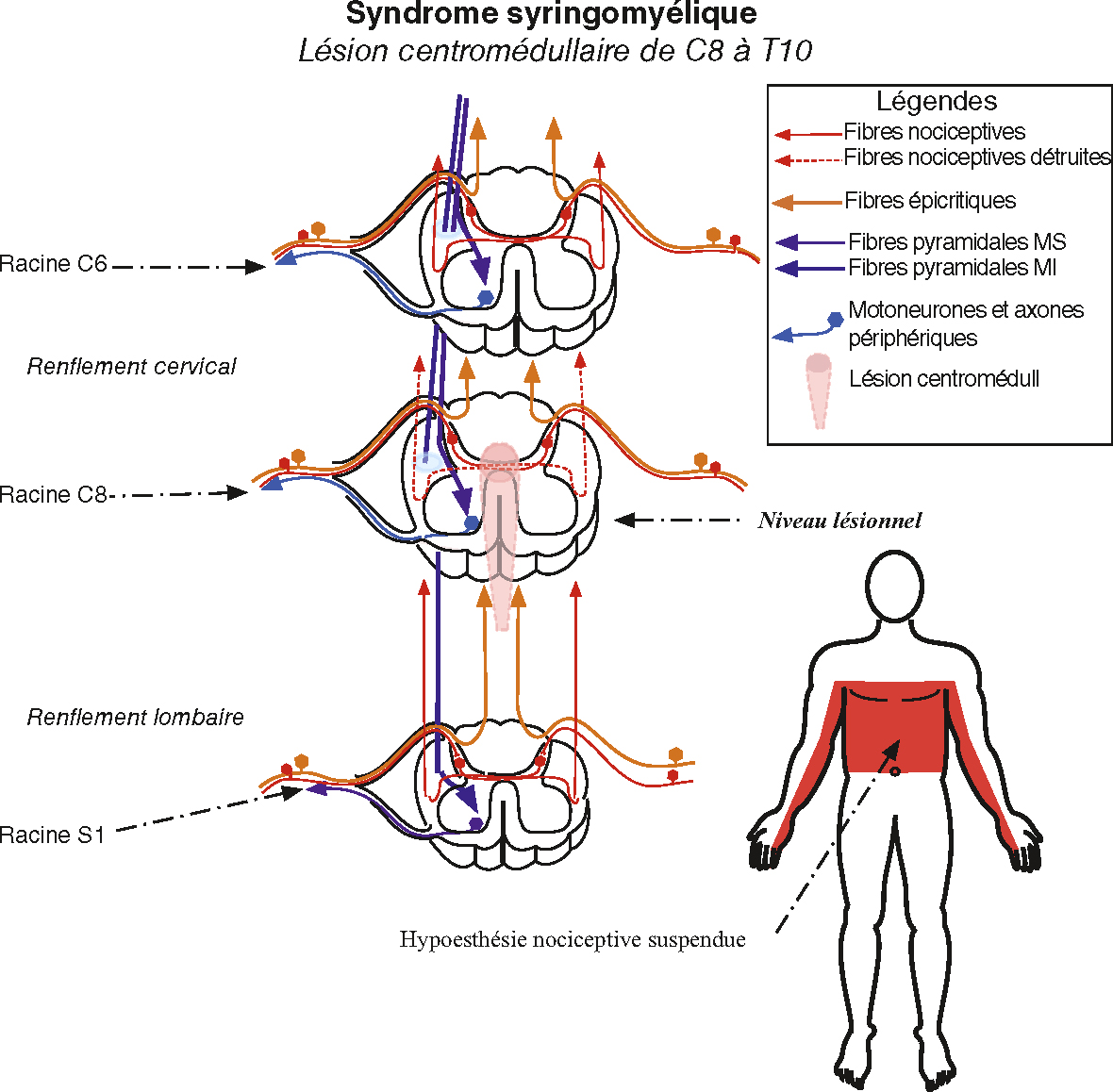
Fig. 6.6  Syndrome syringomyélique, lésion centromédullaire de C8 à T10.
Syndrome syringomyélique, lésion centromédullaire de C8 à T10.
Illustration Guillaume Nicolas.Ce schéma illustre l’impact d’une lésion centromédullaire étagée de C8 à T12, typique du syndrome syringomyélique. Trois niveaux spinaux sont représentés (C6, C8, S1), montrant la disposition des voies sensitives et motrices. La cavité syringomyélique centrale (colorée en rose au niveau C8) interrompt la décussation des fibres thermoalgésiques, responsables de la douleur et de la température. Cela se traduit cliniquement par une hypoesthésie dissociée suspendue, bien visible sur le corps schématisé à droite, qui touche le tronc supérieur et les bras, tout en respectant le toucher et la proprioception. La légende indique clairement les types de fibres (en rouge, bleu clair, bleu foncé), leur origine, leur destination, ainsi que les zones de dégénérescence.
- – déficit sensitif nociceptif et thermique suspendu (correspondant au niveau médullaire de l’atteinte);
- – pas d’atteinte sensitive au-dessus ou au-dessous de l’atteinte médullaire;
- – pas d’atteinte épicritique ou proprioceptive;
- – parfois, déficit moteur de type périphérique au niveau de la lésion en cas d’atteinte sévère.
-
• Cas particulier de l’atteinte de la partie antérieure de la moelle (territoire de l’artère médullaire antérieure) :
- – déficit moteur de type périphérique au niveau de l’atteinte (syndrome lésionnel);
- – déficit moteur central au-dessous de l’atteinte (syndrome sous-lésionnel);
- – atteinte sensitive thermique et nociceptive au-dessous de l’atteinte;
- – pas d’atteinte sensitive épicritique et proprioceptive (respect des cordons postérieurs).
-
• Cas particulier du syndrome cordonal postérieur (atteinte de la partie postérieure de la moelle) :
- – déficit sensitif épicritique et proprioceptif (ataxie aggravée par la fermeture des yeux);
- – pas de trouble sensitif nociceptif et thermique;
- – parfois, signe de Lhermitte (impression de décharge électrique très brève le long de la colonne vertébrale, parfois des membres, se déclenchant électivement à la flexion de la tête vers l’avant).
-
• 72Cas particulier de l’atteinte du cône terminal :
- – déficit moteur et sensitif semblable à celui d’une atteinte de la queue de cheval (d’allure périphérique, car syndrome lésionnel, sans syndrome sous-lésionnel);
- – mais présence d’un signe de Babinski.
2 Atteinte du système nerveux périphérique
L’atteinte du système nerveux périphérique se traduit sur le plan moteur par :
- • un déficit moteur flasque (sans spasticité);
- • une amyotrophie (mais délai de plusieurs semaines avant qu’elle n’apparaisse);
- • des fasciculations et des crampes (non spécifiques, mais fréquentes);
- • des ROT réduits ou abolis (s’ils existent des ROT dans les territoires atteints).
a Atteinte de la corne antérieure (neuronopathie motrice)
- • Déficit purement moteur des muscles commandés par ce niveau médullaire (ex. : atteinte du grand glutéal et du triceps sural pour une atteinte de niveau S1 de la moelle).
- • Amyotrophie (après quelques semaines).
- • Crampes et fasciculations.
b Atteinte radiculaire
- • Déficit moteur correspondant au territoire de la racine touchée (ex. : atteinte du moyen glutéal et du tibial antérieur lors d’une atteinte de la racine L5).
- • Déficit sensitif (à tous les modes) dans le territoire de la racine touchée.
-
• 73Trajet douloureux spécifique (fig. 6.7).
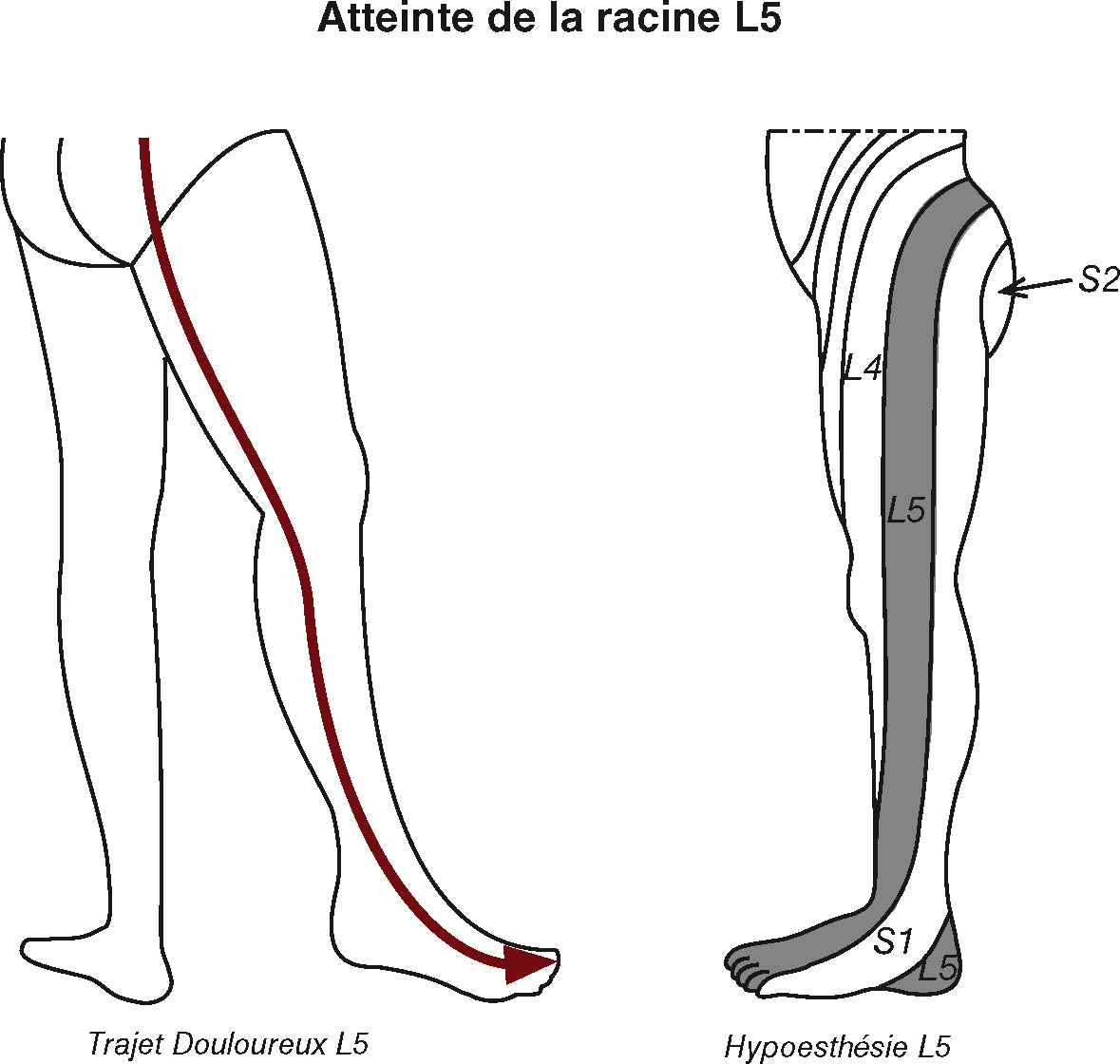
Fig. 6.7  Atteinte de la racine L5.
Atteinte de la racine L5.
Illustration Guillaume Nicolas.Les illustrations médicales mettent en évidence la participation de la racine du nerf L5 par deux diagrammes schématiques du membre inférieur gauche. Le côté gauche suit la route rouge épaisse de la route L5 douloureuse typique qui commence le long du côté de la cuisse à la section, mais descendant vers le côté antérolatéral de la jambe du côté dorsal du pied, indiquant clairement la voie neurologique affectée. Sur le côté droit, le fond des membres montre une zone de régime faible et une diminution de la sensibilité due aux dommages en L5. La zone est colorée en gris foncé, s'étendant des côtés des cuisses à l'arrière-plan, passant par le côté antérieur et latéral des jambes. Il a également été démontré que les racines L4, S1 et S2 trouvent une topographie neurologique. L'image entière nous permet d'identifier des zones sensibles et douloureuses caractéristiques de la racine L5 et qui sont utiles pour diagnostiquer les lésions des racines nerveuses dans la colonne lombaire.
- • Abolition du ROT (s’il existe) correspondant à la racine atteinte (attention : pas d’abolition de ROT lors de l’atteinte de la racine L5, car pas de réflexe L5).
c Atteinte de la queue de cheval (atteinte pluriradiculaire en dessous de L2)
- • Déficit moteur périphérique des membres inférieurs.
- • Déficit sensitif des membres inférieurs et du petit bassin (anesthésie en selle).
- • Abolition des ROT aux membres inférieurs.
- • Atteinte des sphincters (incontinence urinaire et fécale).
d Atteinte tronculaire
- • Déficit moteur correspondant au territoire du tronc nerveux en aval de la zone touchée (ex. : atteinte de l’extension des doigts et du poignet, mais pas du triceps brachial lors d’une atteinte du nerf radial au niveau de la gouttière radiale).
- • Déficit sensitif correspondant au territoire du tronc nerveux en aval de la zone touchée.
- • Abolition des ROT concernés par le tronc nerveux touché.
e Atteinte pluritronculaire (mononeuropathie multiple ou multinévrite)
- • Déficit moteur correspondant aux territoires de plusieurs troncs nerveux, touchés simultanément ou de façon rapprochée dans le temps.
- • Déficits sensitifs correspondant aux territoires des troncs nerveux touchés.
- • Abolition des ROT dans les territoires touchés.
f 74Polyneuropathie (polynévrite)
- • Le plus souvent de répartition dite « longueur-dépendante » : intensité de l’atteinte proportionnelle à la longueur des neurones atteints.
- • Prédominance clinique de l’atteinte sensitive (épicritique et nociceptive).
- • Atteinte le plus souvent symétrique.
- • Abolition ou réduction des ROT en fonction de l’étendue de l’atteinte (abolition des achil-léens, puis éventuellement des rotuliens, bicipitaux et tricipitaux).
g Poly-radiculo-neuropathie (polyradiculonévrite)
- • Atteintes motrice et sensitive le plus souvent bilatérales et symétriques, à la fois proximales et distales.
- • ROT abolis de façon diffuse.
h Atteinte des ganglions rachidiens (neuronopathie sensitive ou ganglionopathie)
- • Atteinte purement sensitive.
- • Pas de répartition de l’atteinte sensitive analysable en termes de troncs et racines ou de type longueur-dépendant.
- • Atteinte parfois très étendue, parfois très multifocale.
Au terme de cette analyse, la localisation de l’atteinte est le plus souvent possible. Cette étape est primordiale dans la démarche diagnostique, car elle permet de restreindre les causes possibles et guide les examens complémentaires nécessaires (fig. 6.8).
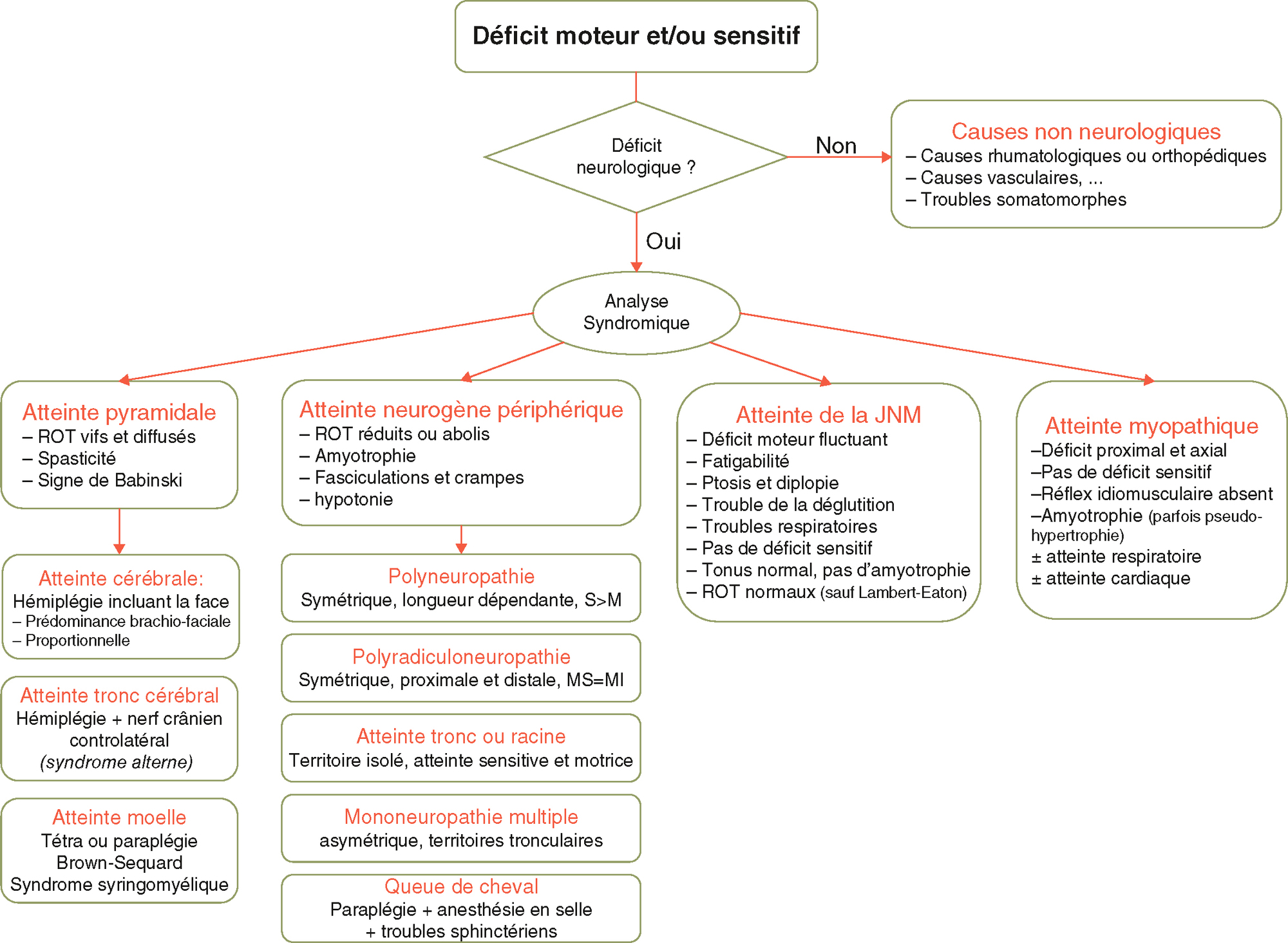
 Analyse syndromique et topographique.
Analyse syndromique et topographique.Le schéma illustre une démarche diagnostique pour identifier l’origine d’un déficit moteur et/ou sensitif, en distinguant d’abord s’il est d’origine neurologique ou non. Si non neurologique, les causes peuvent être rhumatologiques, orthopédiques, vasculaires ou somatomorphes. Si neurologique, une analyse syndromique est menée en cinq axes. L’atteinte pyramidale est caractérisée par des ROT vifs, une spasticité et un signe de Babinski, et peut être d’origine cérébrale, du tronc cérébral ou médullaire. L’atteinte neurogène périphérique implique une diminution des ROT, une amyotrophie, des fasciculations, une hypotonie, et se divise en polyneuropathie, polyradiculonévropathie, atteinte tronculaire, etc. L’atteinte de la jonction neuromusculaire est fluctuante, avec fatigabilité, troubles de la déglutition, respiratoires, et ROT normaux. L’atteinte myopathique concerne un déficit moteur proximal et axial, sans atteinte sensitive, avec une possible atteinte cardiaque ou respiratoire. Chaque type est détaillé avec ses particularités cliniques pour orienter le diagnostic topographique.
75
IV 76Orientation étiologique et hiérarchisation des examens complémentaires
A Orientations diagnostiques
![]() Après avoir déterminé la localisation de l’atteinte, la démarche diagnostique s’appuiera sur les circonstances de cette atteinte pour parvenir au diagnostic, ou au moins en limiter les étiologies.
Après avoir déterminé la localisation de l’atteinte, la démarche diagnostique s’appuiera sur les circonstances de cette atteinte pour parvenir au diagnostic, ou au moins en limiter les étiologies.
Ainsi, on précisera le type de survenu :
- • brutale;
- • en quelques jours ou quelques semaines;
- • insidieusement sur plusieurs mois ou plusieurs années. Puis on déterminera l’évolution :
- • stable;
- • lente ou rapide;
- • à rechutes;
- • en amélioration.
Enfin, on tiendra compte du terrain :
- • l’âge du patient et son sexe;
- • les antécédents personnels et familiaux;
- • les signes et symptômes extraneurologiques (altération de l’état général, lésions cutanées ou articulaires…).
Une atteinte brutale (en quelques minutes ou quelques heures) oriente essentiellement vers une origine vasculaire (en dehors des traumatismes).
Une atteinte rapide (en quelques jours ou quelques semaines) oriente prioritairement vers une origine inflammatoire, infectieuse ou tumorale.
Une atteinte lente (en plusieurs mois ou années) oriente vers une origine dégénérative, parfois héréditaire.
L’analyse syndromique des troubles, de leurs localisations et des circonstances de survenue permet de générer des hypothèses étiologiques. Ces dernières seront confirmées ou infirmées par la réalisation d’examens complémentaires adaptés.
B Examens complémentaires
Aucun examen complémentaire n’est réalisé systématiquement. Leur demande et leur ordre dépendent des hypothèses étiologiques formulées à partir des données de l’anamnèse et de l’examen clinique.
1 77Imagerie du système nerveux central
L’IRM est l’examen de référence des atteintes du système nerveux central. Le niveau d’exploration (cerveau, moelle spinale) sera précisé en fonction des hypothèses topographiques. Les différentes séquences IRM possibles seront déterminées par les hypothèses diagnostiques envisagées. En cas de contre-indication (pacemaker, éclats ferromagnétiques intra-oculaires…), l’IRM pourra être remplacée par un scanner.
L’IRM permet de rechercher :
- • au niveau cérébral : une lésion vasculaire (ischémie ou hématome), tumorale, infectieuse, inflammatoire expliquant le déficit. La présence d’autres lésions peut aider au diagnostic (ex. : multiples hypersignaux périventriculaires dans la sclérose en plaques);
- • au niveau médullaire : une lésion extra-axiale (ex. : compression osseuse dans la myélopa-thie cervico-arthrosique), intra-axiale mais extramédullaire (méningiome, schwannome), ou intramédullaire (tumeur gliale, épendymome, plaque de démyélinisation, lésion vasculaire).
2 Électroneuromyogramme
L’électroneuromyogramme (ENMG) est l’examen de référence pour les atteintes du système nerveux périphérique. Il permet de confirmer l’existence d’une atteinte des nerfs périphériques, d’une anomalie de la jonction neuromusculaire ou d’une atteinte musculaire.
a Suspicion d’atteinte du système nerveux périphérique
Les principaux paramètres étudiés par l’ENMG sont :
- •
 en détection : la recherche de tracés neurogènes (appauvris et accélérés);
en détection : la recherche de tracés neurogènes (appauvris et accélérés); - • en stimulodétection : les amplitudes motrices et sensitives distales, les vitesses de conduction motrice.
![]() L’ENMG en détection confirme le caractère neuropathique (neurogène) de l’atteinte. Il permet de préciser :
L’ENMG en détection confirme le caractère neuropathique (neurogène) de l’atteinte. Il permet de préciser :
- • l’extension des lésions (racines touchées, mononeuropathie ou mononeuropathies multiples, atteinte de répartition longueur-dépendante, etc.);
-
• le mécanisme de l’atteinte du nerf :
- –
 atteinte axonale : potentiels moteurs et sensitifs distaux diminués, mais vitesses de conduction motrice relativement préservées,
atteinte axonale : potentiels moteurs et sensitifs distaux diminués, mais vitesses de conduction motrice relativement préservées, - – atteinte démyélinisante : vitesses de conduction motrice diminuées et potentiels sensi-tifs distaux relativement préservés; présence de blocs de conduction;
- –
- •
 le niveau de compression d’un nerf : par exemple, atteinte au canal carpien pour le nerf médian, compression au coude pour le nerf ulnaire, compression au genou pour le nerf fibulaire commun.
le niveau de compression d’un nerf : par exemple, atteinte au canal carpien pour le nerf médian, compression au coude pour le nerf ulnaire, compression au genou pour le nerf fibulaire commun.
b Suspicion d’atteinte de la jonction neuromusculaire
![]() L’ENMG recherche un bloc neuromusculaire par stimulation répétée : chute de l’amplitude motrice (décrément) lors de la stimulation répétitive à 3 Hz.
L’ENMG recherche un bloc neuromusculaire par stimulation répétée : chute de l’amplitude motrice (décrément) lors de la stimulation répétitive à 3 Hz.
En cas d’atteinte présynaptique (syndrome de Lambert-Eaton, botulisme), il existe de plus une forte augmentation d’amplitude (incrément) lors de la stimulation à haute fréquence (ou après un effort bref).
c 78Suspicion d’atteinte musculaire
L’ENMG recherche une atteinte myogène :
- • en détection, tracés myogènes : trop riches pour l’effort, faits de potentiels de faibles amplitudes, brefs et polyphasiques;
- • en stimulodétection : amplitudes motrices basses, mais amplitudes sensitives normales.
3 Ponction lombaire
![]() Elle est effectuée en cas d’atteinte proximale ou de suspicion d’atteinte inflammatoire ou infectieuse du système nerveux périphérique (polyradiculonévrite aiguë, méningoradiculite), ou d’atteinte inflammatoire ou infectieuse du système nerveux central (sclérose en plaques, notamment).
Elle est effectuée en cas d’atteinte proximale ou de suspicion d’atteinte inflammatoire ou infectieuse du système nerveux périphérique (polyradiculonévrite aiguë, méningoradiculite), ou d’atteinte inflammatoire ou infectieuse du système nerveux central (sclérose en plaques, notamment).
4 Examens biologiques sanguins
Ils sont demandés au cas par cas. Très divers, mais en fonction du contexte ils peuvent être d’une aide déterminante pour le diagnostic positif (enzymes musculaires élevées pour une atteinte musculaire) ou étiologique (diabète révélé par une polyneuropathie, anticorps spécifiques d’une encéphalite, etc.).
5 Biopsies
Musculaires ou neuromusculaires, elles permettent la confirmation histologique d’un syndrome neurogène périphérique ou myogène et peuvent apporter des arguments clés pour le diagnostic étiologique.
La biopsie neuromusculaire ne se conçoit qu’en cas d’atteinte des fibres sensitives à l’examen clinique et à l’ENMG. À la différence de la biopsie musculaire, elle peut être source de complications (zone d’hypoesthésie séquellaire sur la face dorsale du pied après biopsie, difficultés de cicatrisation, etc.). Elle se discute en milieu neurologique, en collaboration avec un centre référent, au cas par cas, en fonction de l’âge, de l’évolutivité de l’atteinte et des hypothèses diagnostiques (accessibilité à une thérapeutique) (voir chapitre 9).
C Stratégie d’utilisation des examens
Ils sont choisis en fonction de l’hypothèse topographique et étiologique. Un algorithme décisionnel est proposé dans la figure 6.9.
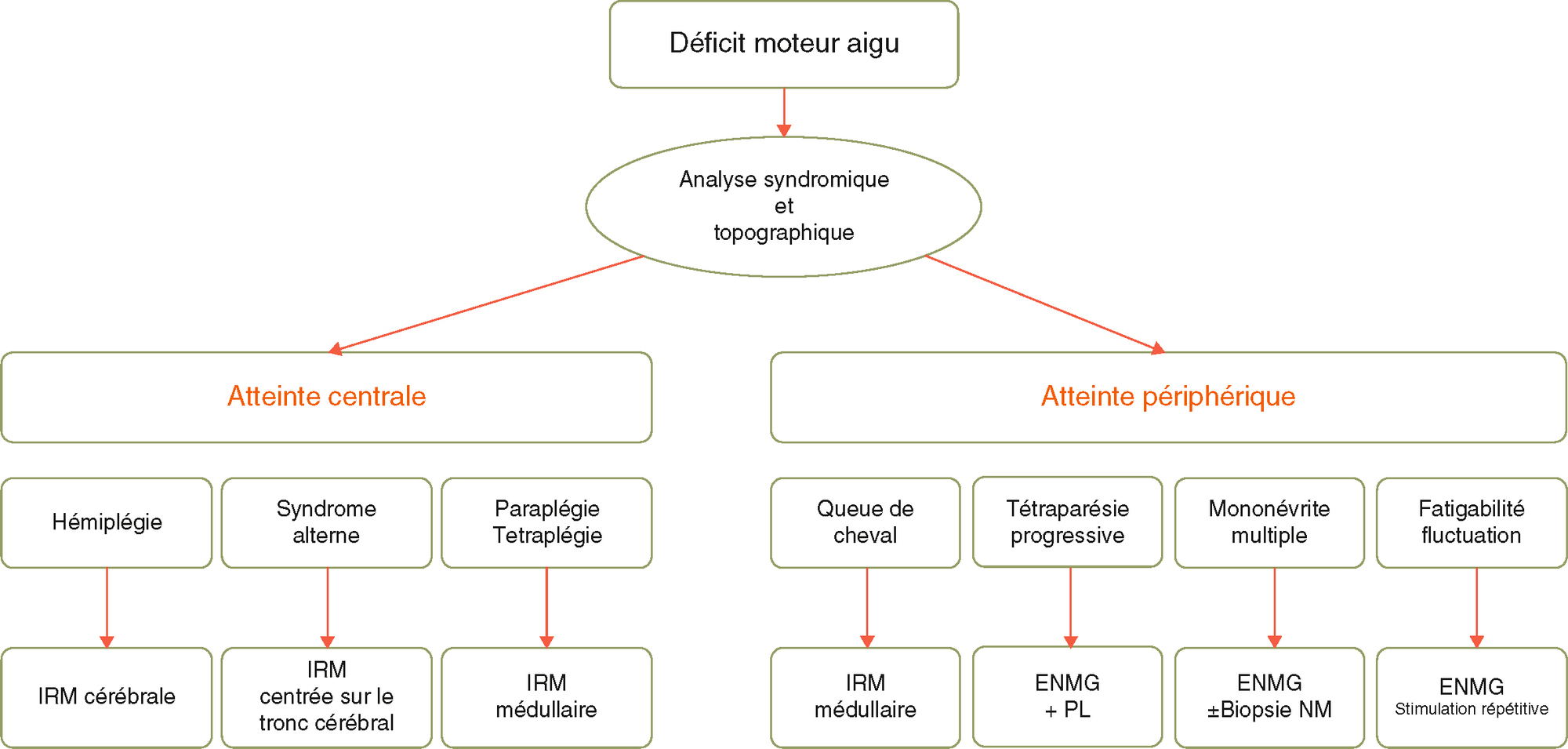
 Stratégies des examens devant un déficit moteur aigu.
Stratégies des examens devant un déficit moteur aigu.Organisé sous forme d’un arbre décisionnel, le schéma illustre les stratégies d’examens face à un déficit moteur aigu à partir d’une analyse syndromique et topographique, conduisant à deux grands types d’atteintes : centrale et périphérique. L’atteinte centrale est subdivisée en hémiplégie avec IRM cérébrale, syndrome alterne nécessitant une IRM centrée sur le tronc cérébral, et paraplégie ou tétraplégie indiquant une IRM médullaire. L’atteinte périphérique se décline en queue de cheval avec IRM médullaire, tétraparésie progressive nécessitant un ENMG associé à une ponction lombaire, mononévrite multiple avec ENMG et biopsie neuromusculaire optionnelle, et fatigabilité ou fluctuation explorées par ENMG avec stimulation répétitive. Chaque branche est clairement délimitée avec des examens précis adaptés au type de lésion présumée.
1 Hémiplégie
Une imagerie cérébrale (IRM) est à réaliser dans tous les cas.
2 Tétraplégie et paraplégie centrales
On effectue une IRM médullaire de niveau ciblé, éventuellement complétée par une ponction lombaire (en l’absence de compression médullaire et en fonction du mécanisme étiologique suspecté). En cas de normalité de l’IRM médullaire, une IRM cérébrale devra être demandée pour éliminer une atteinte bilatérale.
En cas de paraplégie périphérique, une IRM centrée sur la queue de cheval est réalisée.
Se souvenir que l’atteinte médullaire est habituellement plus haut située que ne le laisse supposer le niveau sensitif, surtout initialement.
3 7980Atteinte simultanée ou installée rapidement de plusieurs troncs nerveux
L’ENMG est réalisé en urgence pour confirmer une mononeuropathie multiple; un diabète et une vascularite sont recherchés, une biopsie neuromusculaire est discutée.
4 Atteinte sensitive/motrice rapide, symétrique, ascendante des membres
ENMG et ponction lombaire sont effectués à la recherche d’une polyradiculonévrite aiguë, en sachant que ces examens peuvent être normaux les premiers jours.
5 Fatigabilité fluctuante des membres
L’ENMG recherche un bloc neuromusculaire en faveur d’une myasthénie.
6 Autres
D’autres situations fréquentes nécessitent des examens dans des délais moins urgents.
-
• Atteinte sensitive/motrice progressive et symétrique des membres :
- – ENMG pour confirmer une polyneuropathie;
- – examens biologiques à visée étiologique (recherche de diabète, syndrome inflammatoire, gammapathie monoclonale, carence vitaminique…).
-
• Atteinte motrice proximale, progressive et symétrique des membres :
- – ENMG à la recherche d’une atteinte musculaire ou d’un bloc neuromusculaire;
- – dosage des enzymes musculaires, discussion d’une biopsie musculaire.
V Situations diagnostiques particulières
A Troubles moteurs ou sensitifs transitoires
Les troubles moteurs ou sensitifs transitoires (par définition non observés par un médecin) posent un problème particulier :
- • accident ischémique transitoire (AIT) ou syndrome de menace pour le cerveau : les implications thérapeutiques et pronostiques sont telles que tout déficit moteur ou sensitif transitoire d’installation brutale sans autre cause évidente doit être exploré en urgence;
- • migraine : l’aura sensitive suit classiquement l’aura visuelle et le mode d’installation des troubles est progressif, avec la succession caractéristique de symptômes (marche migraineuse);
- • crise épileptique partielle : plus rare; caractère stéréotypé des atteintes.
Une symptomatologie négative (déficitaire) évoquera une origine ischémique, alors que les manifestations positives évoqueront plus une pathologie épileptique ou migraineuse. Le mode d’installation (brutal et maximum d’emblée en cas d’AIT; rapidement progressif sur quelques secondes en cas d’épilepsie; sur plusieurs minutes en cas de migraine) peut aider à différencier ces trois causes.
B 81Origine multifactorielle
![]() Un trouble de la motilité d’un membre peut parfois être d’origine multifactorielle.
Un trouble de la motilité d’un membre peut parfois être d’origine multifactorielle.
C’est le cas par exemple de complications rhumatologiques sur déficit moteur (périarthrite scapulohumérale sur hémiparésie, etc.) ou de l’apparition d’un trouble d’origine psychique sur un déficit neurologique authentique. Distinguer la part de chacune de ces origines relève de l’expérience clinique et du résultat d’investigations ciblées.
VI Complications d’un déficit moteur ou sensitif d’un membre
![]() Ces complications sont nombreuses et nécessitent des mesures préventives.
Ces complications sont nombreuses et nécessitent des mesures préventives.
A Complications générales
Les complications générales sont les plus redoutables et surviennent surtout en cas de déficit des membres inférieurs :
- • complications thromboemboliques chez un patient confiné au lit. Les mesures de prévention d’une thrombophlébite d’un membre inférieur doivent être mises en place très rapidement : anticoagulation à doses préventives, mobilisation et stimulations mécaniques du retour veineux; tout essoufflement, douleur basithoracique, malaise doit faire craindre une embolie pulmonaire chez ces patients exposés;
- • complications bronchopulmonaires par encombrement – favorisé par l’alitement – et parfois des fausses routes;
- • chutes lors de la reprise de la marche ou lors de l’aggravation du déficit (polyradiculonévrite aiguë ou PRNA), par déficit moteur ou trouble proprioceptif sévère, avec risque de fracture ou de traumatisme crânien.
B Complications locorégionales
Les complications locorégionales sont également fréquentes :
- • escarres (talons, sacrum), prévenues par les modifications régulières du positionnement au lit (décubitus latéral alterné), les massages cutanés pluriquotidiens, la mobilisation du membre paralysé et le matériel de décharge (coussins de formes diverses, matelas à eau);
- • enraidissement d’un membre déficitaire avec risque de rétraction (sur hypertonie pyramidale, notamment) et de complications ostéoarticulaires : périarthrite, notamment scapu-lohumérale, ostéome para-articulaire, notamment au coude et au genou. La lutte contre la spasticité passe par une prise en charge en kinésithérapie avec mobilisation et parfois l’injection de toxine botulique;
- • algoneurodystrophie (ou syndrome douloureux régional complexe [SDRC]) du membre supérieur, dont la prévention passe par une prise en charge en kinésithérapie douce indolore; une fois la complication apparue, le traitement fait appel au repos, au refroidissement du membre;
- • traumatisme d’un membre porteur d’un déficit sensitif : brûlures non perçues à la main, troubles trophiques au pied (mal perforant).
Le traitement est essentiellement préventif (mobilisation précoce, prévention d’attitude vicieuse [pied équin]), parfois curatif (intervention sur tendons rétractés).
82
1Signe de Garcin : les yeux fermés, bras tendus, poignets en extension et doigts écartés. Lors du maintien de la position, la main déficitaire se creuse avec un début de flexion des doigts, témoignant d’un discret déficit distal du membre supérieur.
