Situations de départ
 28 Coma et troubles de conscience.
28 Coma et troubles de conscience.
 43 Découverte d’une hypotension artérielle.
43 Découverte d’une hypotension artérielle.
 50 Malaise/perte de connaissance.
50 Malaise/perte de connaissance.
 120 Découverte d’une anomalie du cerveau à l’examen d’imagerie médicale.
120 Découverte d’une anomalie du cerveau à l’examen d’imagerie médicale.
 159 Bradycardie.
159 Bradycardie.
 209 Hypoglycémie.
209 Hypoglycémie.
 226 Convulsions.
226 Convulsions.
 241 Gestion du sevrage alcoolique contraint.
241 Gestion du sevrage alcoolique contraint.
Objectifs pédagogiques
 Diagnostiquer un malaise, une perte de connaissance, une crise comitiale chez l’adulte.
Diagnostiquer un malaise, une perte de connaissance, une crise comitiale chez l’adulte.
 Identifier les situations d’urgence et planifier leur prise en charge préhospitalière et hospitalière (posologies).
Identifier les situations d’urgence et planifier leur prise en charge préhospitalière et hospitalière (posologies).
Hiérarchisation des connaissances
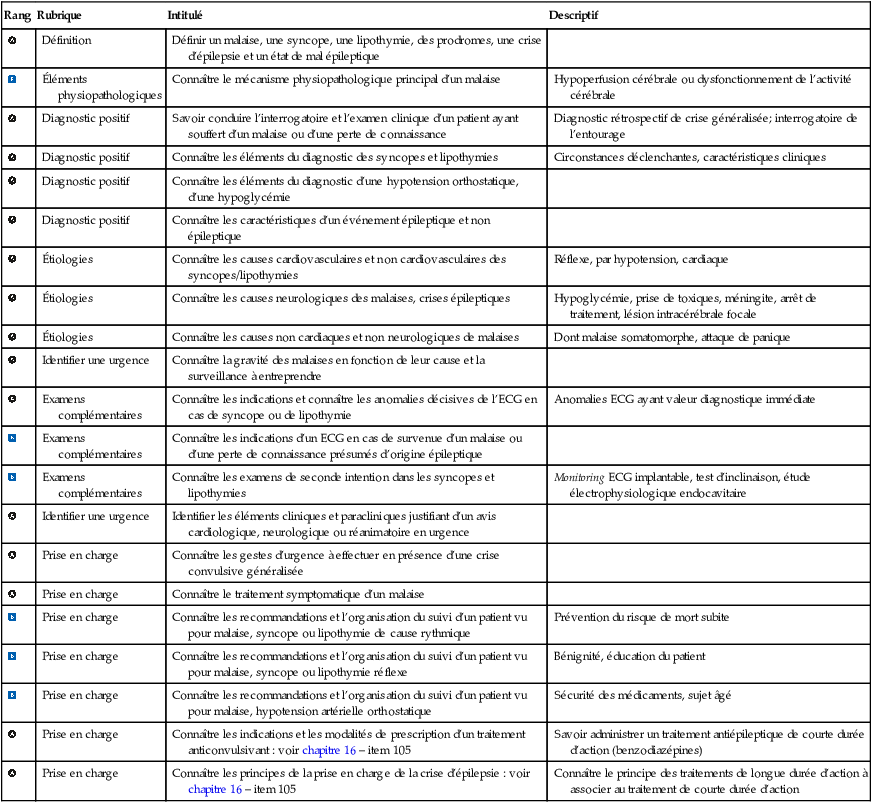
| Rang | Rubrique | Intitulé | Descriptif |
|---|---|---|---|
| Définition | Définir un malaise, une syncope, une lipothymie, des prodromes, une crise d’épilepsie et un état de mal épileptique | ||
| Éléments physiopathologiques | Connaître le mécanisme physiopathologique principal d’un malaise | Hypoperfusion cérébrale ou dysfonctionnement de l’activité cérébrale | |
| Diagnostic positif | Savoir conduire l’interrogatoire et l’examen clinique d’un patient ayant souffert d’un malaise ou d’une perte de connaissance | Diagnostic rétrospectif de crise généralisée; interrogatoire de l’entourage | |
| Diagnostic positif | Connaître les éléments du diagnostic des syncopes et lipothymies | Circonstances déclenchantes, caractéristiques cliniques | |
| Diagnostic positif | Connaître les éléments du diagnostic d’une hypotension orthostatique, d’une hypoglycémie | ||
| Diagnostic positif | Connaître les caractéristiques d’un événement épileptique et non épileptique | ||
| Étiologies | Connaître les causes cardiovasculaires et non cardiovasculaires des syncopes/lipothymies | Réflexe, par hypotension, cardiaque | |
| Étiologies | Connaître les causes neurologiques des malaises, crises épileptiques | Hypoglycémie, prise de toxiques, méningite, arrêt de traitement, lésion intracérébrale focale | |
| Étiologies | Connaître les causes non cardiaques et non neurologiques de malaises | Dont malaise somatomorphe, attaque de panique | |
| Identifier une urgence | Connaître la gravité des malaises en fonction de leur cause et la surveillance à entreprendre | ||
| Examens complémentaires | Connaître les indications et connaître les anomalies décisives de l’ECG en cas de syncope ou de lipothymie | Anomalies ECG ayant valeur diagnostique immédiate | |
| Examens complémentaires | Connaître les indications d’un ECG en cas de survenue d’un malaise ou d’une perte de connaissance présumés d’origine épileptique | ||
| Examens complémentaires | Connaître les examens de seconde intention dans les syncopes et lipothymies | Monitoring ECG implantable, test d’inclinaison, étude électrophysiologique endocavitaire | |
| Identifier une urgence | Identifier les éléments cliniques et paracliniques justifiant d’un avis cardiologique, neurologique ou réanimatoire en urgence | ||
| Prise en charge | Connaître les gestes d’urgence à effectuer en présence d’une crise convulsive généralisée | ||
| Prise en charge | Connaître le traitement symptomatique d’un malaise | ||
| Prise en charge | Connaître les recommandations et l’organisation du suivi d’un patient vu pour malaise, syncope ou lipothymie de cause rythmique | Prévention du risque de mort subite | |
| Prise en charge | Connaître les recommandations et l’organisation du suivi d’un patient vu pour malaise, syncope ou lipothymie réflexe | Bénignité, éducation du patient | |
| Prise en charge | Connaître les recommandations et l’organisation du suivi d’un patient vu pour malaise, hypotension artérielle orthostatique | Sécurité des médicaments, sujet âgé | |
| Prise en charge | Connaître les indications et les modalités de prescription d’un traitement anticonvulsivant : voir chapitre 16 – item 105 | Savoir administrer un traitement antiépileptique de courte durée d’action (benzodiazépines) | |
| Prise en charge | Connaître les principes de la prise en charge de la crise d’épilepsie : voir chapitre 16 – item 105 | Connaître le principe des traitements de longue durée d’action à associer au traitement de courte durée d’action |
I 560Pour comprendre
![]() La perte de connaissance transitoire est une perte de conscience spontanée avec récupération complète touchant entre un quart et la moitié de la population à un moment de sa vie. Cette perte de connaissance a plusieurs causes dont les plus fréquentes sont les désordres 561cardiovasculaires (de l’arythmie cardiaque aux syncopes vasovagales), les crises d’épilepsie et les crises non épileptiques psychogènes.
La perte de connaissance transitoire est une perte de conscience spontanée avec récupération complète touchant entre un quart et la moitié de la population à un moment de sa vie. Cette perte de connaissance a plusieurs causes dont les plus fréquentes sont les désordres 561cardiovasculaires (de l’arythmie cardiaque aux syncopes vasovagales), les crises d’épilepsie et les crises non épileptiques psychogènes.
Les syncopes sont des pertes de connaissance brèves, de quelques minutes, avec une perte du tonus postural, spontanément résolutives, et un retour rapide à l’état de conscience normal, sur place et souvent avant l’arrivée des secours.
Elles sont dues à une hypoperfusion cérébrale globale et passagère, de début soudain ou rapidement progressif et de durée brève (en moyenne 12 secondes). Le mécanisme des lipothymies est le même, mais la durée de l’hypoperfusion cérébrale est trop brève pour entraîner une perte de connaissance complète. Leur prévalence est d’environ 40 % considérant une vie de 70 ans et une incidence annuelle d’environ 6 %. L’incidence des syncopes augmente après 70 ans. Parmi les causes des syncopes, les syncopes vasovagales, aussi connues comme neurocardiogéniques à médiation neurale, sont les plus fréquentes, représentant environ un tiers de l’ensemble des causes et conduisant les patients dans deux tiers des cas aux urgences. Le diagnostic de syncope peut être fait grâce à l’interrogatoire, l’examen clinique et un ECG dans 50 % des cas. L’histoire de la maladie, les antécédents personnels et familiaux sont d’une grande aide diagnostique. L’examen clinique doit comporter la mesure de la pression artérielle en position couchée puis debout (3 minutes après le lever).
Les crises d’épilepsie sont dues à une décharge hypersynchrone de neurones.
Si la décharge a lieu dans les deux hémisphères simultanément, il peut s’agir d’une absence (perte de contact de quelques dizaines de secondes) ou d’une crise généralisée tonicoclonique (CGTC), avec perte de connaissance prolongée d’une dizaine de minutes : cette durée incluant la crise elle-même (environ 3 minutes) et la confusion post-critique, de sorte que les malades reprennent classiquement conscience dans le camion du SAMU ou aux urgences.
Les crises non épileptiques psychogènes sont la 3e cause de malaise avec perte de connaissance. Les manifestations cliniques ressemblent à une crise d’épilepsie associant une modification du comportement soudaine et paroxystique, néanmoins sans modification électrique concomitante. Elles ne sont pas volontaires et ne doivent pas faire discuter une simulation, cette dernière restant exceptionnelle. Les causes de ces troubles sont d’origine psychogène le plus souvent en lien avec des séquelles traumatiques (physiques, sexuelles ou psychologiques tel le harcèlement scolaire) et des troubles de la régulation émotionnelle.
II Conditions générales du diagnostic d’une perte de connaissance
- • Le diagnostic est essentiellement clinique (parfois en assistant à la perte de connaissance mais, le plus souvent, après) et repose donc quasi exclusivement sur l’interrogatoire très précis du patient et/ou d’un témoin (y compris en joignant un témoin par téléphone).
- • Il faut proscrire les bilans systématiques (ECG, EEG, Doppler, Holter, scanner, etc.), le plus souvent inutiles autant que coûteux et, parfois, sources d’erreurs.
- • En pratique courante, le problème diagnostique est de distinguer syncope et crise d’épilepsie généralisée. Le critère diagnostique majeur est la durée de l’épisode; celle-ci est souvent mal évaluée par les témoins et impossible à évaluer par le patient.
III 562Syncopes et lipothymies
La distinction entre syncope et lipothymie repose sur l’existence ou non d’une réelle perte de connaissance. En cas de simple lipothymie, le malade garde le souvenir de ce qu’il a entendu autour de lui pendant son malaise. Mais le fait que la perte de connaissance soit complète (syncope), partielle ou inexistante (lipothymie), ne doit pas modifier l’orientation diagnostique : une même affection peut se traduire soit par une syncope, soit par une lipothymie, selon l’importance et la durée de la baisse du débit sanguin cérébral.
A Diagnostic
- • Arguments majeurs du diagnostic de syncope :
-
- – brièveté de la perte de connaissance (quelques secondes à 3 minutes);
- – état de mort apparente durant la perte de connaissance : pâleur extrême, hypotonie globale, pouls imprenable;
- – reprise immédiate, sur place, d’une conscience claire.
- • Éléments parfois présents mais n’invalidant pas le diagnostic de syncope :
-
- – chute traumatisante (par chute du tonus postural);
- – perte d’urines (relâchement du tonus sphinctérien si vessie pleine);
- – morsure du bout de la langue (et non du bord latéral) secondaire à la chute en contexte d’hypotonie;
- – survenue de quelques secousses cloniques limitées aux membres supérieurs, par hypoxie neuronale très transitoire : syncope convulsivante, possible source d’erreur diagnostique avec une crise d’épilepsie généralisée. Mais les clonies sont ici peu nombreuses (moins de 20 mouvements) et la perte de connaissance reste brève, sans confusion post-critique. La survenue d’une hypotonie initiale (responsable de la chute) avant les mouvements cloniques est un élément fort pour une origine syncopale plus qu’épi-leptique du malaise. La survenue de mouvements anormaux ne doit pas orienter systématiquement vers une cause neurologique.
B Étiologie des syncopes (tableau 30.1)
1 Syncopes réflexes
a Syncopes vasovagales
De loin les syncopes les plus fréquentes et les plus bénignes.
![]() Causes fréquentes de syncope.
Causes fréquentes de syncope.
| Mécanisme physiopathologique | Causes |
|---|---|
| Syncope réflexe | Vasovagale, syncope situationnelle, hypotension orthostatique, hypersensibilité des sinus carotidiens |
| Syncope cardiaque | Maladie structurelle du cœur (cardiopathie), bradyarythmie, tachyarythmie |
Encore appelées syncopes « neurocardiogéniques » ou « à médiation neurale », leur Physiopathologie est complexe et encore mal connue : très schématiquement, une diminution du retour veineux ou une émotion vive activent une boucle réflexe neurocardiogénique faisant relais dans le tronc cérébral, entraînant une inhibition sympathique (responsable d’une chute tensionnelle) et une hyperactivité vagale (à l’origine d’une bradycardie). Chute tensionnelle et bradycardie entraînent une baisse du débit sanguin cérébral (d’où l’ischémie cérébrale diffuse et la syncope).
563Arguments généraux du diagnostic
(En dehors de ceux de toute syncope : voir plus haut.)
- • Circonstances de survenue : atmosphère confinée, chaleur, fin de repas (syncopes post-prandiales), émotions vives, « vue du sang », douleur aiguë, station debout prolongée.
- • Prodromes (lipothymie) : pendant quelques secondes à quelques minutes, apparition de sensation de tête vide, sueurs, nausées, palpitations, vue brouillée (« voile noir »), éloigne-ment des sons et acouphènes, jambes flageolantes – ce sont des symptômes d’ischémie vertébrobasilaire diffuse (noyaux vestibulaires, formation réticulée, lobe occipital); cette phase prodromale peut (rarement) être absente.
- • Asthénie intense pouvant durer une ou plusieurs heures après la syncope, inconstante mais très évocatrice (de physiopathologie non connue).
Investigations
Les investigations sont inutiles dans la majorité des cas, sauf :
- • en cas de doute diagnostique avec une syncope cardiaque (voir plus loin), notamment en l’absence de prodromes;
- •
 dans les formes atypiques et/ou invalidantes par leur répétition; un tilt test (voir plus loin) peut alors être indiqué.
dans les formes atypiques et/ou invalidantes par leur répétition; un tilt test (voir plus loin) peut alors être indiqué.
Mesures thérapeutiques
![]() Des explications et des conseils simples (s’allonger au moindre malaise, jambes surélevées, où que le sujet se trouve, et surtout ne pas se lever) suffisent le plus souvent.
Des explications et des conseils simples (s’allonger au moindre malaise, jambes surélevées, où que le sujet se trouve, et surtout ne pas se lever) suffisent le plus souvent.
b Autres syncopes réflexes (beaucoup plus rares)
- • Syncopes sino-carotidiennes :
-
- –
 dues à une hypersensibilité du sinus carotidien;
dues à une hypersensibilité du sinus carotidien; - –
 elles surviennent le plus souvent chez un homme de plus de 60 ans, en position debout, parfois lorsque le sujet se rase ou tourne la tête. Mais ces circonstances de survenue sont très inconstantes. Si les épisodes se répètent, proposer un massage caro-tidien en milieu cardiologique;
elles surviennent le plus souvent chez un homme de plus de 60 ans, en position debout, parfois lorsque le sujet se rase ou tourne la tête. Mais ces circonstances de survenue sont très inconstantes. Si les épisodes se répètent, proposer un massage caro-tidien en milieu cardiologique; - –
 un stimulateur cardiaque sentinelle peut être mis en place.
un stimulateur cardiaque sentinelle peut être mis en place.
- –
- •
 Syncopes tussives (ou ictus laryngé), survenant à l’acmé d’une quinte de toux chez le bronchiteux chronique.
Syncopes tussives (ou ictus laryngé), survenant à l’acmé d’une quinte de toux chez le bronchiteux chronique. - • Syncopes mictionnelles, principalement nocturnes, chez l’homme âgé, le plus souvent liées à l’hypotension orthostatique (voir plus loin).
2 Syncopes par hypotension orthostatique
a Arguments généraux du diagnostic
- • Sujet âgé.
- • Même sémiologie que la syncope vasovagale avec phase prodromale, chute possible, état de mort apparente, reprise immédiate d’une conscience claire, ou parfois simple lipothymie si le sujet se rassoit.
- • Survenue à l’orthostatisme, dès les premières secondes ou minutes du lever (par exemple, syncope mictionnelle nocturne), station debout prolongée, période post-prandiale (cumul de la séquestration splanchnique et de l’orthostatisme).
- • Démonstration d’une hypotension orthostatique par la mesure de la pression artérielle (PA) en position couchée puis de manière répétée debout : baisse tensionnelle d’au moins (≥) 20 mmHg pour la systolique ou d’au moins (≥) 10 mmHg pour la diastolique, pendant les 3 premières minutes au moins (et jusqu’à 10 minutes en cas de doute) ou diminution 564d’une pression artérielle systolique < 90 mmHg qui reproduisent les symptômes spontanés. Lorsque les symptômes sont présents au cours de cette baisse, le diagnostic de syncope par hypotension orthostatique est certain; lorsque ces symptômes sont absents, le diagnostic est probable quand l’histoire est évocatrice (voir plus haut).
b Recherche d’une ou de plusieurs causes
- • Médicaments, cause de loin la plus fréquente et à évoquer systématiquement, surtout chez le sujet âgé : antihypertenseurs (notamment en cas de bi- ou trithérapie), antiparkinso-niens, tricycliques, neuroleptiques, etc.
- • Déshydratation, anémie.
- • Beaucoup plus rarement dysautonomie liée à une affection neurologique : neuropathie diabétique, atrophie multisystématisée (voir chapitre 17 – item 106). Dans les cas de dysautonomie (atteinte du système nerveux végétatif), le pouls ne s’accélère pas alors que la PA chute : c’est une hypotension orthostatique asympathicotonique.
- • Hypotension post-prandiale : cause fréquente de syncope chez le sujet âgé. Elle survient par définition dans les 2 heures suivant un repas. Les facteurs favorisants sont les vasodilata-teurs, des aliments très chauds, une atmosphère très chaude et un régime riche en glucides.
c Traitement
- •
 Traitement de la ou des causes (suppression des médicaments hypotenseurs +++).
Traitement de la ou des causes (suppression des médicaments hypotenseurs +++). - •
 Conseils posturaux : éviter les stations debout prolongées, levers en plusieurs temps.
Conseils posturaux : éviter les stations debout prolongées, levers en plusieurs temps. -
• Contractions isométriques des muscles des membres supérieurs ou inférieurs (fig. 30.1) : croisement des jambes (en contractant tous les muscles des membres inférieurs, de l’abdomen et des fesses), serrement maximal d’une balle en caoutchouc d’environ 4 à 5 cm pendant la durée maximale tolérée, tirage maximal des deux mains jointes et avant-bras en abduction (manœuvre de Jendrassik) jusqu’à disparition des symptômes.
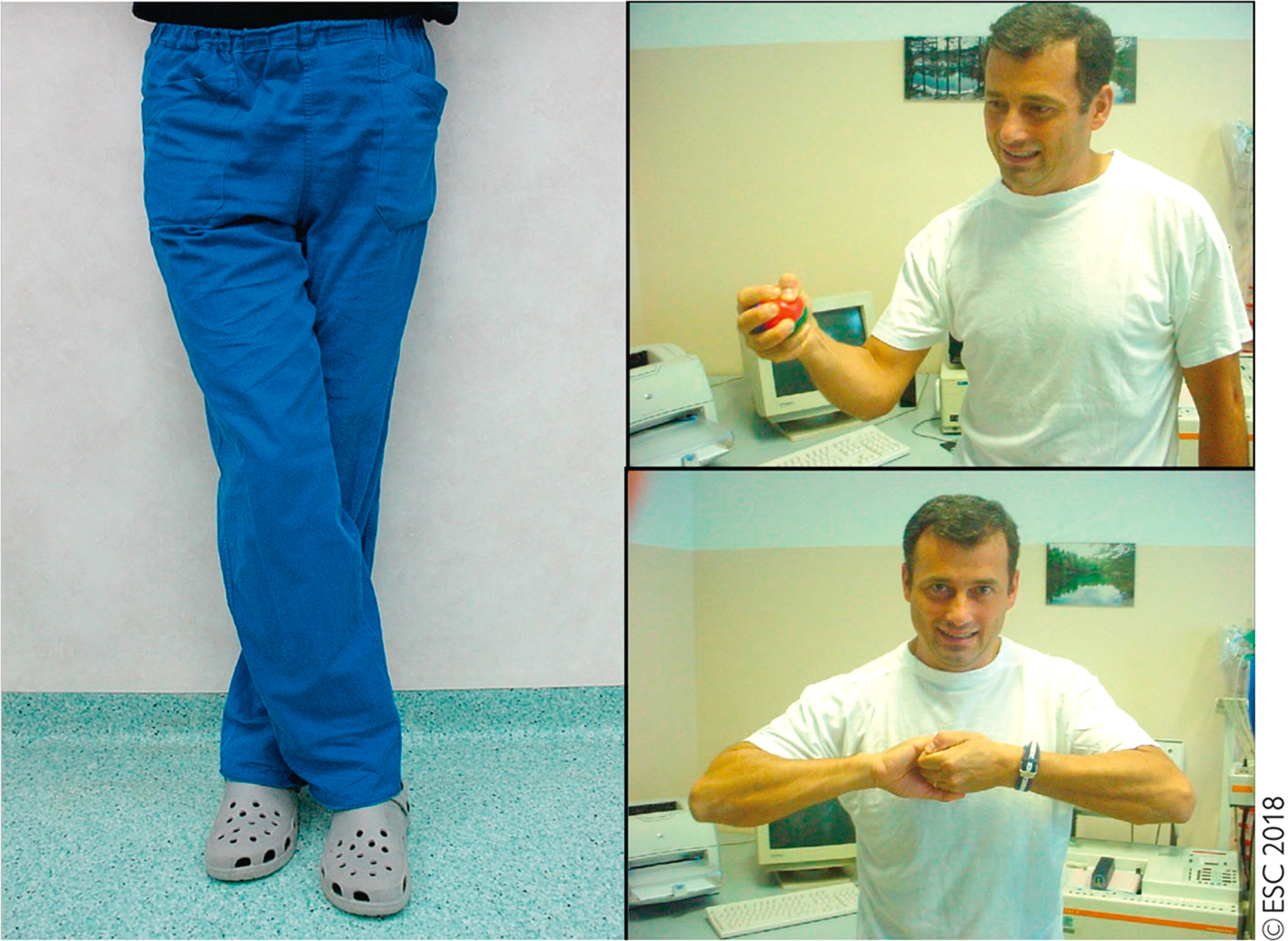
Fig. 30.1  Contractions isométriques des muscles des membres supérieurs ou inférieurs.
Contractions isométriques des muscles des membres supérieurs ou inférieurs.
Source : Brignole M., et al. Practical Instructions for the 2018 ESC Guidelines for the diagnosis and management of syncope. European Heart Journal, 2018; 39 (21) : e43-e80. © The European Society of Cardiology 2018.Les contractions isométriques des muscles des membres supérieurs ou inférieurs sont des exercices où les muscles se contractent sans changer de longueur. Cela signifie que les muscles génèrent de la force sans mouvement des articulations. Ces exercices sont souvent utilisés pour renforcer les muscles et améliorer la stabilité articulaire. L'image montre trois positions différentes pour illustrer les contractions isométriques. À gauche, une personne se tient debout avec les jambes croisées, ce qui peut indiquer une contraction isométrique des muscles des jambes pour maintenir l'équilibre. En haut à droite, la personne tient une balle dans la main et semble exercer une pression sur celle-ci, ce qui représente une contraction isométrique des muscles de la main et de l'avant-bras. En bas à droite, la personne joint les mains devant elle et pousse les paumes l'une contre l'autre, illustrant une contraction isométrique des muscles des bras et de la poitrine. Ces exercices peuvent être effectués sans équipement spécial et sont utiles pour les personnes en rééducation ou celles qui cherchent à renforcer leurs muscles sans stress excessif sur les articulations. Les contractions isométriques peuvent également aider à améliorer la posture et la stabilité, ce qui est bénéfique pour les activités quotidiennes et la prévention des blessures.
- • 565Bas de contention.
- • Vasoconstricteurs agonistes alpha tels que la midodrine ou l’étiléfrine en cas d’échec des mesures précédentes.
- • Fludrocortisone (pas d’AMM).
3 Syncopes cardiaques
-
• Plus rares que les deux précédentes, elles sont aussi beaucoup plus graves, en raison de leur risque vital (encadré 30.1).
- •
 L’hypoperfusion cérébrale globale est due à une réduction de l’éjection ventriculaire gauche, soit par un trouble de la conduction ou par un trouble du rythme ventriculaire, soit par obstacle à l’éjection ou au remplissage ventriculaire.
L’hypoperfusion cérébrale globale est due à une réduction de l’éjection ventriculaire gauche, soit par un trouble de la conduction ou par un trouble du rythme ventriculaire, soit par obstacle à l’éjection ou au remplissage ventriculaire.
a Arguments généraux du diagnostic
- •
 Syncopes à l’emporte-pièce, de début et de fin extrêmement soudains, typiquement sans aucun prodrome (mais des palpitations ou un bref malaise peuvent exister).
Syncopes à l’emporte-pièce, de début et de fin extrêmement soudains, typiquement sans aucun prodrome (mais des palpitations ou un bref malaise peuvent exister). - • Sujet de plus de 60 ans le plus souvent.
- • Antécédents cardiologiques : cardiopathie ischémique, traitement antiarythmique, etc.
- • Survenue à l’effort.
b Étiologies
-
• Par troubles de la conduction et du rythme (encadré 30.2).
- • 566Blocs auriculoventriculaires (BAV) :
-
- – c’est le type même de la syncope cardiaque, à l’emporte-pièce;
- – la perte de connaissance peut être tellement brève que le sujet se retrouve à terre et peut se relever aussitôt. Il faut donc l’évoquer lors des chutes inexpliquées du sujet âgé;
- – investigations :
-
- – lorsque le BAV est permanent, le diagnostic se fait sur l’ECG standard,
- – si le BAV est paroxystique : enregistrement ECG standard,
- –
 en cas de BAV paroxystique, le diagnostic est plus difficile. En cas de trouble conductif AV ou IV (BBD ou BBG) à l’ECG de surface : exploration électrophysiologique endocavitaire du faisceau de His,
en cas de BAV paroxystique, le diagnostic est plus difficile. En cas de trouble conductif AV ou IV (BBD ou BBG) à l’ECG de surface : exploration électrophysiologique endocavitaire du faisceau de His, - – l’enregistrement ECG sur 24–48 heures sur 24 heures (Holter) peut détecter le BAV paroxystique mais sans certitude; des holters de plus longues durées peuvent être proposés (1 à 3 semaines) et dans certains cas, l’implantation d’un Holter implan-table (pour 2 ans en sous-cutané);
- –
 traitement :
traitement : -
- – en urgence, en présence d’une importante bradycardie permanente, le sulfate d’atropine IV, l’isoprénaline et, en cas de troubles de conscience prolongés, un massage cardiaque externe sont indiqués; le transfert rapide en unité de soins intensifs cardiologiques s’impose,
- –
 la mise en place d’un stimulateur cardiaque constitue le seul traitement de fond efficace.
la mise en place d’un stimulateur cardiaque constitue le seul traitement de fond efficace.
- •
 Blocs sino-auriculaires paroxystiques :
Blocs sino-auriculaires paroxystiques : -
- – habituellement plus lipothymiques que syncopaux;
- – survenant préférentiellement après 70 ans;
- – ECG de surface le plus souvent normal;
- –
 diagnostic sur le Holter-ECG de 24 heures, l’enregistrement endocavitaire, voire sur le Holter implantable;
diagnostic sur le Holter-ECG de 24 heures, l’enregistrement endocavitaire, voire sur le Holter implantable; - – traitement : stimulateur cardiaque.
- •
 Tachycardies supraventriculaires et ventriculaires :
Tachycardies supraventriculaires et ventriculaires : -
- – la fibrillation et le flutter auriculaires sont très rarement syncopaux;
- – la tachycardie ventriculaire est grave (risque de fibrillation ventriculaire);
- – diagnostic sur l’ECG : rythme rapide, QRS larges et dissociation auriculoventriculaire;
- – traitement en urgence : choc électrique externe par un défibrillateur externe en cas de mauvaise tolérance hémodynamique (hypotension sévère, troubles de vigilance) ou antiarythmiques.
- • Torsades de pointes :
-
- – graves (risque de fibrillation ventriculaire) et reconnues sur l’ECG, elles peuvent compliquer une bradycardie, un traitement antiarythmique ou révéler une hypokaliémie, une hypercalcémie. Le syndrome du QT long congénital est exceptionnel;
- –
 traitement : injection IV de magnésium et correction d’un trouble métabolique (recharge potassique, etc.) ou traitement de la bradycardie.
traitement : injection IV de magnésium et correction d’un trouble métabolique (recharge potassique, etc.) ou traitement de la bradycardie.
- •
 Par obstacle à l’éjection ou au remplissage ventriculaire :
Par obstacle à l’éjection ou au remplissage ventriculaire : -
- – rétrécissement aortique serré et cardiomyopathie obstructive;
- – syncopes d’effort, avec dyspnée et souffle éjectionnel;
- – tamponnade, myxome de l’atrium (syncopes aux changements de position);
- –
 diagnostic : échographie cardiaque.
diagnostic : échographie cardiaque.
4 567Syncopes inexpliquées
![]() En cas de diagnostic hésitant entre les différents types de syncopes ou entre syncope et autres types de malaises ou pertes de connaissance ou quand les épisodes se reproduisent, il peut être utile de recourir à un tilt test : après une période de repos de 10 minutes en décubitus, le patient est verticalisé sur une table basculante, à un angle de 70° pendant 30 minutes. La pression artérielle (PA) et la fréquence cardiaque (FC) sont régulièrement enregistrées. Le test est considéré comme étant positif s’il permet de reproduire la symptomatologie, synchrone des modifications de la PA et de la FC. Il est ainsi possible de faire la preuve d’un mécanisme neuro-cardiogénique (vasovagal) quand la PA et/ou la FC chutent de manière significative.
En cas de diagnostic hésitant entre les différents types de syncopes ou entre syncope et autres types de malaises ou pertes de connaissance ou quand les épisodes se reproduisent, il peut être utile de recourir à un tilt test : après une période de repos de 10 minutes en décubitus, le patient est verticalisé sur une table basculante, à un angle de 70° pendant 30 minutes. La pression artérielle (PA) et la fréquence cardiaque (FC) sont régulièrement enregistrées. Le test est considéré comme étant positif s’il permet de reproduire la symptomatologie, synchrone des modifications de la PA et de la FC. Il est ainsi possible de faire la preuve d’un mécanisme neuro-cardiogénique (vasovagal) quand la PA et/ou la FC chutent de manière significative.
En cas de syncopes récurrentes inexpliquées, y compris après test d’inclinaison, massage caroti-dien et exploration endocavitaire, on peut être amené à proposer l’implantation d’un enregistreur ECG (Holter implantable) permettant de suivre la fréquence cardiaque jusqu’à 18 mois si besoin.
IV Crises d’épilepsie généralisées et crises psychogènes non épileptiques
A Crises d’épilepsie généralisées tonicocloniques (CGTC)
1 Arguments généraux du diagnostic (encadré 30.3)
- • Début soudain sans prodromes (les prodromes sont possibles s’il s’agit d’une crise focale secondairement généralisée).
- • Perte de connaissance prolongée : plusieurs dizaines de minutes, incluant la crise elle-même (environ 3 minutes) et le coma puis la confusion post-critique, d’où une reprise de conscience progressive dans le camion du SAMU ou aux urgences.
-
• Séquence en trois phases (fig. 30.2) :
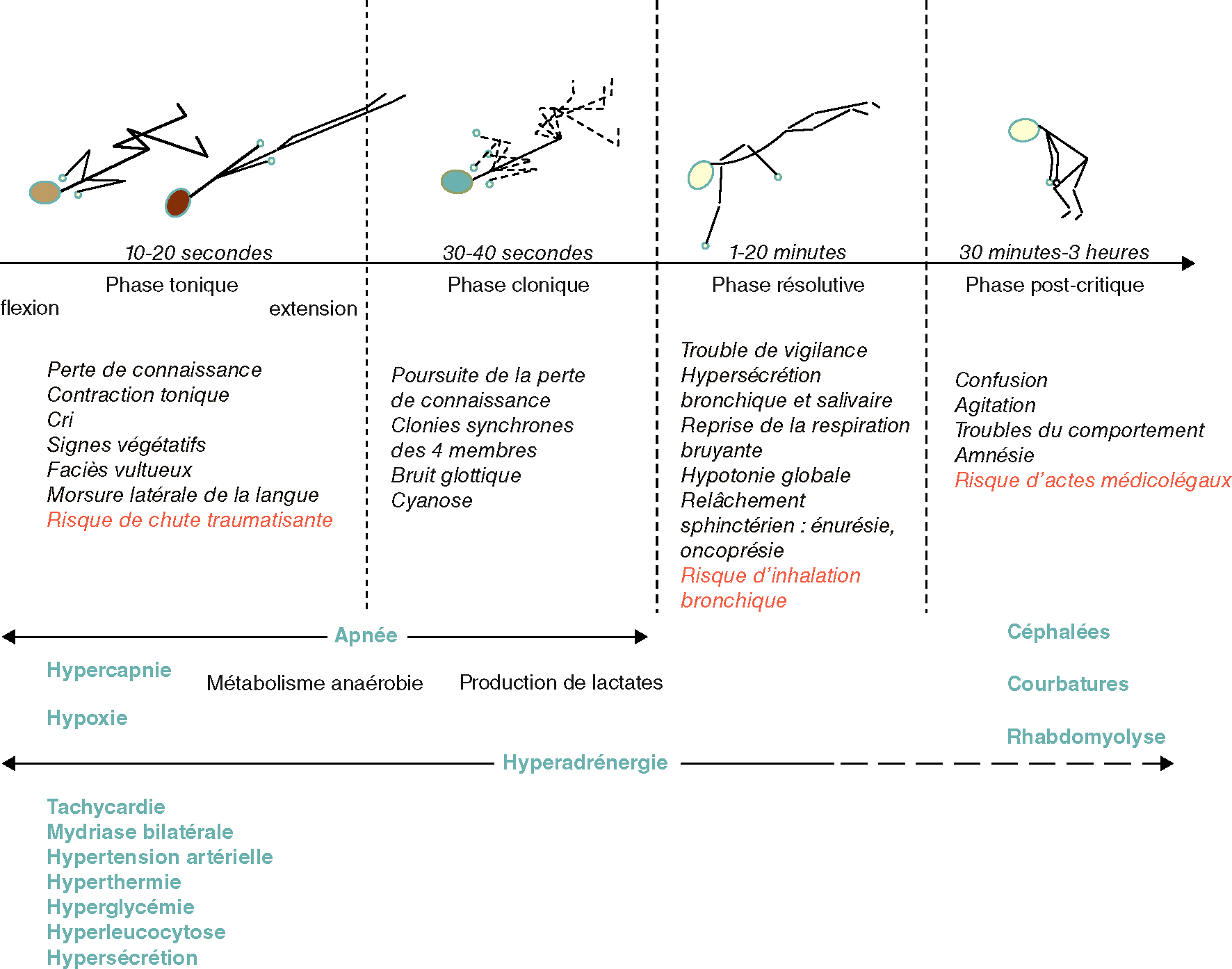
Fig. 30.2  Les différentes séquences d’une crise tonicoclonique généralisée.
Les différentes séquences d’une crise tonicoclonique généralisée.Les différentes séquences d’une crise tonicoclonique généralisée sont divisées en quatre phases principales : la phase tonique, la phase clonique, la phase résolutive et la phase post-critique. Phase Tonique : Cette phase dure environ 10 à 20 secondes et se caractérise par une flexion suivie d'une extension. Les symptômes incluent la perte de connaissance, des contractions toniques, des cris, des signes végétatifs, des yeux révulsés et une morsure de la langue. Il y a un risque de chute traumatisante. Phase Clonique : Cette phase dure environ 30 à 40 secondes. Elle est marquée par la poursuite de la perte de connaissance, des clonies synchrones des quatre membres, des bruits gutturaux et une cyanose. Il y a un risque d'inhalation bronchique. Phase Résolutive : Cette phase dure environ 2 à 20 minutes. Les symptômes incluent des troubles de vigilance, une hypotonie, une respiration bruyante et ample, une reprise de la respiration, un relâchement sphinctérien et une pâleur. Phase Post-critique : Cette phase dure environ 10 minutes à plusieurs heures. Elle se caractérise par de la confusion, de l'agitation, des troubles du comportement et une amnésie. Il y a un risque d'actes médico-légaux. Les complications possibles incluent l'hypercapnie, l'hypoxie, la tachycardie, la mydriase bilatérale, l'hypertension artérielle, l'hyperthermie, l'hyperlactatémie, l'hyperleucocytose et l'hyperglycémie. Les symptômes post-critiques peuvent inclure des céphalées, des courbatures et une rhabdomyolyse.
-
- – tonique : hypertonie en extension des quatre membres, avec cyanose;
- – clonique : secousses régulières puis espacées des quatre membres;
- – résolutive : hypotonie et respiration bruyante.
- • À l’issue de la crise, les éléments suivants sont en règle observés :
-
- – une agitation, des troubles du comportement et une confusion qui peuvent durer de façon variable entre 30 minutes et 3 heures après la crise;
- – amnésie post-critique de l’événement;
- – des courbatures et des céphalées.
- • 568De manière inconstante, il peut être observé :
-
- – morsure du bord latéral de la langue, lors de la phase tonique;
- – aura épileptique : prodromes correspondant à une crise focale secondairement généralisée;
- – chute traumatisante et perte d’urines (relâchement du tonus sphinctérien si vessie pleine) : elles n’ont pas de valeur diagnostique particulière.
- • D’autres éléments d’anamnèse peuvent orienter le diagnostic :
-
- – présence d’antécédents spécifiques :
-
- – antécédents familiaux d’épilepsie,
- – antécédents de crises fébriles dans l’enfance,
- – antécédents neurologiques (AVC, infection du système nerveux central, interventions neurochirurgicales, traumatisme crânien grave, pathologie neurodégénérative),
- – préexistence d’événements cliniques stéréotypés transitoires suggérant des crises focales ou généralisées préexistantes;
- – le contexte de survenue du malaise :
-
- – lien avec le sommeil : transition veille/sommeil, contexte de dette de sommeil,
- – consommation de toxiques proconvulsivants,
- – sevrage aigu en alcool ou benzodiazépines,
- – contexte favorisé par des stimulations lumineuses répétitives (jeux sur écran, télévision, stroboscope de boîte de nuit…),
- – prise de médicaments abaissant le seuil épileptogène (psychotropes, antalgiques, antibiotiques.)
2 569Investigation et traitement
Pour plus de détails, voir chapitre 16 – item 105.
En cas de crise inaugurale, un EEG doit pouvoir être réalisé dans les premières 24 heures afin d’identifier des éléments diagnostiques en faveur d’une épilepsie focale ou généralisée sous-jacente (avec risque de récidives de crises). Il permettra également d’orienter le diagnostic étiologique de cette crise (signes d’encéphalite, signes d’hématome sous-dural…).
L’apport diagnostique de l’EEG réalisé après la crise d’épilepsie est d’autant plus grand qu’il est réalisé dans les 24 heures suivant la crise. Un EEG normal n’exclut en rien le diagnostic. L’EEG n’est pas nécessaire lorsque le malade est épileptique connu (ce qui constitue en soi un argument).
Aucun dosage biologique n’est recommandé pour poser le diagnostic de crise d’épilepsie.
Il est essentiel de mener une enquête étiologique précise :
- • si le malade est épileptique connu : chercher un facteur déclenchant (manque de sommeil, alcoolisation, fièvre), une mauvaise observance thérapeutique et, si besoin, réévaluer le traitement;
-
• s’il s’agit d’une première crise généralisée tonicoclonique, isolée ou non, un bilan étiologique d’urgence est à réaliser (recherche d’une cause symptomatique) (encadrés 30.4 et 30.5).
570Pendant la crise généralisée tonicoclonique, éviction des objets contondants, protéger le patient d’éventuelles chutes et traumatismes, si possible l’allonger au sol, le mettre en position latérale de sécurité lors de la phase résolutive, oxygénothérapie si possible, ne rien mettre dans la bouche ou canule de Guedel si disponible, surveillance clinique neurologique et hémodynamique.
Au décours de la crise, aucun traitement urgent ne s’impose; si une deuxième crise survient sans reprise d’un état neurologique normal du patient, injection de 1 mg IV de clonazépam (Rivotril®).
B Crises psychogènes non épileptiques
1 Arguments généraux du diagnostic
Aucun signe n’est spécifique d’une crise de nature psychogène, néanmoins certains éléments sémiologiques sont évocateurs :
- • durée du malaise prolongée > 2 minutes;
- • fluctuations des signes dans le temps (alternance de phases cloniques, toniques, puis de nouveau cloniques…);
- • début et/ou fin progressifs;
- • activité motrice ondulatoire, asynchrone, de négation;
- • atonie complète;
- • résistance à l’ouverture des yeux;
- • hyperventilation durant la perte de connaissance;
- • pleurs;
- • morsure du bout de la langue;
- • analyse de la dynamique clinique de la crise : succession de signes cliniques ne pouvant être expliquée par une propagation physiologique d’une décharge épileptique;
- • ces malaises sont en règle d’emblée très fréquents et handicapants conduisant à de nombreux passages aux urgences et une déscolarisation/désocialisation. Ils peuvent parfois mimer un état de mal épileptique. Les malaises résistent d’emblée aux traitements mis en place notamment antiépileptiques.
La morsure de langue, la perte d’urines et la stéréotypie des crises ne sont pas des éléments qui vont permettre la distinction crise non épileptique psychogène et crise d’épilepsie.
Contexte biographique et antécédents psychiatriques : contexte traumatique fréquent : abus sexuels dans l’enfance, conflit familial, conjugal ou scolaire et professionnel.
2 571Investigations et traitement
- • Éviter les actes invasifs (intubation, etc.) et les examens complémentaires itératifs.
- • Annonce diagnostique.
- • Psychothérapie, notamment prise en charge du traumatisme.
- • Traitement psychotrope antidépresseur si dysthymie associée.
Le diagnostic différentiel avec celui de crises d’épilepsie peut être parfois difficile. C’est particulièrement le cas lorsque ces crises psychogènes non épileptiques s’intègrent dans une maladie épileptique connue (association des deux manifestations fréquentes). Le recours à la vidéo-EEG (avec épreuves d’activation : hyperpnée, stimulation lumineuse intermittente) peut s’avérer très utile. Les crises psychogènes non épileptiques sont très facilement enregistrées lors de ces enregistrements et l’absence d’anomalie électroencéphalographique lors de la survenue de la crise pose le diagnostic avec certitude.
V Autres malaises et pertes de connaissance
Situations fréquentes aux urgences.
A Malaises sans véritable perte de connaissance
1 Attaques de panique
- • Épisodes de plusieurs dizaines de minutes, sans perte de connaissance vraie.
- • Vive anxiété, sensation de mort imminente.
- • Symptômes somatiques : oppression thoracique, « tête vide », palpitations, striction laryngée, sueurs, tremblements, vue brouillée, etc. L’hyperventilation, des paresthésies des extrémités et péribuccales (parfois latéralisées), et un spasme carpopédal (« main d’accoucheur ») réalisent la classique « crise de tétanie ».
- •
 Une injection de benzodiazépine apaise rapidement la symptomatologie.
Une injection de benzodiazépine apaise rapidement la symptomatologie.
2 Éthylisme aigu
- •
 Agitation et agressivité, somnolence ou coma.
Agitation et agressivité, somnolence ou coma. - • Diagnostic facile (haleine, habitus, contexte, alcoolémie).
- • Systématiquement évoquer une hypoglycémie, une intoxication médicamenteuse, un traumatisme crânien associés.
- • Une crise d’épilepsie généralisée peut survenir lors d’une alcoolisation aiguë ou lors d’un sevrage.
3 Hypoglycémie
- • Elle n’est jamais syncopale.
- • « Malaise hypoglycémique » : sensation de faim, sueurs, céphalées, troubles visuels, pouvant régresser spontanément ou évoluer vers une confusion mentale, un trouble de la vigilance (somnolence, obnubilation, coma) et des convulsions épileptiques.
- • Il s’agit le plus souvent d’un diabétique connu et traité. Le dosage de la glycémie est systématique devant tout malaise atypique ou inexpliqué.
4 572Accident ischémique transitoire vertébrobasilaire
Il peut comporter des sensations de malaise au contenu variable (vertiges ou déséquilibre, céphalées postérieures, nausées, troubles visuels) mais pas de perte de connaissance isolée.
B Malaises avec perte de connaissance
1 Traumatisme crânien
Une syncope simple ou convulsivante, une crise d’épilepsie généralisée tonicoclonique peuvent survenir au décours immédiat d’un traumatisme crânien. En l’absence de circonstances accidentelles, la question d’un traumatisme crânien secondaire à une syncope ou à une crise d’épilepsie généralisée tonicoclonique peut se poser, mais n’est généralement pas soluble et ne modifie pas la prise en charge pratique : surveillance pendant 24 heures et scanner cérébral ou autres explorations au moindre doute d’une étiologie non traumatique.
2 Perte de connaissance et douleur thoracique
Formes syncopales d’angor, d’embolie pulmonaire.
C Autres situations plus rares
1 Crises d’épilepsie focales
Parmi les crises focales comportant un trouble de conscience ou du contact, l’une des mieux connues est la crise d’épilepsie temporale : d’une durée de 2 à 3 minutes, elle est stéréotypée pour un même malade et comporte une sensation épigastrique ascendante, un arrêt d’activité avec rupture de contact, fixité du regard, mouvements de mâchonnement ou de déglutition, activité gestuelle simple (frottement, etc.).
2 Ictus amnésique
Ce n’est pas une perte de connaissance stricto sensu mais un oubli à mesure de plusieurs heures, pendant lesquelles le sujet pose les mêmes questions de façon itérative, tout en gardant un comportement par ailleurs adapté.
3 Narcolepsie-cataplexie
Elle est très rare, mais doit être identifiée : il s’agit de brusques accès de sommeil irrépressibles, pluriquotidiens, associés ou non à des chutes par hypotonie (cataplexie) (voir chapitre 20 – item 110).
573
